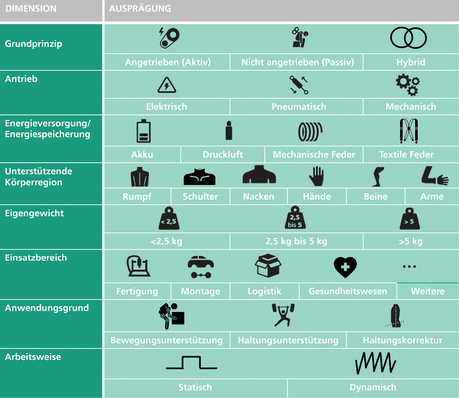
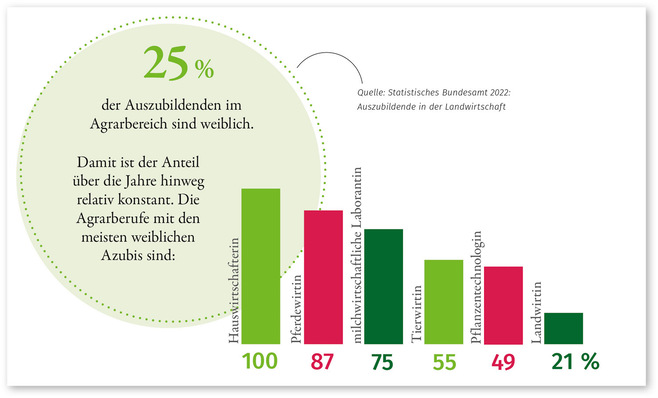
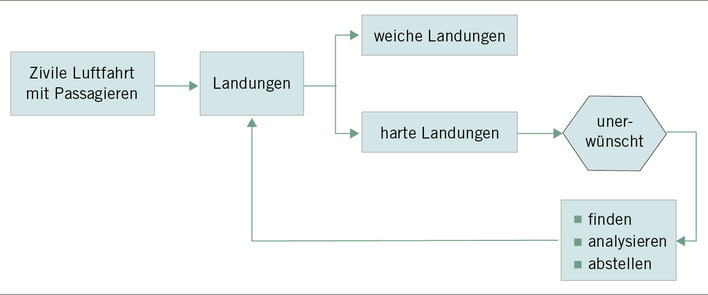
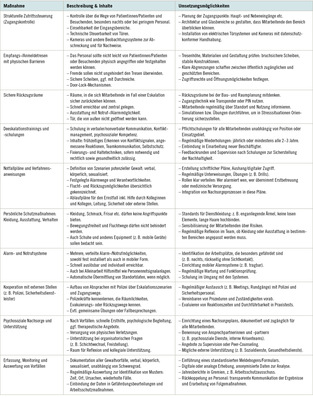
Einflüsse von elektromagnetischen Feldern (EMF)
Prinzipiell sind hierbei zwei Themenfelder zu beachten: einerseits die „elektromagnetische Störfestigkeit“ gegenüber äußeren Feldern, andererseits „elektromagnetische Emissionen“ durch die DT selbst. Letzteres kann zum Beispiel eine Rolle spielen, wenn es um den Einfluss der Funkübertragung von Messwerten eines Glukosesensors an ein spezielles Empfangsgerät oder ein Smartphone geht. Denkbar wären dadurch Funktionsstörungen von Herzschrittmachern. In deren Bedienungsanleitungen finden sich üblicherweise Hinweise auf entsprechende Grenzwerte.
Die erste Thematik kann besonders im beruflichen Umfeld der Betroffenen auftreten, zum Beispiel in Kraftwerken oder beim Elektroschweißen. Bei Letzterem auftretende EMF sind für DT wie Insulinpumpen häufig zu stark, so dass der Hersteller das Ablegen solcher Produkte beispielsweise während eines Elektro-Schweißvorganges empfiehlt. Dem Anwendenden muss jedoch diese Problematik bekannt sein.
Insulinpumpen sind Produkte mit einer hohen therapeutischen Bedeutung. Sie werden am Körper getragen, zum Beispiel in der Hosentasche, und quasi-kontinuierlich mit Insulin versorgt (aus einem eingelegten Reservoir). Zur Abdeckung des Insulingrundbedarfs wird eine Basalrate abgerufen, die bei Anwendung der Insulinpumpentherapie (CSII) einprogrammiert ist, bei einem AID-System dagegen auf Grundlage der gemessenen Glukosewerte gesteuert wird. Zur Abdeckung des Insulinbedarfs bei den Mahlzeiten wird manuell ein Bolus per Knopfdruck abgerufen. Anders als bei einer Spritze oder einem Insulinpen, bei denen die Insulindosis aufgezogen oder manuell eingestellt wird, erfolgt bei einer Insulinpumpe ein Teil der Insulinabgabe autonom. Der Anwendende wird also eine Störung des Systems erst wahrnehmen, wenn ein Funktionsfehleralarm auftritt.
Die Hersteller von Insulinpumpen geben an, dass diese in Anwesenheit von elektrostatischen Feldern bis zu einer Feldstärke von 10 V/m (Volt pro Meter) zuverlässig arbeiten. In Abhängigkeit von der Frequenz des Feldes ergeben sich für verschiedene Geräte unterschiedliche Mindestabstände, zum Beispiel 30 cm zu Smartphones. Die elektromagnetische Störfestigkeit ist bis zu einer Magnetfeldstärke von 400 A/m (Ampere pro Meter) für eine Exposition über 60 Sekunden gegeben (kurzzeitig über 3 Sekunden: 4000 A/m). Das entspricht der Norm der International Electrotechnical Commission IEC 61000-4-8. Umgerechnet in die magnetische Flussdichte (das ist die magnetische Induktion, gemessen in Tesla [T]) beziehungsweise Gauß [Gs]) heißt das: Die Störfestigkeit beträgt 5×106 Tesla = 0,05 Gauß. Zur Illustration dieser nicht alltagsgebräuchlichen Größen einige Beispiele für magnetische Flussdichten: kleine Magneten 1 Gs, ein größerer Hufeisenmagnet 10 Gs, Erdmagnetfeld in unseren Breitengraden:
0,3 Gs, MRT (Magnetresonanztomographie): 5000–50 000 Gs.
Gerade bildgebende diagnostische Verfahren im Krankenhaus – wie ein MRT – erzeugen ausgesprochen starke EMF. Bei den genannten 50 000 Gauß liegt der Wert 8400-mal über dem zulässigen Grenzwert. Solch starke EMF beeinflussen nicht nur die ordnungsgemäße Funktion von DT, sie können diese Produkte zerstören, weshalb sie vor einer solchen Untersuchung grundsätzlich abzulegen sind.
EMF treten aber auch im privaten Umfeld auf. Beispiel sind Magnete in Lautsprechern, WLAN-Router, elektrische Heimwerkergeräte, Mikrowellen-Geräte und Induktionsherde. Letztere sind unproblematisch, weil die das Magnetfeld erzeugenden Spulen so gestaltet sind, dass die größte Magnetfelddichte genau am Boden des Topfes vorliegt. Es entsteht dabei fast kein Streufeld und außerdem nimmt dessen Stärke nach außen quadratisch mit dem Abstand ab (wie jedes Feld). Das heißt ein Abstand von 10–20 cm reicht aus, besser ist aber ein Abstand von 50 cm zu einem DT-Produkt.
„Elektromagnetische Emissionen“ durch die DT selbst, also speziell von Insulinpumpen und Glukosesensoren (CGM(continuous glucose monitoring)-Systemen), auch bei der Übertragung von Daten auf ein Empfangsgerät, zum Beispiel ein Smartphone, sind sehr niedrig, so dass sensible elektronische Technik im Arbeits- oder privatem Umfeld kaum gestört wird. Das betrifft auch die Beeinflussung der Elektronik in Flugzeugen, obwohl bei einigen CGM-Systemen empfohlen wird, die Datenübertragung des Transmitters auszuschalten (hier spielen eher haftungsrechtliche Aspekte eine Rolle). Mitunter befürchten Betroffene, dass ihnen selbst die abgegebene Energie eines CGM-Transmitters schaden kann. Ein Vergleich mit der Energieabgabe bei der Nutzung eines Smartphones ergibt, dass der Energietransfer bei der Datenübertragung von CGM-Systemen (mit Übermittlung eines Glukosewerts alle 5 Minuten, also 288-mal am Tag) demjenigen von ca. 4 Sekunden telefonieren mit dem Smartphone am Tag entspricht, also als eher niedrig einzustufen ist.
Einfluss von ionisierender Strahlung
Ionisierende Strahlung wie Röntgenstrahlung tritt zum Beispiel bei medizinischen Untersuchungen auf. Die Grundfrage ist, ob DT-Produkte durch die Wechselwirkung mit dieser Strahlung ge- oder sogar zerstört werden, weil deren Elektronik beeinträchtigt wird. Physikalisch hängt das davon ab, ob bei der Bestrahlung ein Strahlenschaden entsteht. Das wiederum ist einerseits abhängig von der Energie der Strahlungsquelle, vor allem aber, wie viel Energie pro Volumenintervall beim Eindringen in das Gerät deponiert (also absorbiert) wird. So haben Röntgenstrahlen (sie entstehen durch die Geschwindigkeitsänderung geladener Teilchen) ein relativ starkes Durchdringungsvermögen, werden also nur wenig absorbiert, deponieren damit keine große Energie pro Volumenintervall und sorgen deshalb nur für geringfügige Strahlenschäden. Im Gegensatz dazu dringen beispielsweise Alpha-Strahlen (es handelt sich dabei um die Atomkerne des Heliums) nur geringfügig in Material ein, deponieren dabei aber in einem kleinen Volumenintervall ihre gesamte Einfallsenergie, was zu großen Strahlenschäden führt. Entscheidend ist also, inwieweit Elektronen aus Atomen oder Molekülen durch Stoßprozesse herausgeschlagen werden, so dass Molekülreste zurückbleiben, das heißt Strahlenschäden entstehen, die sich nicht selbst reparieren (durch Rekombination), was besonders bei Korpuskularstrahlung (Alpha- und Beta-Strahlung, Neutronen, Protonen etc.) der Fall ist. Unter Alltagsbedingungen finden Expositionen mit intensiver Korpuskularstrahlung und ionisierender Strahlung wie Gamma-Strahlung gegebenenfalls nur bei der Strahlentherapie von Tumorerkrankungen statt. In diesem Fall sollten die DT-Produkte vor der Intervention vom Körper entfernt und sicher gelagert werden.
Auch bei Flugreisen können Expositionen in Form von ionisierender Strahlung auftreten, so bei der Sicherheitskontrolle durch Ganzkörperscanner. Solche Scanner arbeiten zum Teil mit Röntgenstrahlung im niedrigenergetischen Bereich. Im Internet finden sich aber auch Hinweise, dass Ganzkörperscanner mit elektromagnetischen Wellen im Terraherzbereich arbeiten (siehe „Weitere Infos“); dies entspricht Wellen mit einer Frequenz von
1012 Hz (diese gehören zum Mikrowellenspektrum im fernen Infrarot, unterschiedliche Angaben sind auf die unterschiedlichen Produkte zurückzuführen, die auf Flughäfen eingesetzt werden). Diese Wellen dringen zwar in biologisches Gewebe ein, deponieren dort aber nur wenig Energie und sind auch nicht ionisierend. Strahlenschäden treten somit nicht auf. Maximal kann es zu einer geringfügigen Erwärmung von Insulinpumpen, CGM-Systemen und Gewebe kommen. Daher ist nicht zu erwarten, dass das Scannen von DT-Produkten einen relevanten Einfluss auf deren Funktion hat.
Insulinabgabe von Insulinpumpen bedingt durch äußere Druckunterschiede
Insulinpumpen weisen eine hohe Dosiergenauigkeit auf. Diese liegt im Bereich von kleiner 0,1 IE, was bedeutet, dass bei U100-Insulin (100 Einheiten Insulin/ml) eine Flüssigkeitsmenge von 0,001 Milliliter reproduzierbar abgegeben wird. Im Anwendungsfall infundiert die Insulinpumpe das Insulin aus dem Reservoir über das Infusionsset in das subkutane Fettgewebe. Es liegt also ein miteinander verbundenes, abgeschlossenes System Pumpe–Körper vor.
Was passiert, wenn sich der äußere Luftdruck rasch und erheblich ändert? Das ist zum Beispiel bei Flugreisen der Fall. Auf einer Reiseflughöhe von etwa 10 000 m wird der Kabinenluftdruck bei Passagierflugzeugen auf ca. 560 Torr (ca. 746 mbar; 74,6 hPa) eingeregelt. Dieser im Vergleich zum Luftdruck auf Meeresspiegelhöhe (ca. 760 Torr = 1013 mbar; 101,3 hPa) niedrigere Luftdruck verringert den Druckgradienten zwischen dem Pumpeninneren und der äußeren Umgebung, wodurch die Stärke der Außenwand der Flugzeuge deutlich dünner gehalten werden kann, was gewichtssparend ist. In einer Insulinpumpe herrscht generell ein Luftdruck wie in der Umgebung, da hier für einem Druckausgleich zwischen innerhalb der Pumpe und dem Umgebungsdruck gesorgt ist. Sonst würde bei einem sinkenden Außendruck unbeabsichtigt Insulin infundiert, was zu einer Hypoglykämie führen könnte. Da der Druckausgleich rasch erfolgt, ist es grundsätzlich unerheblich, wie hoch der Druck außerhalb der Pumpe ist, es entsteht kein Druckgradient. Dies gilt auch für die Start- und Landphase von Flugzeugen, wo spürbare Druckänderungen in der Kabine auftreten. Ähnlich verhält es sich, wenn ein schneller Aufzug, zum Beispiel in einem Hochhaus, benutzt wird.
Im Jahr 2011 sorgte eine Publikation für Verunsicherung, nach der es beim Start eines Flugzeugs zu einer ungewollten Insulinabgabe von 1,1–1,4 IE und bei der Landung von 0,6–0,9 IE gekommen sein soll (King et al. 2011). Allerdings testete die Autorengruppe eine „offen“ im Flugzeug liegende, das heißt nicht mit dem Körper der Testpersonen verbundene Insulinpumpe. Damit fehlt aber an der Austrittsöffnung an der Spitze der Nadel des Infusionssets der Gegendruck durch das subkutane Fettgewebe, in dem diese im Anwendungsfall sitzt. Im Gewebe herrscht im Vergleich zum Luftdruck auf Meeresspiegelhöhe immer ein leichter Überdruck von etwa 10 mbar (im Bein ist er etwas höher als zum Beispiel im Arm). Auch wenn sich der äußere Luftdruck ändert, der Gegendruck im Gewebe ist immer gegeben. Daher kommt es im Flugzeug bei einer mit dem Körper verbundenen Insulinpumpe auch bei raschen Druckänderungen nicht zu einer unerwünschten Insulinabgabe.
Es kommt allerdings bei niedrigeren Druckwerten zur Bildung von Luftblasen in dem Insulinreservoir der Pumpe (s. unten). Diese entstehen durch Ausgasen aus dem Insulin, bedingt durch die Druckminderung (der Druck mindert sich ja auch im Reservoir), entsprechend dem physikalischen Gesetz nach William Henry. Daher sollte darauf geachtet werden, dass die Insulinpumpe nicht mit der Reservoir-Öffnung nach oben getragen wird, damit sich die Luftblase nicht vom Reservoir in den Schlauch des Infusionssets bewegt und es dann zu einer Unterbrechung der Insulinzufuhr kommt.
Beim Tauchen tritt ebenfalls ein Einfluss auf die Pumpentechnik durch den äußeren Druck auf. Daher darf aus verschiedenen Gründen bei Nutzung einer Insulinpumpe nicht zu tief getaucht werden: Abgesehen davon, dass äußerste Vorsicht in Bezug auf die Glukosekontrolle geboten ist, sind Insulinpumpen entsprechend ihrer Zulassung nur bis zu einer Tiefe von bis zu 3,6 m wasserdicht. Falls tiefer getaucht werden soll, muss die Pumpe abgelegt oder in einer so genannten Trockenbox verstaut werden. Hinsichtlich der Insulindosierung sind die Verhältnisse beim Tauchen genau umgekehrt wie beim Fliegen; das heißt, der äußere Wasserdruck übt einen Druck auf das Unterhautfettgewebe aus, hierdurch ist der Druck an der Spitze des Infusionssets höher. Bei größeren Wassertiefen (bei 10 m Tiefe ergibt sich der doppelte Luftdruck im Vergleich zur Meeresspiegelhöhe) wird deshalb kein Insulin mehr in den Körper infundiert. Im extremen Fall meldet die Pumpe bei längeren Tauchgängen irgendwann einen Verschluss des Infusionssets (dieser ist zwar nicht verschlossen, aber das Insulin staut sich aufgrund des Gegendrucks zurück, was diese Fehlermeldung auslöst).
Ein ebenfalls bereits angesprochener Druckeffekt wurde im Jahr 2010 als so genannter „Siphon-Effekt“ beschrieben (Zisser et al. 2010). Es wurde beobachtet, dass bei Verwendung von Infusionsschläuchen mit einer Länge von 80–110 cm an der Spitze der Kanüle Insulin austrat, wenn diese relativ zur Lage der Insulinpumpe angehoben beziehungsweise abgesenkt wurde. Dies wurde als ein Insulindosierungsfehler interpretiert, dessen Ursache in dem „Siphon-Effekt“ zu sehen sei. Physikalisch sind diese Ergebnisse zwar korrekt, sie sind aber dadurch bedingt, dass das Infusionsset das Insulin nicht in das Unterhautfettgewebe abgab, sondern „offen“ war, und daher nicht klinisch relevant,: Bei der Höhenänderung des Infusionssets relativ zur Pumpe kommt es zu einer Änderung des Schweredrucks und damit zum Austritt von Insulin. Im Anwendungsfall liegt die Spitze der Kanüle jedoch unter der Haut, wodurch der Gegendruck durch das Gewebe einen ungewollten Flüssigkeitsaustritt verhindert.
Auswirkung von Temperaturänderungen auf die Bildung von Luftblasen im Insulinreservoir
Die im Zusammenhang mit einem abnehmenden äußeren Luftdruck auftretende Bildung von Luftblasen im Reservoir einer Insulinpumpe tritt auch bei Temperaturänderungen auf. Das kann beispielsweise passieren, wenn das Reservoir mit einem Insulin gefüllt wird, das unmittelbar vorher aus dem Kühlschrank genommen wurde. Je niedriger die Temperatur des Insulins ist, desto mehr Luft ist in der Flüssigkeit gelöst (das betrifft viele Flüssigkeiten, eben auch Wasser). Steigt die Temperatur des Insulins nach dem Umfüllen in das Reservoir an, dann entweicht die gelöste Luft und es bilden sich Luftblasen. Wie angesprochen, können diese zu einer Insulinlücke und damit zu einem Anstieg der Glukosespiegel führen, falls sie in den Infusionsschlauch gelangen.
Ein weiterer Effekt bei Temperuränderungen betrifft die Wärmeausdehnung der wässerigen Insulinformulierung. Wird zum Beispiel an kühleren Tagen (z. B. < 20 °C) die Insulinpumpe abgelegt, so verringert sich das Volumen des Insulins. Erkennbar ist dies anhand einer Luftblase, die im Schlauch des abgekoppelten Infusionssets (fehlt 1 IE Insulin, so sorgt das für eine 10 cm lange Luftblase) entstanden ist. Die Patientinnen und Patienten werden bei ihrer Schulung darin unterwiesen, vor dem Wiederankoppeln der Pumpe an das Infusionsset dieses mit einem Bolus zu füllen, bis die Luftblase aus dem Schlauch heraus ist. Nach Anlegen der Pumpe und dem damit verbundenen Wiederanstieg der Temperatur des Insulins am Körper (diese beträgt bei Tragen eng am Körper ca. 28–30 °C wegen der Abstrahlung der Körperwärme) dehnt sich die Insulinformulierung wieder aus und es wird etwas Insulin dadurch infundiert. Bei insulinempfindlichen Personen kann diese unbeabsichtigte Insulingabe zu einer Hypoglykämie führen.
Zusammenfassung
Moderne Medizinprodukte, die bei der Diabetestherapie eingesetzt werden, speziell Insulinpumpen und CGM-Systeme, tolerieren elektromagnetische Felder, ionisierende Strahlung, Flughafenscanner, Druck- und Temperatureinflüsse über einen beachtlichen Bereich hinweg, ohne dass es zu relevanten Funktionsänderungen kommt. Die hohen Anforderungen an diese Produkte durch die regulatorischen Vorgaben, die durch die Zulassungsbehörden überwacht werden, umfassen nicht nur definierte Standarduntersuchungen, sondern auch Risikoanalysen im Hinblick auf physikalische Einflussfaktoren. Diese Faktoren und die dafür geltenden Grenzwerte für ein sicheres Funktionieren der DT-Produkte werden in den Zulassungsunterlagen dokumentiert. Menschen mit Diabetes können moderne DT-Produkte im privaten und beruflichen Alltag grundsätzlich sicher nutzen, wenn sie (und das sie behandelnde Diabetes-Team) gewisse Rahmendingen beachten.
Interessenkonflikt: A. Thomas war wissenschaftlicher Leiter der Firma Medtronic Deutschland, Hersteller und Vertreiber von Insulinpumpen und CGM-Systemen. Aktuell ist er dort beratend tätig. L. Heinemann ist Berater einer Reihe von diagnostischen und therapeutischen Firmen bei der Entwicklung neuer Produkte. Er ist Anteilseigner beim Profil Institut für Stoffwechselforschung in Neuss. K. Rinnert ist leitender Betriebsarzt im Betrieblichen Gesundheitsmanagement der Stadt Köln. Weitere Interessenkonflikte liegen keine vor.
Literatur
King BR, Goss PW, Paterson MA, Crock PA, Anderson DG: Changes in altitude cause unintended insulin delivery from insulin pumps. Diabetes Care 2011; 34: 1932–1933.
Zisser HC et al.: Siphon effects on continuous subcutaneous insulin infusion pump delivery performance.
J Diabetes Sci Technol 2010; 4: 98–103.
Adolfsson P et al.: Continuous glucose monitoring –
a study of the enlite sensor during hypo- and hyperbaric conditions. Diabetes Technol Therapeut 2012; 14: 527–532.
Weitere Infos
Definition Körperscanner
http://de.wikipedia.org/wiki/K%C3%B6rperscanner
Spiegel Netzwelt: Sicherheitslücke bei Insulinpumpen
https://www.spiegel.de/netzwelt/apps/hacker-demonstrieren-schwachstelle…
Koautoren
An der Erstellung des Beitrags beteiligt waren Lutz Heinemann, Science Consulting in Diabetes GmbH, Neuss, und Kurt Rinnert, leitender Betriebsarzt im Betrieblichen Gesundheitsmanagement der Stadt Köln.