Occupational Health Care for Employees Exposed to UV Radiation
UV radiation is the carcinogenic agent to which most employees in Germany are exposed in the workplace. An increased work-related cancer risk can currently only be scientifically proven for natural (solar) UV radiation. Artificial and natural UV exposure is treated differently in German occupational health and safety, although the scientific data basis is not the cause of this unequal treatment. Proposals for the course of occupational health screening for exposure to artificial and natural optical radiation were already published in the ASU in 2019 and in the DGUV recommendations for occupational health consultations and examinations (2022). Hans Drexler
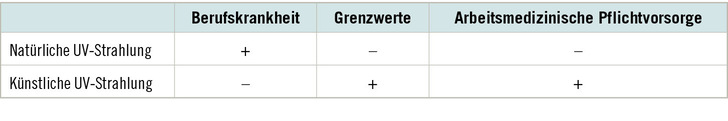
Die Berufskrankheit (BK) 5103 „Plattenepithelkarzinome oder multiple aktinische Keratosen der Haut durch natürliche UV-Strahlung“ ist nach den COVID-19-Infektionen (BK 3101) und der Lärmschwerhörigkeit (BK 2301) die dritthäufigste anerkannte Berufskrankheit in Deutschland. Von 2016 bis 2021 wurden über 23.000 dieser Erkrankungen als Berufskrankheit anerkannt, davon sind im genannten Zeitraum insgesamt 90 Todesfälle infolge dieser Berufskrankheit zu verzeichnen. Eine erfolgreiche Expositionsminderung, wie sie bei der Einwirkung vieler krebserzeugender Arbeitsstoffe in den letzten Jahrzehnten zu verzeichnen ist, kann bei der UV-Belastung der im Freien Beschäftigten nicht angenommen werden, vielmehr muss infolge des Klimawandels eine weitere Zunahme der Exposition befürchtet werden (Drexler 2022). Die berufliche Exposition gegenüber natürlicher UV-Belastung ist mit einem hohen Krebsrisiko verbunden. Dabei ist die exponentielle Dosis-Risiko-Beziehung zu beachten, die bei höheren Expositionen zu einer überproportionalen Risikoerhöhung führt. Für chemische Karzinogene werden Expositions-Risiko-Beziehungen (ERB) mit einem Toleranzrisiko bei vier zusätzlichen Krebserkrankungen pro 1000 exponierten Beschäftigten erarbeitet. Eine dauerhafte Überschreitung einer Luftkonzentration, die zu einem Risiko in dieser Höhe führt, ist nicht zulässig. Überträgt man dieses Konzept auf die natürliche UV-Strahlung, dann sind zahlreiche Beschäftigte einer UV-Exposition ausgesetzt, die deutlich über dieser Toleranzschwelle liegt (Drexler 2018; Wittlich 2018).
Chronische Erkrankungen durch die berufliche Einwirkung von künstlicher UV-Strahlung sind ebenfalls möglich, aber bislang wissenschaftlich nicht ausreichend belegt und daher derzeit nicht in der Liste der Berufskrankheiten aufgeführt.
Arbeitsmedizinische Vorsorge
Ziel der arbeitsmedizinischen Vorsorge ist es, Erkrankungen, einschließlich Berufskrankheiten, frühzeitig zu erkennen und zu verhüten. Sie soll auch einen Beitrag zum Erhalt der Beschäftigungsfähigkeit und zur Fortentwicklung des betrieblichen Gesundheitsschutzes leisten. Die Verordnung zur arbeitsmedizinischen Vorsorge (ArbMedVV) wurde im Jahr 2008 erlassen und im Jahr 2019 mit Aufnahme der Angebotsvorsorge bei „Tätigkeiten im Freien mit intensiver Belastung durch natürliche UV-Strahlung von regelmäßig einer Stunde oder mehr je Tag“ zuletzt geändert. Im Gegensatz dazu sind Expositionen zu krebserzeugenden Arbeitsstoffen, die eine konkrete Gesundheitsgefahr darstellen, in der Regel ein Anlass zur Pflichtvorsorge. Bereits seit 2008 geben Tätigkeiten mit Exposition durch inkohärente künstliche optische Strahlung, wenn am Arbeitsplatz die Expositionsgrenzwerte überschritten werden, einen Anlass zur arbeitsmedizinischen Pflichtvorsorge. Die rechtliche Grundlage dafür findet sich in der Arbeitsschutzverordnung zu künstlicher optischer Strahlung (OStrV; s. „Weitere Infos“). Eine entsprechende Verordnung für natürliche optische Strahlung fand weder auf europäischer noch auf deutscher Seite eine politische Mehrheit. Damit ist die berufliche UV-Exposition, die zum höchsten Krebsrisiko für Beschäftigte im Freien in Deutschland führt, gesetzlich derzeit nicht in dieser Verordnung geregelt.
Gefährdungsanalyse
Prinzipiell unterscheiden sich die Wirkungen von künstlicher und natürlicher UV-Strahlung nicht. Die biologischen Wirkungen der UV-Strahlung hängen von der Wellenlänge ab, die Intensität der Wirkung von der Energie der Strahlung. Daher wird die Energie der Strahlung nach der Wellenlänge gewichtet, wobei sich die verwendeten Gewichtungsfaktoren ausschließlich auf die akuten Effekte der UV-Strahlung (Dermatitis solaris, Keratitis photoelectrica) beziehen. Die in Europa und auch Deutschland gültigen Grenzwerte berücksichtigen ausschließlich die nach Akuteffekten gewichtete UV-Strahlung (Heff). Da das UV-Spektrum der Sonne weltweit weitgehend identisch ist (extreme Höhen- und Tiefenlagen ausgenommen), kann die Quantifizierung der natürlichen (solaren) erythemauslösenden UV-Belastung (oftmals als standardisierte Erythemdosis = SED) auch als Surrogat für die krebserzeugende Wirkung herangezogen werden. Für künstliche UV-Strahlung ist dieses Vorgehen infolge der unterschiedlichen spektralen Zusammensetzung aber nicht möglich. Grenzwerte für die natürliche UV-Strahlung und eine Pflichtvorsorge gibt es derzeit nicht (➥ Tabelle 1).
Das Fehlen einer verbindlichen arbeitsmedizinischen Pflichtvorsorge bei Exposition gegenüber solarer UV-Strahlung ist angesichts des hohen Krebsrisikos schwer in Einklang zu bringen mit den entsprechenden Regelungen bei Umgang mit krebserzeugenden Arbeitsstoffen und dadurch ausgelösten arbeitsmedizinischen Pflichtvorsorgen und nachgehenden Vorsorgen.
Inhalte einer arbeitsmedizinischen Vorsorge bei Exposition gegenüber UV-Strahlung
Im Zusammenhang mit Krebserkrankungen wird oftmals von einer Vorsorgeuntersuchung gesprochen, wenn eine Krebsfrüherkennungsuntersuchung durchgeführt wird. Zum Zeitpunkt einer medizinisch sinnvollen Krebsfrüherkennung kommen primärpräventive Maßnahmen meistens Jahrzehnte zu spät. Daher sind bei der arbeitsmedizinischen Vorsorge bei Exposition gegenüber UV-Strahlung die Feststellung der individuellen Gefährdung (Anamnese) und die Beratung der Beschäftigten die wichtigsten Elemente der Individualprävention. Die Inhalte der Vorsorge bei Exposition gegenüber künstlicher und natürlicher UV-Strahlung unterscheiden sich nur in Bezug auf die Arbeitsplätze und spezielle Ansätze in der Prävention. Ob nach jahrelanger Exposition ein Hautkrebsscreening angeboten werden soll, bleibt jeder/jedem Arbeitsmedizinerin/-mediziner selbst überlassen (Drexler u. Letzel 2020). Auf keinen Fall aber stellt ein Hautkrebsscreening das zentrale Instrument der arbeitsmedizinischen Vorsorge dar.
Arbeitsmedizinische Pflichtvorsorge bei Exposition gegenüber künstlicher UV-Strahlung
Können bei Tätigkeiten am Arbeitsplatz die Grenzwerte nach §6 für künstliche optische Strahlung überschritten werden stellt der Arbeitgeber sicher, dass die betroffenen Beschäftigten arbeitsmedizinisch beraten werden. Die Beschäftigten sind dabei über den Zweck der arbeitsmedizinischen Vorsorgeuntersuchungen zu informieren und darüber, unter welchen Voraussetzungen sie Anspruch auf diese haben. Die Beratung kann im Rahmen der Unterweisung nach Absatz 1 erfolgen. Falls erforderlich, hat der Arbeitgeber die Ärztin oder den Arzt nach §7 Absatz 1 der Verordnung zur arbeitsmedizinischen Vorsorge zu beteiligen (OStrV).
In den DGUV Empfehlungen für arbeitsmedizinische Beratungen und Untersuchungen finden sich Hinweise für die Vorsorge bei Exposition gegenüber künstlicher und natürlicher optischer Strahlung. Ein wesentlicher Unterschied besteht darin, dass die Anwendung von Hautschutzmitteln bei Exposition gegenüber vorwiegend kurzwelliger UVC-Strahlung (z. B. beim Schweißen) infolge der wissenschaftlichen Grundlagen nicht empfohlen wird (DGUV 2022).
Arbeitsmedizinische Angebotsvorsorge bei Exposition gegenüber natürlicher UV-Strahlung
Ein Vorschlag für die arbeitsmedizinische Vorsorge bei Exposition gegenüber natürlicher optischer Strahlung wurde bereits in der ASU im Jahr 2019 von Drexler et al. publiziert und die Inhalte sollen an dieser Stelle nicht wiederholt werden. Einen zwischenzeitlich erkennbaren inhaltlichen Änderungsbedarf gibt es nach Meinung der Autoren (Hans Drexler und Stephan Letzel) nicht.
Interessenkonflikt: Der Autor gibt an, dass kein Interessenkonflikt vorliegt.
Literatur
Deutsche Gesetzliche Unfallversicherung (DGUV): DGUV Empfehlungen für arbeitsmedizinische Beratungen und Untersuchungen. Stuttgart: Gentner, 2022.
Drexler H: Licht und Schatten bei der Arbeit in der Sonne. ASU Arbeitsmed Sozialmed Umweltmed 2018; 53: 153–156 (https://www.asu-arbeitsmedizin.com/schwerpunkt/schwerpunkt-uv-belastung… – Open Access).
Drexler H, Diepgen TL, Letzel S: Arbeitsmedizinische Vorsorge für Beschäftigte im Freien, die gegenüber natürlicher UV-Strahlung exponiert sind. ASU Arbeitsmed Sozialmed Umweltmed 2019; 54: 253–256 (https://www.asu-arbeitsmedizin.com/arbeitsmedizinische-vorsorge-fuer-be… – Open Access).
Drexler H, Letzel S: Arbeitsmedizinische Vorsorge bei Exposition gegenüber UV-Strahlung. In: Letzel S, Nowak D (Hrsg.): Handbuch der Arbeitsmedizin, 58.Erg.-Lfg. 9/20. Landsberg am Lech: ecomed Medizin, 2020.
Drexler H: Klimawandel – Folgen für die Arbeitsmedizin und Umweltmedizin. Deutsche Gesellschaft für Arbeitsmedizin und Umweltmedizin (DGAUM), Jubiläumsheft. Stuttgart: Gentner, Mai 2022, S. 48–50.
Wittlich M: Gefährdungen abschätzen. ASU Arbeitsmed Sozialmed Umweltmed 2018; 53: 161–165.
doi:10.17147/asu-1-266300
Weitere Infos
Verordnung zum Schutz der Beschäftigten vor Gefährdungen durch künstliche optische Strahlung (Arbeitsschutzverordnung zu künstlicher optischer Strahlung (OstrV) vom 19. Juli 2010 (BGBl. I S. 960)
https://www.gesetze-im-internet.de/ostrv/BJNR096010010.html#:~:text=(1)…, am%20Arbeitsplatz%20auftretenden%20Gef%C3% A4hrdungen%20gibt.
Kontakt
Das PDF dient ausschließlich dem persönlichen Gebrauch! - Weitergehende Rechte bitte anfragen unter: nutzungsrechte@asu-arbeitsmedizin.com.