Occupationally acquired tuberculosis – prevention at the interface of the Ordinance Occupational Health Care and the Infection Protection Act
Tuberculosis (TB) has become rare in Germany. Nevertheless, healthcare workers still have an increased risk of infection. Therefore, occasion-related consultations and screenings are carried out for them. These preventive measures are prescribed both by the Ordinance on Occupational Health Care (ArbMedVV) and by the Infection Protection Act (IfSG). To avoid duplicate examinations, close cooperation between company doctors and health authorities is necessary. The relevant agreements should be made in advance, regardless of any occurring diseases.
Kernaussagen
- Neben der behandlungsbedürftigen Tuberkulose (TB) kann auch die latente Tuberkuloseinfektion (LTBI) als Berufskrankheit angezeigt werden.
- Die Indikation zur präventiven Behandlung der LTBI bei Beschäftigten im Gesundheitswesen sollte zurückhaltend gestellt werden.
- Die Kosten für die pneumologische Beratung und die Therapie der LTBI können im Rahmen eines Berufskrankheitenverfahrens von den Unfallversicherungsträgern übernommen werden.
- Die Vorsorge nach der ArbMedVV kann die Umgebungsuntersuchung der Gesundheitsämter nach dem IfSG ersetzen.
- Betriebsmedizin und Gesundheitsämter sollten bei der TB-Vorsorge kooperieren. Eine gegenseitige Beauftragung ist nicht möglich.
Beruflich erworbene Tuberkulose – Vorsorge an der Schnittstelle von ArbMedVV und IfSG
Die Tuberkulose (TB) ist in Deutschland selten geworden. Dennoch haben Beschäftigte im Gesundheitswesen weiterhin ein erhöhtes Infektionsrisiko. Daher werden bei ihnen anlassbezogene Vorsorgeuntersuchungen durchgeführt. Diese werden sowohl von der Verordnung für Arbeitsmedizinische Vorsorge (ArbMedVV) als auch vom Infektionsschutzgesetz (IfSG) vorgeschrieben. Um Doppeluntersuchungen zu vermeiden, sind enge Kooperationen zwischen den Betriebsärzten und -ärztinnen sowie den Gesundheitsämtern notwendig. Die entsprechenden Absprachen sollten vorab unabhängig von auftretenden Erkrankungen getroffen werden.
Tuberkulose in Deutschland
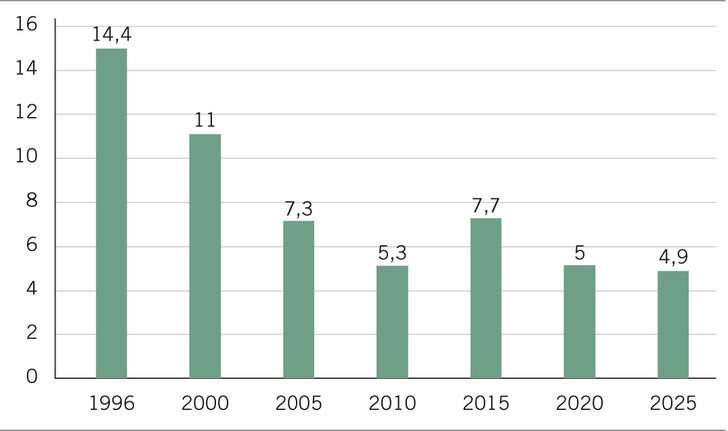
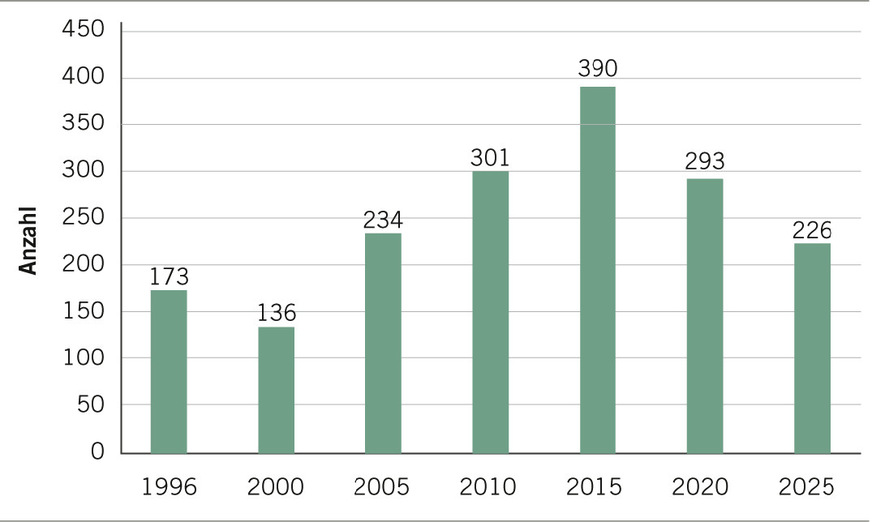
In Deutschland erkranken jährlich etwa 4000 bis 5000 Menschen an einer Tuberkulose (TB). Die Inzidenz der TB in der Bevölkerung betrug im Jahr 2025 4,9 pro 100.000 Einwohner und war damit 8 % niedriger als im Vorjahr. Im Jahr 2000 war sie mit 11,0 noch doppelt so hoch (➥ Abb. 1). Rund ein Drittel der TB-Fälle, die dem Robert Koch-Institut gemeldet werden, sind offen und damit infektiös. Beschäftigte im Gesundheitswesen haben wegen der Betreuung dieser Patientinnen und Patienten ein erhöhtes Risiko für eine Infektion. Deshalb kann eine TB bei ihnen als Berufskrankheit (BK) anerkannt werden.
Die TB wird unter der Ziffer BK 3101 entsprechend der Berufskrankheitenverordnung (BKV), Anlage 1, erfasst. Neben der Anerkennung als BK ist auch eine Anerkennung als Unfall möglich. Das trifft für alle Bereiche außerhalb des Gesundheitswesens und der Wohlfahrt zu, bei denen kein vergleichbar hohes Infektionsrisiko wie im Gesundheitswesen besteht. In diesen Fällen ist es notwendig, dass eine Infektionsquelle am Arbeitsplatz bekannt ist. Das kann der infektiöse Kollege oder auch die infektiöse Kundin sein.
Der Verordnungstext zur BK 3101 entsprechend der BKV, Anlage 1, lautet:
„BK 3101: ... Infektionskrankheiten, wenn der Versicherte im Gesundheitsdienst, in der Wohlfahrtspflege oder in einem Laboratorium tätig oder durch eine andere Tätigkeit der Infektionsgefahr in ähnlichem Maße besonders ausgesetzt war.“
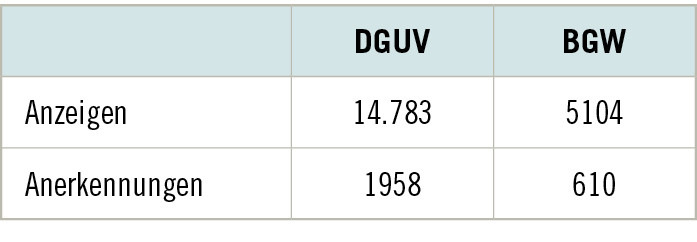
Das BK-Recht unterscheidet zwischen einer behandlungsbedürftigen Tuberkulose und einer LTBI (latente Tuberkuloseinfektion). Die LTBI wird als regelwidriger Körperzustand aufgefasst, da sie keine Symptome aufweist und die Leistungsfähigkeit nicht einschränkt, aber mit einem erhöhten Risiko für die Progression zu einer aktiven TB verbunden ist. Im Jahr 2025 wurden der Berufsgenossenschaft für Gesundheitsdienst und Wohlfahrtspflege (BGW) 226 Verdachtsfälle auf beruflich bedingte TB angezeigt (➥ Abb. 2). Der größere Anteil der Meldungen (n = 140, 62 %) betraf die LTBI. Zehn Jahre früher wurden 390 TB-Fälle gemeldet, wobei ebenfalls mehr als die Hälfte eine LTBI betraf. Vor dem Jahr 2005 wurden nur wenige Fälle mit LTBI gemeldet, da diese noch nicht sicher diagnostiziert werden konnte.
Im Rahmen eines BK-Verfahrens können die Träger der Unfallversicherung die Kosten für die präventive Chemotherapie einer beruflich verursachten LTBI übernehmen. Deshalb ist es sinnvoll, bei Verdacht auf eine berufliche Verursachung eine LTBI, die behandelt werden soll, als BK zu melden. Das Formular für die „ärztliche Anzeige bei Verdacht auf eine Berufskrankheit“ findet sich auf den Internetseiten der Unfallversicherungsträger, zum Beispiel auf der Seite der BGW (s. Online-Quelle).
Die Indikation für eine präventive Chemotherapie ist bei Beschäftigten im Gesundheitswesen nicht leicht zu stellen. Zu berücksichtigen sind das Risiko für eine erneute Infektion aufgrund des Kontakts zu infektiösen Patientinnen und Patienten sowie Materialien während des weiteren Berufslebens und die Wahrscheinlichkeit für das Vorliegen einer alten LTBI. Der hohe Anteil alter Infektionen ist vermutlich ein Grund, warum das Progressionsrisiko bei Beschäftigten im Gesundheitsdienst nach einem positiven Interferon-Gamma Release Assay (IGRA) gering ist. Deshalb scheint es sinnvoll zu sein, die präventive Chemotherapie auf jüngere Beschäftigte zu beschränken. Sofern es medizinische Risikofaktoren für eine Progredienz der LTBI gibt, sollte die Indikation zur Chemoprävention großzügiger gestellt und entsprechend der Verdacht auf eine BK angezeigt werden.
Da die TB in Deutschland selten geworden ist, sind nicht alle Beschäftigten im Gesundheitswesen einem erhöhten Infektions- und damit Erkrankungsrisiko ausgesetzt. Bei regelmäßigem Kontakt zu infektiösen Patientinnen und Patienten sowie Materialien ist das Infektionsrisiko höher als bei anderen Tätigkeiten. Diese Unterschiede werden sowohl bei der Anerkennung der TB als BK als auch bei der arbeitsmedizinischen Vorsorge berücksichtigt.
Kriterien für die Anerkennung der TB als Berufskrankheit
Basierend auf den in der Literatur beschriebenen Infektionsrisiken im Gesundheitswesen wird im BK-Verfahren für bestimmte Bereiche und Tätigkeiten ein erhöhtes Infektionsrisiko unterstellt (➥ Tabelle 1). Für alle anderen Fälle ist es notwendig, eine Indexperson als mögliche Infektionsquelle ausfindig zu machen, bevor eine BK anerkannt werden kann. Wenn keine außerberuflichen Risiken für eine Infektion bestehen, kann es aber ausreichen, dass es infektiöse Patentinnen und Patienten im Arbeitsbereich gab, ohne dass diese die wahrscheinliche Infektionsquelle sind.
TB-Vorsorge im Gesundheitswesen entsprechend der Verordnung zur arbeitsmedizinischen Vorsorge (ArbMedVV)
Aufgrund des geringen Infektionsrisikos im Gesundheitswesen ist es nicht mehr sinnvoll, alle Beschäftigten regelmäßig auf TB zu untersuchen. Das gilt selbst für einige Bereiche, bei denen im BK-Verfahren ein erhöhtes Infektionsrisiko unterstellt wird, da die Wahrscheinlichkeit einer Entdeckung einer TB äußerst gering ist. Diese Diskrepanz führt manchmal zur Irritation. Grundlage für die Entscheidung, ein Screening durchzuführen, ist das absolute Risiko für eine TB. Dieses muss ausreichend groß sein, damit ein Screening sinnvoll ist. So ist in Ländern mit einer niedrigen TB-Inzidenz (< 10/100.000) nach allgemeiner Auffassung ein Screenen der Bevölkerung nicht mehr sinnvoll (Empfehlung des Deutschen Zentralkomitees zur Bekämpfung der Tuberkulose, DZK; s. Online-Quellen). Für das BK-Verfahren ist das relative Risiko relevant. Das Infektionsrisiko muss für Beschäftigte größer als für die Allgemeinbevölkerung sein, damit eine TB als BK anerkannt werden kann. Selbst wenn das Erkrankungsrisiko für Beschäftigte doppelt so hoch wäre wie für die vergleichbare Allgemeinbevölkerung, läge es immer noch unter 10/100.000. Ein allgemeines Screening von Beschäftigten ist also nicht mehr sinnvoll, vielmehr ist im Rahmen der Gefährdungsbeurteilung für jeden Arbeitsplatz festzulegen, ob ein besonders erhöhtes Risiko besteht. Aber auch wenn in der Gefährdungsbeurteilung keine erhöhte Gefährdung wegen Tuberkulose beschrieben wurde, ist es sinnvoll, wenn nach einem bekannt gewordenen Kontakt die Betriebsärztin oder der Betriebsarzt die Vorsorge anbietet. Diese können die Kontaktsituation, zum Beispiel Enge und Lüftung im Betrieb, besser beurteilen und die Untersuchung ist für die Beschäftigten oftmals weniger zeitaufwendig und angenehmer als die Untersuchung durch das Gesundheitsamt.
Der Personenkreis, für den der Verordnungsgeber eine TB-Vorsorge im Gesundheitswesen vorgesehen hat, ist wesentlich kleiner als der Personenkreis, der entsprechend dem Berufskrankheitenrecht als gefährdet gilt. Die arbeitsmedizinische Vorsorge wird in der gleichnamigen Verordnung
(ArbMedVV) geregelt. Sie unterscheidet zwischen Pflicht- und Angebotsvorsorge. Bei Beschäftigten auf TB-Stationen oder in der Pneumologie mit häufigen Kontakten zu TB-Patientinnen und -Patienten sowie bei Beschäftigten in Laboren, die Proben auf Mykobakterien untersuchen, ist eine regelmäßige Pflichtvorsorge vorgesehen. Allen anderen Beschäftigten wird nach einem Kontakt zu einer infektiösen Patientin oder einem infektiösen Patienten eine Vorsorge angeboten.
Bei der Pflichtvorsorge müssen die Beschäftigten ihre Betriebsärztin oder ihren Betriebsarzt regelmäßig aufsuchen. Bei der Angebotsvorsorge kann der Beschäftigte entscheiden, ob er oder sie der Einladung zur Vorsorge folgt. Es ist aber sinnvoll, der Einladung zu folgen, da dadurch die Umgebungsuntersuchung durch das Gesundheitsamt entfallen kann. In beiden Fällen bedeutet Vorsorge nicht zugleich Untersuchung. Eine betriebsärztliche Beratung kann ausreichen. Der oder die Beschäftigte kann sich danach entscheiden, ob und in welchem Umfang die Untersuchung stattfinden soll. Diese Option wurde mit der Novelle der ArbMedVV im Jahr 2013 eingeführt. Damit beabsichtigte der Gesetzgeber, das informationelle Selbstbestimmungsrecht der Beschäftigten zu stärken. Für die TB-Vorsorge bietet diese Änderung Vorteile. Es müssen keine routinemäßigen Untersuchungen mehr durchgeführt werden. Vielmehr können die jeweilige Expositionssituation, das Erkrankungsrisiko und die individuelle Situation des/der Beschäftigten berücksichtigt werden. Das regelmäßige Röntgen bei schon bekannter LTBI entfällt. Die oftmals langen Listen der Kontaktpersonen führen nicht mehr automatisch zu meistens überflüssigen Untersuchungen.
Das Vorgehen bei den Angebotsuntersuchungen sollte demjenigen bei den Umgebungsuntersuchungen durch die Gesundheitsämter entsprechen (➥ Abb. 3). Ein immunologischer Test wird frühestens acht Wochen nach dem letzten Kontakt durchgeführt, sofern keine Symptome bestehen. Abweichend zu den DZK-Empfehlungen werden allerdings auch die über 50-jährigen Beschäftigten mit einem immunologischen Test untersucht und nicht sofort geröntgt. Dadurch soll die Strahlenexposition bei Beschäftigten im Gesundheitswesen reduziert werden. Als immunologischer Test hat sich in der betriebsärztlichen Praxis der Interferon-Gamma-Release Assay (IGRA) durchgesetzt.

Kooperation der Betriebsärztin oder des Betriebsarztes mit dem Gesundheitsamt
Die rechtlichen Rahmenbedingungen für Umgebungsuntersuchungen sind im Infektionsschutzgesetz (IfSG) festgelegt. Bei den Umgebungsuntersuchungen nach dem IfSG beziehungsweise bei der Angebotsvorsorge nach TB-Kontakt nach der ArbMedVV überschneiden sich beide Gesetze, ohne dass diese Schnittstellen abschließend geregelt wurden. Im IfSG wird eine Beauftragung anderer Ärztinnen und Ärzte nicht weiter geregelt. Es wird jedoch darauf verwiesen, dass eine Umgebungsuntersuchung durch das Gesundheitsamt unterbleiben kann, wenn eine andere kompetente Stelle diese bereits durchführt. Das ist bei der TB-Vorsorge die Betriebsärztin oder der Betriebsarzt, die oder der entsprechend der ArbMedVV aktiv wird.
Die Gesundheitsämter haben primär sicherzustellen, dass alle relevanten Kontaktpersonen erfasst und entsprechend untersucht werden. Dabei müssen sie die Untersuchungen nicht selbst durchführen. Wer relevanten Kontakt zu einer Person mit offener TB hatte und nicht betriebsärztlich untersucht wurde, kann vom Gesundheitsamt zur Untersuchung vorgeladen werden. In diesen Ausnahmefällen kann das Gesundheitsamt nach § 25 IfSG die Übermittlung persönlicher Daten und der Untersuchungsergebnisse von den Betriebsärztinnen und Betriebsärzten verlangen.
In der Hierarchie der Gesetze ist das IfSG das übergeordnete Gesetz, da es dem Schutz der Gemeinschaft dient und Akteurinnen und die Akteure im Gesundheitsamt mit hoheitlicher Kompetenz ausstattet. Diese hoheitliche Kompetenz kann nicht an die Betriebsärztin oder den Betriebsarzt übertragen werden, da sie im Gegensatz zur ArbMedVV den Duldungszwang der TB-Untersuchungen für die Beschäftigten einschließen würde. Eine Beauftragung der Betriebsärztin oder des Betriebsarztes durch das Gesundheitsamt ist daher nicht möglich. Um Doppeluntersuchungen zu vermeiden, ist es jedoch sinnvoll, dass Gesundheitsamt und Betriebsmedizin eng kooperieren. Wenn Betriebsärztinnen und -ärzte die Angebotsvorsorge entsprechend dem oben geschilderten Vorgehen durchführen, ist eine weitere Untersuchung durch das Gesundheitsamt nicht notwendig. Eine Weitergabe der Untersuchungsergebnisse an das Gesundheitsamt ist ebenfalls nicht erforderlich. Gelegentlich wird argumentiert, dass eine Weitergabe notwendig sei, um die Qualität des Ausbruchs beurteilen zu können. Wenn besonders viele Kontaktpersonen infiziert sind, könnte das Gesundheitsamt den Kreis der zu untersuchenden Personen vergrößern, da anscheinend ein besonders virulenter Erreger übertragen wurde. Das ist eine berechtigte Überlegung. Allerdings reicht es dafür aus, dass die Betriebsärztin oder der Betriebsarzt dem Gesundheitsamt mitteilt, dass besonders viele Kontaktpersonen (Beschäftigte) IGRA-positiv seien. Die Übermittlung persönlicher Daten ist dafür nicht zwingend notwendig. Anders verhält es sich bei Beschäftigten, die sich trotz eines engen Kontakts nicht betriebsärztlich untersuchen lassen wollen. Hier muss eine Regelung zwischen Gesundheitsamt und Betriebsarzt oder Betriebsärztin gefunden werden. In der Regel kontaktiert das Gesundheitsamt den Arbeitgeber und teilt ihm mit, dass eine TB gemeldet worden sei und eine Zusammenstellung der Kontaktpersonen zu erfolgen habe. Deshalb ist es naheliegend, dass der Arbeitgeber dem Gesundheitsamt die Kontaktpersonen unter den Patientinnen und Patienten meldet und mitteilt, dass die Kontaktpersonen unter den Beschäftigten von der Betriebsärztin oder dem Betriebsarzt untersucht würden. In einem zweiten Schritt könnte dann der Arbeitgeber diejenigen Kontaktpersonen unter den Beschäftigten, die sich nicht bei der Betriebsärztin oder bei dem Betriebsarzt vorgestellt haben, an das Gesundheitsamt melden.
Mit dem Gesundheitsamt sollte deshalb das Verfahren nach Kontakt mit offenen TB-Fällen besprochen werden, das die Datenschutzaspekte der betriebsärztlichen Vorsorge berücksichtigt und zudem gewährleistet, dass die Kontaktlisten vom Gesundheitsamt überprüft werden können, wenn dies im Einzelfall notwendig erscheint. Die anlassbezogene Angebotsvorsorge nach unvorhergesehenem Kontakt mit TB-Fällen entsprechend § 5, Absatz 2 der ArbMedVV ist inhaltlich den Umgebungsuntersuchungen nach dem IfSG §§ 16 und 29 gleichzusetzen. Auch wenn die ArbMedVV auf den Schutz der Beschäftigten und das IfSG auf den Schutz der Gemeinschaft (auch der Patientinnen und Patienten sowie all ihrer Kontakte) zielen, werden beide sich überlappenden Ziele mit den gleichen Mitteln erreicht. Entsprechende Kooperationen sollten mit den jeweils zuständigen Gesundheitsämtern vereinbart werden. Dabei sollte geklärt werden, nach welchen Schemata untersucht wird und was bei Ablehnung einer Angebotsvorsorge beziehungsweise des TB-Tests durch die Beschäftigten vom Betrieb veranlasst wird, um den Anforderungen des IfSG zu genügen.
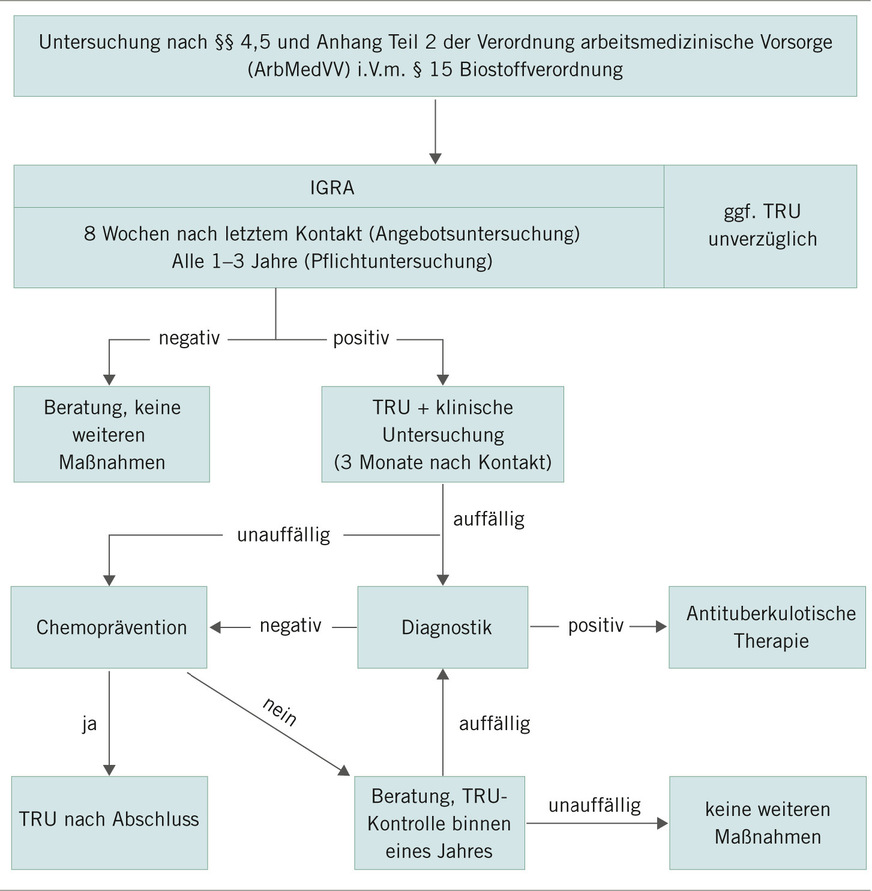
(in Anlehnung an die DZK-Empfehlungen, 2023)
Kostenübernahme für die Vorsorge bei Beschäftigten im Gesundheitswesen
Das IfSG erteilt den Gesundheitsämtern einen Rahmenauftrag zur Ermittlung und Untersuchung von Kontaktpersonen (§§ 25, 26). Sie müssen sicherstellen, dass die notwendigen Untersuchungen zum Infektionsschutz zügig, kompetent und mit methodisch gebotenem Ausmaß ausgeführt werden. Sie müssen die Untersuchungen jedoch nicht selbst durchführen. Vielmehr ist die Unterstützung durch fachlich kompetente Ärztinnen und Ärzte nach Absprache möglich. Für Untersuchungen nach dem IfSG, die die Gesundheitsämter beauftragen, müssen sie die Kosten übernehmen.
Das IfSG hat außerdem zum Ziel, die Eigenverantwortung der Träger von Gemeinschaftseinrichtungen, Lebensmittelbetrieben, Gesundheitseinrichtungen sowie des Einzelnen bei der Prävention übertragbarer Erkrankungen zu fördern (IfSG § 1, Satz 2). Die Gesundheitsämter müssen daher die Untersuchungen nur selbst ausführen, wenn nicht andere Stellen „aufgrund anderweitiger gesetzlicher Vorschriften“ zur Durchführung verpflichtet sind (§ 69, Satz 1). Das ist zum Beispiel die Betriebsärztin oder der Betriebsarzt, die oder der aufgrund der ArbMedVV im Auftrag des Arbeitgebers den Beschäftigten Vorsorge anbietet und die Untersuchungen bereits kompetent und sachgemäß ausführt, wie oben dargestellt.
Zusätzlich sehen das Arbeitsschutzgesetz und die ArbMedVV nicht vor, dass der Arbeitgeber seine Verpflichtungen zum Schutz der Gesundheit seiner Mitarbeitenden anderen Stellen übertragen kann.
Wichtig ist an dieser Stelle festzuhalten, dass das Gesundheitsamt und der Arbeitgeber beziehungsweise der Unfallversicherungsträger jeweils die Kosten derjenigen Beratungen und Untersuchungen zu tragen haben, die sie selbst veranlassen.
Insofern ist die gesetzliche Aufgabendefinition und Kostenübernahme zwischen den Betriebsärztinnen und -ärzten beziehungsweise den Arbeitgebern und den Gesundheitsämtern eindeutig. Die Kooperation zwischen der Betriebsmedizin und dem jeweiligen Gesundheitsamt sollte möglichst unabhängig von einem konkreten Fall schon vorab abgestimmt werden.
Interessenkonflikt: Der Autor gibt an, dass keine Interessenkonflikte vorliegen.
Literatur
Nienhaus A, Brandenburg S, Teschler H (Hrsg.): Tuberkulose als Berufskrankheit – Ein Leitfaden zur Begutachtung und Vorsorge, 4. akt. Aufl. Landsberg/Lech: Ecome,d 2017.
Diel R, Breuer C, Bös L, Geerdes-Fenge H, Günther A, Häcker B, Hannemann J et al. Empfehlungen für die Umgebungsuntersuchungen bei Tuberkulose – Update 2023. Pneumologie. 2023 77: 607–631. German. doi:10.1055/a-2107-2147. Epub 3. Aug. 2023. PMID: 37536363.
Online-Quellen
BGW: Formular für die „ärztliche Anzeige bei Verdacht auf eine Berufskrankheit“
https://www.bgw-online.de/resource/blob/19848/43d953397aba7f893f63c119a…
DKZ: Leitlinien und Empfehlungen
https://www.dzk-tuberkulose.de/leitlinien-und-empfehlungen