In den folgenden Beiträgen werden relevante Ernährungsaspekte beleuchtet und verbreitete Mythen rund um das Thema Essen und Trinken kritisch hinterfragt. So entsteht ein klarer Blick darauf, was aus fachlicher Sicht zu einer gesunden Lebensweise beiträgt.
Der zweite Beitrag thematisiert Adipositas in der Arbeitswelt und beschreibt die damit verbundenen Risikofaktoren.
Nutrition at the workplace (Part 2): Obesity in the workplace – challenges and occupational health perspectives
The effects of overweight, obesity, and related comorbidities on the workplace are multifaceted. There is an increased risk of illness and accidents, and there may also be a loss of performance even if the person remains employable. Psychosocial factors can also influence participation in working life. This article describes the extent to which obesity affects an individual’s employability and the healthcare system as a whole, and what the implications are for the workplace with regard to treatment options.
Kernaussagen
- Probleme
- Die Relevanz der Erkrankung Adipositas auf die Arbeitswelt ist weitreichend. Sie bezieht sich nicht nur auf das individuelle Erkrankungsrisiko, sondern zeigt relevante wirtschaftliche Implikationen.
- Die Diagnose Adipositas wird häufig gar nicht oder nur zufällig als „Nebendiagnose“ erhoben. Es gibt kein flächendeckendes Screening-Programm zur Diagnosestellung.
- Die gemäß S3-Leitlinie aus den Bausteinen Ernährungs-, Bewegungs- und Verhaltenstherapie bestehende multimodale Adipositas-Basistherapie wird in Deutschland häufig nicht umgesetzt, da flächendeckend verfügbare, konservative Adipositas-Behandlungsangebote fehlen.
- Lösungen
- Ein flächendeckendes, am Arbeitsplatz initiiertes Screening-Programm für Übergewicht und Adipositas schafft die Voraussetzung sowohl für die Etablierung von primärpräventiven Maßnahmen als auch für eine konservative Basistherapie.
- Das Setting Arbeitswelt stellt für die konservative multimodale Adipositas-Basistherapie den idealen Rahmen dar.
- Am Arbeitsplatz sollte Verhältnis- mit individueller Verhaltensprävention verzahnt werden. Die Kombination dieser beiden Präventionsmöglichkeiten stellt ein Alleinstellungsmerkmal des „Präventionssettings Arbeitswelt“ dar.
Ernährung am Arbeitsplatz (Teil 2): Adipositas in der Arbeitswelt – Herausforderungen und arbeitsmedizinische Perspektiven
Die Auswirkungen von Übergewicht, Adipositas und den damit verbundenen Komorbiditäten auf die Arbeitswelt sind vielfältig. Es besteht ein erhöhtes Erkrankungs- und Unfallrisiko, darüber hinaus kann es zu Leistungseinbußen bei erhaltener Beschäftigungsfähigkeit kommen. Auch psychosoziale Faktoren können Einfluss auf die Teilhabe am Arbeitsleben haben. Der folgende Beitrag beschreibt, inwieweit die Krankheit Adipositas die Beschäftigungsfähigkeit des Einzelnen und das Gesundheitssystem im Ganzen beeinflusst und wie die Implikationen für den Arbeitsplatz in Bezug auf die Therapieoptionen aussehen.
Hintergrund und Prävalenz von Adipositas
Aktuell ist knapp jede fünfte Person in Deutschland adipös, bei weiter steigender Prävalenz (Mensink et al. 2013; Schienkiewitz et al. 2022; Schienkiewitz et al. 2017). Übergewicht betrifft gemäß der „Studie zur Gesundheit Erwachsener in Deutschland“ (DEGS1) des Robert Koch-Instituts aus den Jahren 2008–2011 gut zwei Drittel der Männer (67,1 %) und mehr als die Hälfte der Frauen (53,0 %) (Mensink et al. 2013). Normalgewicht ist also die Ausnahme, Übergewicht und Adipositas die Realität in Deutschland.
Die Weltgesundheitsorganisation (WHO), nationale (Deutsche Adipositas-Gesellschaft e. V.) und internationale Fachgesellschaften stufen Adipositas als eigenständige, chronisch fortschreitende Erkrankung ein (Schienkiewitz et al. 2017; WHO 2025, s. „Online-Quellen). Im Jahr 2021 hat auch der Deutsche Bundestag Adipositas als Erkrankung anerkannt und die Etablierung einer leitliniengerechten Regelversorgung der Erkrankung Adipositas vorgeschlagen (Deutscher Bundestag 2020, s. „Online-Quellen).
Knapp ein Fünftel der Deutschen geht also „krank“ zur Arbeit. Aus primärpräventiver Sicht müsste spätestens mit der Diagnosestellung der Krankheit Adipositas eine niederschwellige Therapieoption, idealerweise am Arbeitsplatz, initiiert werden. Es sollte nicht gewartet werden, bis die mit Adipositas assoziierten Komorbiditäten von der ursächlichen Diagnose „ablenken“ und die im Artikel beschriebenen Implikationen am Arbeitsplatz mit Einfluss auf Erkrankungs- und Unfallrisiko, Leistungsfähigkeit und Beschäftigungsfähigkeit die Therapiemöglichkeiten erschweren.
Komorbiditäten der Adipositas mit Blick auf die Arbeitswelt
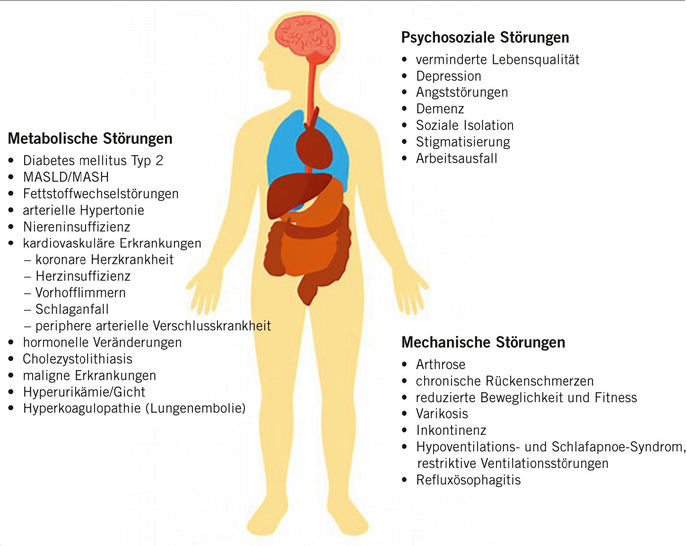
Adipositas stellt einen unabhängigen Risikofaktor für die Entwicklung metabolischer Erkrankungen dar – dies gilt insbesondere für Diabetes mellitus Typ 2, Metabolismus-assoziierte Lebererkrankung (MASLD), Metabolismus-assoziierte Steatohepatitis [MASH] und Dyslipoproteinämie, aber auch für kardiovaskuläre Erkrankungen (arterielle Hypertonie, koronare Herzkrankheit, Schlaganfall, Herzinsuffizienz), muskuloskelettale Erkrankungen, Krebserkrankungen (z. B. Mamma-, Ösophagus-, Kolon-, Rektum-, Prostata-, hepatozelluläres und Nierenzellkarzinom) sowie für mentale Komorbiditäten (Depression, Demenz, Angststörungen). Darüber hinaus kann Adipositas zu Einschränkungen in den Aktivitäten des täglichen Lebens, einer verminderten Lebensqualität, Arbeitslosigkeit und Frührente führen (Blüher 2019; Guh et al. 2009).
Die Komorbiditäten lassen sich in die Bereiche mechanische, metabolische und psychosoziale Störungen einteilen. In den meisten Fällen besteht ein Bezug zur Arbeitswelt (➥ Abb. 1).
Muskuloskelettale Beschwerden beispielsweise sind national wie international der häufigste Grund für Arbeitsunfähigkeit (Lesage et al. 2018). Adipositas-assoziiert auftretende psychosoziale Faktoren wie Stigmatisierung, Depression und soziale Isolation können hier als Verstärker wirken, die die Teilhabe am Arbeitsleben und die Chancen auf (Weiter-)Beschäftigung deutlich verschlechtern.
Die Entstehung des Typ‑2‑Diabetes mellitus ist eng mit Übergewicht, insbesondere der viszeralen Adipositas, verknüpft. Epidemiologische und mechanistische Studien zeigen, dass adipositasbedingte Insulinresistenz, chronische Inflammation, endotheliale Dysfunktion und ektopische Fettakkumulation dabei zentrale pathophysiologische Prozesse darstellen. Umgekehrt ist der Diabetes mellitus Typ 2 zusammen mit der arteriellen Hypertonie eine der häufigsten Komorbiditäten bei Adipositas (Blüher 2019 ??) Aktuelle epidemiologische Daten zeigen, dass etwa 52 % der weltweiten Fälle von Diabetes mellitus Typ 2 mit Adipositas assoziiert sind (Ong et al. 2023). Nach der prospektiven Kohortenstudie EPIC-Potsdam (European Prospective Investigation into Cancer and Nutrition) steigt das relative Risiko für einen Diabetes mellitus Typ 2 pro 1 kg/m² erhöhten BMI um 21 % bei Männern und um 15 % bei Frauen (Feller et al. 2010). Die Folgen von Diabetes auf die Arbeitswelt ähneln den Konsequenzen von Adipositas: Menschen mit Typ-2-Diabetes haben ein erhöhtes Risiko für Arbeitsunfähigkeit, längere und häufigere Krankheitsausfälle, eine geringere Rückkehrquote in den Beruf nach Krankheit sowie ein erhöhtes Risiko für Frühverrentung und Erwerbsunfähigkeit (Nexø et al. 2020).
Auch die mit Adipositas assoziierten psychosozialen Störungen wie Depression oder Angststörungen führen zu einer erhöhten Arbeitsunfähigkeit, häufigeren und längeren Krankheitsausfällen, Produktivitätsverlusten (sowohl durch Absentismus als auch Präsentismus), einer erhöhten Wahrscheinlichkeit für Arbeitslosigkeit und Frühverrentung sowie zu einer Reduktion des Lebenseinkommens. Patientinnen und Patienten mit Adipositas haben etwa doppelt so häufig Depressionen und/oder Angststörungen im Vergleich zur Allgemeinbevölkerung, wobei die absolute Prävalenz bei Adipositas für Depressionen bei etwa 7–25 % und für Angststörungen bei 12–15 % liegt (Apovian et al. 2025; Gariepy et al. 2010; Jung et al. 2025). Gesellschaftlich entstehen durch Depressionen und/oder Angststörungen im Allgemeinen relevante wirtschaftliche Belastungen: Schätzungen gehen von jährlichen Produktivitätsverlusten im Bereich von mehreren hundert Milliarden Euro weltweit aus, die auf depressive und Angststörungen zurückzuführen sind (Rugulies et al. 2023). Bei 15–20 % der Patientinnen mit Depressionen oder Angststörungen besteht auch eine Adipositas, wobei die Prävalenz je nach Subgruppe und Studiendesign schwankt (Apovian et al. 2025; Luo et al. 2023; Opel et al. 2025). Stigmatisierung und mangelnde Offenheit im Umgang mit Depression am Arbeitsplatz können die Wiedereingliederung zusätzlich erschweren (Thisted et al. 2020).
Ein weiterer Aspekt der Relevanz auf die Arbeitswelt ist der Einfluss der benannten Komorbiditäten auf eine verminderte Eignung für bestimmte Tätigkeiten, wie zum Beispiel die Fahr-, Steuer- und Überwachungstätigkeit. Bei den mechanischen Störungen (s. Abb. 1 rechts unten) führen das Schlafapnoe-Syndrom, Arthrose, chronische Rückenschmerzen und Inkontinenz zu einer verminderten Eignungsbeurteilung für bestimmte Tätigkeiten. Das Schlafapnoe-Syndrom ist besonders relevant, da es mit Tagesschläfrigkeit, Konzentrationsstörungen und einem erhöhten Risiko für Arbeitsunfälle und Arbeitsunfähigkeit verbunden ist. Dies betrifft insbesondere Tätigkeiten mit hohen Anforderungen an Aufmerksamkeit und Sicherheit, wie beispielsweise das Führen von Fahrzeugen oder das Bedienen von Maschinen (Omachi et al. 2009). Hauptrisikofaktoren für die Entwicklung eines obstruktiven Schlafapnoe-Syndroms (OSAS) ist das Vorliegen von Übergewicht beziehungsweise Adipositas. So konnte in einer longitudinalen Beobachtungsstudie gezeigt werden, dass eine Gewichtszunahme von 10 % das Risiko für ein moderates bis schweres OSAS um den Faktor 6 erhöht (Peppard et al. 2000).
Arthrose führt durch Schmerzen, Bewegungseinschränkungen und Funktionsverlust zu Einschränkungen bei körperlich belastenden Tätigkeiten, insbesondere bei Arbeiten mit hoher physischer Beanspruchung. Studien zeigen, dass Arthrose mit Präsentismus, Arbeitsausfall und vorzeitigem Ausscheiden aus dem Berufsleben assoziiert ist (Ching et al. 2023). Chronische Rückenschmerzen sind mit Arbeitsunfähigkeit, eingeschränkter Mobilität und reduzierter Produktivität verbunden. Besonders bei körperlich fordernden Tätigkeiten kann die Arbeitsfähigkeit stark eingeschränkt sein (Foster et al. 2018).
Auswirkungen von Adipositas auf das Gesundheitssystem und auf die Beschäftigungsfähigkeit
Adipositas hat weitreichende Implikationen für die Arbeitswelt. Die Erkrankung Adipositas belastet nicht nur die Betroffenen selbst, sondern auch das Gesundheitssystem erheblich. Neben den unten beschriebenen direkten Folgen von Adipositas stellt die steigende Zahl von Adipositas-bedingten Komorbiditäten eine große Herausforderung für die medizinische Versorgung dar und führt zu höheren Gesundheitsausgaben.
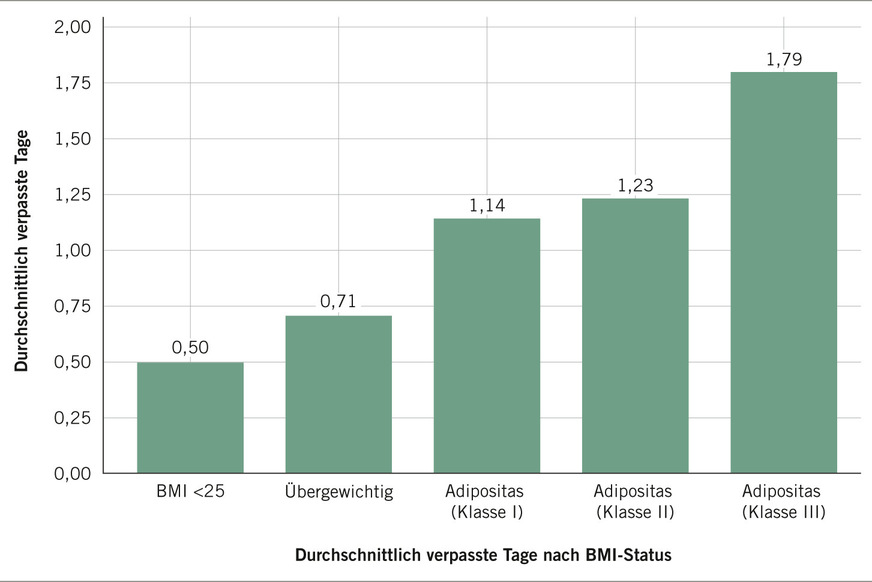
Menschen mit Adipositas zeigen eine erhöhte Rate an krankheitsbedingten Fehlzeiten (Absentismus) und eine verminderte Produktivität am Arbeitsplatz als Folge des Arbeitens trotz Krankheit (Präsentismus) (Keramat et al. 2020b, 2020a). Die Wahrscheinlichkeit für Arbeitsunfähigkeit aufgrund von Krankheit oder Behinderung steigt mit zunehmendem BMI (➥ Abb. 2), was zu einer geringeren Erwerbsbeteiligung und vermehrten Arbeitslimitationen führt (Campbell et al. 2021; Tunceli et al. 2006). Besonders Frauen mit Adipositas sind von längeren Fehlzeiten und einer erhöhten Wahrscheinlichkeit für Arbeitsunfähigkeit betroffen (Keramat et al. 2020b; Luli et al. 2023).
Adipositas ist zudem mit einer erhöhten Verletzungsgefahr am Arbeitsplatz und einer geringeren Arbeitsfähigkeit, insbesondere bei körperlich anspruchsvollen Tätigkeiten, assoziiert (Andersen et al. 2017; Hymel et al. 2025). Die Arbeitsumgebung ist oft nicht optimal auf die Bedürfnisse adipöser Beschäftigter ausgelegt, was ergonomische Herausforderungen und zusätzliche Belastungen mit sich bringt (Andersen et al. 2017).
Darüber hinaus führt Adipositas zu höheren direkten und indirekten Kosten für Arbeitgeber, etwa durch gesteigerte Gesundheitsausgaben, erhöhte Inanspruchnahme medizinischer Leistungen und Produktivitätsverluste (Hymel et al. 2025; Ishida et al. 2023). Das American College of Occupational and Environmental Medicine empfiehlt daher umfassende betriebliche Gesundheitsfördermaßnahmen, um die Prävalenz und die Folgen von Adipositas zu reduzieren (Hymel et al. 2025).
Nicht zuletzt sind Menschen mit Adipositas häufig Diskriminierung und Stigmatisierung am Arbeitsplatz ausgesetzt, was sich negativ auf die psychische Gesundheit, die Karriereentwicklung und das Einkommen auswirkt (Lingvay et al. 2024; Luli et al. 2023). Dies kann zu einer systematischen Benachteiligung im Arbeitsmarkt führen, einschließlich geringerer Löhne und eingeschränkter Aufstiegschancen (Luli et al. 2023).
Diagnosestellung der Adipositas
Jede Therapie setzt eine Diagnosestellung voraus. Es gibt weder national noch international ein systematisches Screening-Programm für Adipositas wie beispielsweise in der Krebsprävention (Koloskopie als Darmkrebs-Screening oder Mammographie als Brustkrebs-Screening).
Die Herausforderung liegt in dem asymptomatischen Verlauf von Adipositas und der meist erst später auftretenden Komorbiditäten. Häufig wird erst nach Jahren eine Diagnose gestellt, vor allem auch, weil bei den Betroffenen kaum Leidensdruck besteht.
Ein flächendeckendes Screening-Programm zur Diagnosestellung wäre daher und aufgrund der aufgeführten individuellen und wirtschaftlichen Auswirkungen von Adipositas sowohl für die individuelle Gesunderhaltung als auch die „Gesundheit des Betriebes“ ein großer Gewinn.
Der Arbeitsplatz ist aus den weiter unten im Abschnitt „Prävention ist besser als Therapie“ aufgeführten Gründen und der niederschwelligen Erreichbarkeit der Menschen der ideale Ort zur Etablierung eines Screening-Programms. Die Diagnosestellung kann in jeder arbeitsmedizinischen Routineuntersuchung (Vorsorge oder Eignung) oder im Rahmen von Gesundheitstagen erfolgen. Im Sinne der ganzheitlichen Vorsorge gemäß Arbeitsmedizinischer Regel (AMR) 3.3 ist es auch als arbeitsmedizinischer Auftrag zu verstehen, in jeder Vorsorge die anthropometrischen Daten zu erheben und somit auch die Adipositas zu diagnostizieren.
Bei der inhaltlichen Ausgestaltung ist nicht nur die Diagnose Adipositas zu stellen, sondern auch der Taillenumfang zu bestimmen. Dieser korreliert eng mit dem Risiko für einen Diabetes mellitus Typ 2 und kardiovaskuläre Komplikationen. Das viszerale (abdominelle) Fettgewebe ist metabolisch aktiv und sezerniert Hormone und Adipokine, die für die Entstehung eines Diabetes mellitus Typ 2, aber auch für andere chronische Erkrankungen, vor allem kardiovaskulärer Erkrankungen, relevant sind. Durch Messung des Taillenumfangs kann über das viszerale Fett die abdominelle (viszerale) Adipositas einfach erfasst und das metabolische Risiko genauer als mit dem BMI eingeschätzt werden (Feller et al. 2010). Bei einem Taillenumfang von ≥ 88 cm bei Frauen beziehungsweise ≥ 102 cm bei Männern wird daher von viszeraler Adipositas gesprochen.
Therapie(lücke) von Adipositas mit Stellenwert für die Arbeitswelt
Die multimodale Adipositas-Basistherapie gemäß S3-Leitlinie Adipositas besteht aus den Bausteinen Ernährungs-, Bewegungs- und Verhaltenstherapie (Deutsche Adipositas-Gesellschaft 2024, s. „Online-Quellen“). Die lange Zeit fehlende Anerkennung von Adipositas als Krankheit hat in Deutschland dazu geführt, dass Menschen mit Adipositas keine flächendeckende leitlinien- und bedarfsgerechte Versorgung im Verantwortungsbereich der gesetzlichen Krankenversicherungen angeboten wurden. Den meisten Patientinnen und Patienten wird häufig anstelle eines individuellen, leitlinienbasierten Therapieangebotes die Reduktion der Energieaufnahme und Erhöhung des Energieverbrauchs empfohlen. Beide Empfehlungen sind langfristig selten erfolgreich und als alleinige Therapiesäule meist unzureichend. Demnach bestand und besteht aktuell eine Versorgungslücke in der Adipositastherapie in Deutschland (Blüher 2023).
Die eingeschränkte GKV-Erstattungsfähigkeit für eine Ernährungs- oder Bewegungstherapie behindert die praktische Umsetzung einer leitliniengerechten multimodalen Basistherapie (Hauner et al. 2025). Die GKV bezuschusst nur wenige der oft nur regional angebotenen Schulungs- und Behandlungsprogramme. Erschwerend kommt hinzu: Die regionale Verfügbarkeit einiger Präsenzprogramme und die Bindung an bestimmte Krankenkassen schränken die Nutzung solcher Programme stark ein. Selbst bei Bezuschussung sind Patientinnen und Patienten mit niedrigem Einkommen möglicherweise nicht in der Lage, die verbleibenden Kosten selbst zu tragen. Immerhin werden die Kosten der zwei verfügbaren digitalen Gesundheitsanwendungen (DiGAs) für Menschen mit Adipositas (nicht allerdings für Übergewicht) als Regelleistung von der GKV übernommen.
Dabei bringt vergleichbar wenig erstaunlich viel: Aus den Daten der Look-AHEAD-Studie wird deutlich, dass bereits drei bis vier Standardberatungen zu Lebensstilveränderung eine langfristige Gewichtsreduktion bewirken können. Dieser Effekt kann zudem bei intensivierter Beratung noch gesteigert werden (Gregg et al. 2012). Daher sollten konservative Therapiestrategien mit Lebensstilberatungen stets frühzeitig und bestmöglich intensiv erfolgen. Adhärenz ist bei Ernährungs-, Bewegungs- und Verhaltenstherapie eine essenzielle Komponente der multimodalen Therapie (Aberle et al. 2020). Der Arbeitsplatz stellt für diese Standardberatungen das ideale Setting dar, wie beispielsweise in der RAN-Studie (Rückenschmerz-Adipositas-Nikotin-Studie) erfolgreich gezeigt werden konnte: Den gut 400 Teilnehmenden mit der Diagnose Adipositas eines Berliner Betriebs wurde die Teilnahme an einem 12-wöchigen Sport- und Ernährungskurs (2–3 Stunden/Woche) empfohlen. Nach einem Jahr bestanden signifikante Unterschiede zwischen Kursteilnehmenden und Nichtteilnehmenden hinsichtlich BMI, HDL-Cholesterin und Triglyzeriden zugunsten der Kursteilnehmenden (Bartho et al. 2012).
Medikamentöse Therapie der Adipositas
Die medikamentöse Therapie der Adipositas liegt nicht im Verschreibungsbereich der Arbeitsmedizin. Diese neuen Substanzen sind aber „in aller Munde“. Da beispielsweise durch den GLP-1-Rezeptor-Agonisten Semaglutid eine Gewichtsreduktion bis zu 14,9 % (versus Placebo –2,4 %) erreicht werden konnte und die Substanzen seit 2022 auch für die Behandlung von Adipositas zugelassen sind, werden im Rahmen der arbeitsmedizinischen Beratung Fragen dazu auftauchen. Daher an dieser Stelle ein kurzer Überblick zur medikamentösen Therapie von Adipositas durch GLP-1-Rezeptor-Agonisten.
Medikamente zur Gewichtsreduktion können gemäß der S3-Leitlinie „Prävention und Therapie der Adipositas“ im Rahmen eines eskalierenden Stufenschemas eingesetzt werden, wenn die Patientinnen und Patienten nicht mehr als 5 % des Ausgangsgewichts innerhalb von 6 Monaten unter konservativen Therapiemaßnahmen abgenommen haben oder eine konservativ erreichte Gewichtsabnahme nicht langfristig erfolgreich war (Deutsche Adipositas-Gesellschaft 2024, s. „Online-Quellen). Die medikamentöse Therapie sollte immer nur in Kombination mit Ernährungs-, Bewegungs- und Verhaltenstherapie durchgeführt werden.
Liraglutid – kurzwirksamer GLP-1-Rezeptor-Agonist
Seit März 2015 ist Liraglutid 3,0 mg unter dem Handelsnamen Saxenda® zur Therapie der Adipositas auch ohne begleitende Diabeteserkrankung zugelassen. Insgesamt haben unter der Therapie mit Liraglutid 63,2 % der Patientinnen und Patienten mindestens 5 % und 10,6 % der Patientinnen und Patienten mehr als 10 % ihres Ausgangskörpergewichts abgenommen (Pi-Sunyer et al. 2015). Die Therapie muss täglich subkutan injiziert werden (3 mg/Tag s.c.). Die monatlichen Therapiekosten von Liraglutid liegen bei etwa 290 Euro (Meyhöfer et al. 2022).
Semaglutid – langwirksamer GLP-1-Rezeptor-Agonist
Semaglutid ist seit Juni 2021 in den USA und seit 2022 in Deutschland für Erwachsene mit Adipositas unter dem Handelsnamen Wegovy® zugelassen.
Durch die höhere Albumin-Affinität im Vergleich zu Liraglutid ist die Halbwertszeit von Semaglutid deutlich länger und die Substanz muss nur 1-mal wöchentlich subkutan injiziert werden (2,4 mg/Woche). Unter der Therapie mit Semaglutid konnten 86,4 % der Patientinnen und Patienten innerhalb von 68 Wochen > 5 % Gewicht vom Ausgangsgewicht verlieren (vs. 31,5 % unter Placebo). 69,1 % der Patientinnen und Patienten konnten unter der Therapie mit Semaglutid > 10 % Gewicht vom Ausgangsgewicht (vs. 12,0 % unter Placebo) und 50,5 % konnten > 15 % abnehmen (vs. 4,9 % unter Placebo) (Wilding et al. 2021). Mehr als ein Drittel der unter der Therapie mit Semaglutid Behandelten hat mindestens 20 % ihres Ausgangsgewichts verloren. Diese Ergebnisse zeigen, dass durch eine medikamentöse Therapie ein mit einer bariatrischen Operation vergleichbarer Gewichtsverlust erzielt werden kann. Die monatlichen Therapiekosten für Semaglutid (Wegovy®) liegen bei etwa 350–400 € für die empfohlene Dosierung von 2,4 mg pro Woche (Stand 2025, Apothekenpreise Deutschland).
Tirzepatid
Seit Dezember 2023 wurde der Wirkstoff Tirzepatid unter dem Handelsnamen Mounjaro® für Erwachsene mit einem BMI ab 30 (bzw. ab 27 bei Begleiterkrankungen) in Deutschland zugelassen. Der sogenannte duale Agonist Tirzepatid aktiviert sowohl GLP-1-Rezeptoren als auch Rezeptoren des glukoseabhängigen insulinotropen Peptids (GIP). Wirksamkeitsdaten zeigen, dass Tirzepatid nochmals stärker auf die Gewichtsreduktion wirkt als Semaglutid, mit bis zu 60 % Patientinnen und Patienten, die > 20 % des Ausgangsgewichts reduzierten (Jastreboff et al. 2022). Wie Semaglutid muss Tirzepatid 1-mal wöchentlich subkutan injiziert werden. Die Kosten von Tirzepatid betragen je nach Dosierung ab ca. 200 Euro (niedrigste Dosis 2,5 mg) bis zu 500 Euro pro Woche (höchste Dosis 15 mg) (Stand 2026, Apothekenpreise Deutschland).
Wirkungen
Inkretine wie die GLP-1-Analoga Liraglutid und Semaglutid und das Twinkretin Tirzepatid ahmen die Wirkung des körpereigenen Hormons GLP-1 nach, das den Appetit hemmt und die Magenentleerung verzögert. Zudem wird die glukoseabhängige Freisetzung von Insulin aus den Beta-Zellen des Pankreas stimuliert (Campbell u. Drucker 2013; Pratley u. Gilbert 2008).
Nebenwirkungen
Die typischen Nebenwirkungen betreffen hauptsächlich gastrointestinale Beschwerden (leichte bis mittelschwere Übelkeit und Oberbauchschmerzen). Diese Nebenwirkungen sind auch als Teil der eigentlichen „Wirkung“ zu verstehen: Sie verringern den Appetit und tragen damit zur Gewichtsabnahme bei. Darüber hinaus ist unter beiden Substanzen das Risiko für Gallengangs assoziierte Komplikationen wie Cholelithiasis und Cholezystitis erhöht.
Erwähnenswert ist der medial geprägte Begriff „Wegovy face“. Gemeint sind damit die sichtbaren Veränderungen im Gesicht, die mit der Gewichtsabnahme unter der Therapie auftreten. Diese Veränderungen entstehen primär durch den Verlust von subkutanem Fettgewebe im Gesicht und manifestieren sich als Volumenverlust, eingefallene Wangen und ein vorzeitig gealtertes Erscheinungsbild. Wichtig ist, dass diese Veränderungen keine spezifische Nebenwirkung von Semaglutid sind, sondern als Folge rascher und signifikanter Gewichtsabnahme auftreten, unabhängig von der Ursache (Carboni et al. 2023). Insbesondere der Volumenverlust und das damit vorgealterte Gesicht werden von einigen Patientinnen und Patienten als störend/unschön beschrieben, so dass über diese Veränderung im Erscheinungsbild unbedingt vorher aufgeklärt werden sollte.
Krankenkassen übernehmen weiterhin nicht die Kosten für GLP-1-Rezeptoragonisten, sofern nicht zusätzlich die Diagnose Diabetes mellitus Typ 2 vorliegt.
Prävention ist besser als Therapie
Idealerweise sollte weniger über Therapie, sondern mehr über Prävention gesprochen werden. Der Arbeitsplatz ist der ideale Ort für (und nicht nur für) eine Adipositas-Prävention. Besonders hier kann eine Erreichbarkeit von Mitarbeitenden geschaffen werden, die Präventionsangebote wenig bis selten annehmen: Menschen mit höherem Gesundheitsrisiko oder allgemein mit geringerer Partizipation am Gesundheitssystem. Im Gegensatz dazu nehmen Menschen mit besserer Gesundheitslage und höherer Bildung häufiger Präventionsangebote an. Neben geringer Bildung stellen ein geringes Einkommen, Migrations- oder Fluchtgeschichte relevante Hemmnisse dar, Präventionsangebote anzunehmen. Barrieren umfassen ungenügenden Zugang, wenig Information, Zeitmangel, Sprach- oder kulturelle Barrieren sowie mangelnde Gesundheitskompetenz (Walter et al. 2022). Diesen Barrieren kann im Betrieb zielgruppenspezifisch und personalisiert entgegengewirkt werden.
Gleichzeitig bietet der Arbeitsplatz die Möglichkeit, Verhältnis- und Verhaltensprävention miteinander zu verknüpfen. Bislang bilden Maßnahmen der reinen Verhaltensprävention (Schulungen, Aufklärungen zu Themen wie Rauchen, Alkoholkonsum, Ernährung, Bewegung oder Stressbewältigung) vielfach noch immer den Schwerpunkt von Präventionsmaßnahmen. Sie sind jedoch in der Regel wenig nachhaltig, wenn sie nicht mit einer gleichzeitigen Veränderung von Lebens-, Arbeits- und Umweltbedingungen verknüpft werden.
Praktische Empfehlungen für die betriebsärztliche Betreuung
Die nachfolgenden Empfehlungen sind als Checkliste zur Verbesserung der Versorgungssituation von Menschen mit Adipositas in Deutschland mit positiver Implikation für die Arbeitswelt zu verstehen.
- Aufklärung/Information über die Folgen und Komorbiditäten von Adipositas (insbesondere auch psychosoziale Folgen und Auswirkung auf die Lebensqualität).
- Diagnose einer Adipositas und/oder einer viszeralen Adipositas stellen und dies dokumentieren (im Rahmen von arbeitsmedizinischer Vorsorge, Eignungsbeurteilungen oder Gesundheitstagen).
- Nach der Diagnosestellung Aufklärung zur leitliniengerechten Basistherapie.
- Hilfe bei der Suche von konkreten Ernährungs-, Bewegungs- und Verhaltensangeboten idealerweise innerbetrieblich.
- Primärpräventive Angebote am Arbeitsplatz etablieren mit Kopplung an Verhältnisprävention (Kantinenverpflegung, Automatenangebote).
Interessenkonflikt: Die Autorin erklärt, dass keine Interessenskonflikte bestehen.
Literatur
Feller S, Boeing H, Pischon T: Body Mass Index, waist circumference, and the risk of type 2 diabetes mellitus. Dtsch Ärztebl Int 2010; 107: 470–476. https://doi.org/10.3238/arztebl.2010.0470 (Open Access).
Hymel PA, Stave GM, Burton WN et al.: Incorporating lifestyle medicine into occupational medicine practice. J Occup Environ Med 2025; 67: e72–e84.https://doi.org/10.1097/jom.0000000000003268 (Open Access).
Lingvay I, Cohen RV, Roux CW le, Sumithran P: Obesity in adults. Lancet 2024; 404: 972–987.
https://doi.org/10.1016/s0140-6736(24)01210-8.
Schienkiewitz A, Kuhnert R, Blume M, Mensink GBM: Overweight and obesity among adults in Germany – Results from GEDA 2019/2020-EHIS. J Health Monitor 2022; 7: 21–28. https://doi.org/10.25646/10293 (Open Access).
Die gesamte Literaturliste mit allen Quellen kann auf der ASU-Homepage beim Beitrag eingesehen werden (asu-arbeitsmedizin.com).
Online-Quellen
Deutscher Bundestag (2020). Start einer Nationalen Diabetes-Strategie – Gesundheitsförderung und Prävention in Deutschland und Versorgung des Diabetes mellitus zielgerichtet weiterentwickeln
https://dserver.bundestag.de/btd/19/206/1920619.pdf
Deutsche Adipositas Gesellschaft e. V. (DAG): S3-Leitlinie Adipositas – Prävention und Therapie Version 5.0. AWMF, 2024
https://register.awmf.org/de/leitlinien/detail/050-001
WHO: Obesity and overweight. 2025
https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight