Das PDF dient ausschließlich dem persönlichen Gebrauch! - Weitergehende Rechte bitte anfragen unter: nutzungsrechte@asu-arbeitsmedizin.com.
Health in Care Profession (Part 2): Occupational Skin Hazards in Health and Welfare Services – Occupational Skin Protection for the Occupational Diseases No. 5101 and No. 5103
The Occupational Disease (OD) No. 5101 from the official list of recognized occupational diseases in Germany lists “severe or repeatedly recurring skin diseases” (primarily hand eczema), while the OD No. 5103 lists “squamous cell carcinoma or multiple actinic keratoses of the skin caused by natural UV radiation.” These appear in second place (OD No. 5101) and fifth place (OD No. 5103) amongst the most frequently recognized occupational diseases by the German Statutory Accident Insurance for the Health and Welfare Services (Berufsgenossenschaft für Gesundheitsdienst und Wohlfahrtspflege, BGW). This article presents background information and practical skin protection measures for everyday medical practice.
Kernaussagen
- Für Berufsdermatosen stehen heutzutage umfassende interdisziplinäre Präventionsmaßnahmen zur Verfügung.
- Arbeits- und Betriebsmedizinerinnen und -medizinern kommt eine besonders wichtige Rolle bei der optimalen Umsetzung individueller Präventionsmaßnahmen für Berufsdermatosen im betrieblichen Alltag zu.
- Den Verdacht auf eine Berufskrankheit möglichst frühzeitig anzeigen: BK Nr. 5101 mit dem Betriebsärztlichen Gefährdungsbericht Haut (F6060-5101) und BK Nr. 5103 mit der Ärztlichen Anzeige bei Verdacht auf eine Berufskrankheit (F6000).
Gesundheit in Pflegeberufen (Teil 2): Gefährdungen der Haut in Gesundheitsdienst und Wohlfahrtpflege – Beruflicher Hautschutz bei den Berufskrankheiten Nr. 5101 und Nr. 5103
Unter der Berufskrankheit (BK) Nr. 5101 werden „schwere oder wiederholt rückfällige Hauterkrankungen“ aufgeführt (maßgeblich Handekzeme), unter der BK Nr. 5103 „Plattenepithelkarzinome oder multiple aktinische Keratosen der Haut durch natürliche UV-Strahlung“. Diese erscheinen auf Platz 2 (BK Nr. 5101) und Platz 5 (BK Nr. 5103) der am häufigsten anerkannten Berufskrankheiten der Berufsgenossenschaft für Gesundheitsdienst und Wohlfahrtspflege (BGW). Dieser Beitrag stellt Hintergründe und Schutzmaßnahmen mit konkreten Beispielen für den ärztlichen Alltag dar.
Berufskrankheit Nummer 5101
Was verbirgt sich hinter der Berufskrankheit Nummer 5101?
Unter der BK Nr. 5101 sind „Schwere oder wiederholt rückfällige Hauterkrankungen“ subsumiert. Der Unterlassungszwang, der bis zum Ende des Jahres 2020 in der Bezeichnung dieser BK vorhanden war (bis dahin geltende Definition der BK Nr. 5101: „Schwere oder wiederholt rückfällige Hauterkrankungen, die zur Unterlassung aller Tätigkeiten gezwungen haben, die für die Entstehung, die Verschlimmerung oder das Wiederaufleben der Krankheit ursächlich waren oder sein können“) ist entfallen, was bedeutet, dass die Anerkennung einer BK Nr. 5101 lediglich das Vorliegen einer (beruflich bedingten) „schweren oder wiederholt rückfälligen Hauterkrankung“ voraussetzt (Symanzik et al. 2025). Dadurch ergibt sich für die arbeitsmedizinische beziehungsweise betriebsärztliche Praxis, dass den Ärztinnen und Ärzten nun Beschäftigte mit anerkannter BK Nr. 5101 begegnen, die weiter hautbelastend tätig sind (Römer u. Zagrodnik 2021). Den Arbeits- und Betriebsmedizinerinnen und -medizinern kommt daher im betrieblichen Alltag eine besonders wichtige Rolle zu, denn sie sind in enger Zusammenarbeit mit dem jeweiligen Unfallversicherungsträger maßgeblich für die optimale Umsetzung der individuellen Präventionsmaßnahmen zuständig, damit ein Berufsverbleib hauterkrankter Beschäftigter gelingt.
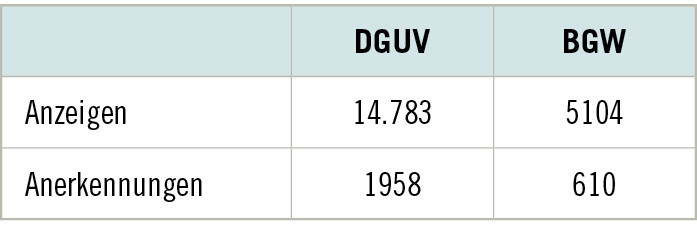
Die BK Nr. 5101 umfasst ein weites Spektrum von beruflich bedingten (also beruflich verursachten oder beruflich verschlimmerten) entzündlichen Hauterkrankungen – mit Ausnahme von Hautkrebs alle Krankheiten der Haut – wobei irritative Handekzeme im Vordergrund stehen (s. Infokasten 1) (Symanzik et al. 2022). Im Kollektiv der Versicherten der BGW tritt die BK Nr. 5101 häufig auf (➥ Tabelle 1). Bezogen auf die Zahl der anerkannten Fälle erscheint die BK Nr. 5101 momentan auf dem zweiten Platz der häufigsten Berufskrankheiten der BGW (hinter der BK Nr. 3101 [Infektionskrankheiten; vorherrschend Covid-19-Erkrankungen]) (Westermann et al. 2025). Zu den Risikogruppen für die Entwicklung von Handekzemen im Sinne der BK Nr. 5101 zählen Beschäftigte, die im Rahmen ihrer Tätigkeit besonders hohen Anteilen an Feuchtarbeit ausgesetzt sind (s. Infokasten 2). Dies umfasst beispielsweise Beschäftigte im Gesundheitsdienst (Gesundheitspflege, Altenpflege, Zahntechnik, ärztliche Tätigkeit), im Friseurhandwerk und in der Kosmetikbranche, in der Kinderpflege sowie im Nahrungsmittel- und Reinigungsgewerbe (John et al. 2023). Bei Verdacht auf das Vorliegen einer BK Nr. 5101 sollten Arbeits- und Betriebsmedizinerinnen und -mediziner eine Meldung von Verdachtsfällen mit dem Betriebsärztlichen Gefährdungsbericht Haut (F6060-5101) vornehmen (DGUV
2025).
Risikofaktoren für beruflich bedingte Handekzeme
Hinsichtlich ihrer Genese können beruflich bedingte Handekzeme grundlegend in beruflich verursachte Handekzeme und beruflich verschlimmerte Handekzeme unterschieden werden. Beruflich bedingte Handekzeme sind durch berufliche Einflussfaktoren verursacht worden. Beruflich verschlimmerte Handekzeme hingegen sind durch eine berufsabhängig wesentliche Verschlechterung vorbestehender Hautveränderungen charakterisiert (Symanzik et al. 2022). Ferner lassen sich beruflich bedingte Handekzeme hinsichtlich ihrer Pathophysiologie generell in drei Gruppen einteilen (Symanzik et al. 2022) (s. Infokasten 3):
- Irritative Kontaktekzeme der Hände (auch kumulativ-subtoxisches Handekzem oder Abnutzungsekzem genannt): Irritative Handekzeme können entweder akut oder chronisch in Erscheinung treten. In Berufen des Gesundheitsdienstes und der Wohlfahrtspflege sind sie häufig auf einen hohen Anteil an Feuchtarbeit zurückzuführen.
- Allergische Kontaktekzeme der Hände: Allergische Handekzeme sind pathogenetisch auf eine zellvermittelte Allergie vom Spättyp, die sogenannte Typ-IV-Reaktion nach Coombs and Gell, zurückzuführen (Symanzik et al. 2022). Sie können isoliert vorkommen, sind jedoch auch häufig mit einem irritativen Handekzem, das mit einer epidermalen Barrierestörung einhergeht, vergesellschaftet.
- Atopische Ekzeme der Hände: Atopische Handekzeme zählen zu den berufsbedingten endogenen Dermatosen, die sich pathogenetisch neben den beruflichen Einflüssen wesentlich auf anlagebedingter Basis entwickeln (Symanzik et al. 2022).
In Berufen des Gesundheitsdienstes und der Wohlfahrtspflege stellen in der Regel irritative Handekzeme den Hauptanteil der Handekzeme dar, gefolgt von allergischen und atopischen Handekzemen (Skudlik et al. 2012; Symanzik et al. 2022). Der Anteil allergischer Handekzeme wird in der Praxis mitunter überschätzt, wobei betont werden sollte, dass sich die Anteile der unterschiedlichen Handekzemformen je nach Berufsgruppe und der damit verbundenen Exposition gegenüber hautbelastenden Tätigkeiten beziehungsweise Stoffen unterscheiden können (Abeck 2020; Symanzik et al. 2022). Feuchtarbeit gilt als Hauptrisikofaktor für die Entwicklung beruflich bedingter Handekzeme. Entsprechend wichtig erscheint die arbeitsmedizinische Angebots- und Pflichtvorsorge bei Feuchtarbeit. Es ist davon auszugehen, dass in diversen Berufen in Gesundheitsdienst und Wohlfahrtspflege die Auslösekriterien für die arbeitsmedizinische Angebots- oder Pflichtvorsorge erfüllt sind (➥ Tabelle 2). Zudem besteht auch bei Feuchtarbeit die Möglichkeit einer Wunschvorsorge. Dies ist der Fall, wenn kein Auslösekriterium für die Angebots- oder Pflichtvorsorge erfüllt wird, die oder der Beschäftigte aber einen Gesundheitsschaden durch Feuchtarbeit befürchtet und dies dem Arbeitgeber mitteilt. Dieser hat Mitarbeitende über die Möglichkeit einer Wunschvorsorge zu informieren.

Prävention von beruflich bedingten Handekzemen
Informationen zu beruflichen Hautmitteln, die zur Prävention beruflich bedingter Handekzeme von Arbeitgebenden zur Verfügung gestellt werden (Ausschuss für Gefahrstoffe (AGS) 2022), finden sich in der aktuellen S2k-Leitlinie Berufliche Hautmittel: Hautschutz, Hautpflege und Hautreinigung (AWMF-Register-Nr.: 013-056) aus dem Jahr 2025, die bis zum Jahr 2030 Gültigkeit besitzt (Gina et al. 2025b). In dieser Leitlinie finden sich unter anderem Informationen zum Konzept des integrativen Hautschutzes am Arbeitsplatz, das auch als 3-Säulen-Modell bezeichnet wird (Gina et al. 2025b). Dieses umfasst gemäß der oben genannten Leitlinie:
- Hautschutzmittel: äußerlich anzuwendende Produkte, die die Haut vor allem vor Irritationen am Arbeitsplatz schützen sollen (Protektion).
- Hautpflegemittel: äußerlich anzuwendende Produkte, die zur Regeneration der epidermalen Hautbarriere beitragen können (Pflege/Regeneration).
- Hautreinigungsmittel: milde Hautreinigungsmittel, die Schmutz und aggressive Substanzen möglichst schonend von der Haut entfernen sollen.
Auch ist im Kontext des Konzepts des integrativen Hautschutzes im Betrieb die Verwendung von geeigneten Händedesinfektionsmitteln zu beachten, wenn dies für die jeweilige Berufsgruppe beziehungsweise ausgeübte Tätigkeit indiziert ist. Zur etwaig notwendigen hygienischen und/oder chirurgischen Händedesinfektion sind geeignete Händedesinfektionsmittel auszuwählen.
Im Zuge eines adäquaten Hautschutzes im Betrieb sind zudem Handschuhe zu nennen. Handschuhe schützen nicht nur vor Verschmutzungen und Verletzungen der Hände, sondern auch vor dem Verbreiten von Krankheitserregern sowie vor aggressiven Stoffen. Je nach Arbeitsvorgang sollten geeignete Handschuhe ausgewählt werden (s. Infokasten 4), wobei auch die richtige Größe und Passform von Relevanz ist.
Fazit und Ausblick
Durch die BK-Rechtsänderungen vom 1. Januar 2021 mit dem Wegfall des Unterlassungszwangs geht einher, dass nunmehr Beschäftigte mit anerkannter BK Nr. 5101 in ihrer hautbelastenden Tätigkeit verbleiben können und damit weiterhin hautschädigenden Einflüssen an ihrem Arbeitsplatz ausgesetzt sind. Für diese Beschäftigten nimmt die arbeits- beziehungsweise betriebsmedizinische Versorgung einen besonderen Stellenwert ein, zum Beispiel bei der Unterstützung zur effektiven Umsetzung von Hautschutzmaßnahmen am Arbeitsplatz, die darauf abzielen, dass der Beruf weiterhin ausgeübt werden kann. Betroffene profitieren dabei von bewährten Hautschutzkonzepten.
Berufskrankheit Nummer 5103
Was verbirgt sich hinter der Berufskrankheit Nummer 5103?
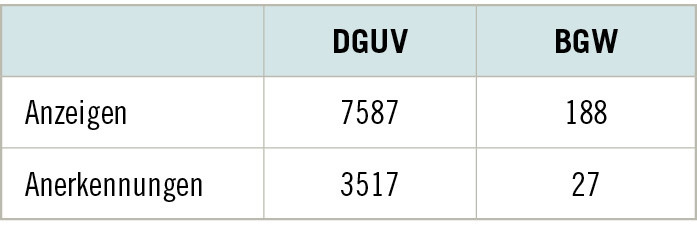
Unter der BK Nr. 5103 versammeln sich „Plattenepithelkarzinome oder multiple aktinische Keratosen der Haut durch natürliche UV-Strahlung“, die als solche bei längerfristig Außenbeschäftigten anerkannt werden können (Bieck et al. 2025). Basalzellkarzinome, maligne Melanome sowie Angio- oder Fibrosarkome können unter der BK Nr. 5103 nicht anerkannt werden (John et al. 2024). Durch den Ärztlichen Sachverständigenbeirat Berufskrankheiten (ÄSVB) beim Bundesministerium für Arbeit und Soziales (BMAS) befand sich die mögliche Erweiterung des BK-Tatbestands im Sinne der BK Nr. 5103 auf Basalzellkarzinome in der Prüfung (BMAS 2024). Diese wurde jedoch negativ entschieden, so dass Basalzellkarzinome weiterhin nicht unter der BK Nr. 5103 anerkannt werden können (Skudlik et al. 2024). Zu den Risikogruppen für die Entwicklung von Hautkrebs im Sinne der BK Nr. 5103 zählen Berufsgruppen, die einer hohen natürlichen UV-Exposition ausgesetzt sind (Außenbeschäftigte). Vornehmlich umfasst dies klassische Arbeiten im Freien, wie im Baugewerbe und Handwerk, der Land- und Forstwirtschaft, der Fischerei und Seefahrt sowie versicherte Tätigkeiten im Ausland (z. B. in südlichen Ländern oder auf See) (Bieck et al. 2025). Daher erscheint es wenig verwunderlich, dass sowohl die Zahlen der BGW bezüglich der Verdachtsanzeigen sowie auch die Anerkennungen der BK Nr. 5103 vergleichsweise niedrig ausfallen (➥ Tabelle 3). Bezogen auf die Zahl der anerkannten Fälle erscheint die BK Nr. 5103 auf einem der vorderen Ränge der häufigsten Berufskrankheiten der BGW (hinter den BK-Nummern 3101 [Infektionskrankheiten], 5101 [Hautkrankheiten], 2108 [Bandscheibenbedingte Erkrankungen der Lendenwirbelsäule] und 2113 [Karpaltunnel-Syndrom]) (Westermann et al. 2025). Angemerkt sei ebenfalls, dass Hautkrebs im Sinne der BK Nr. 5103 sowohl hinsichtlich der Verdachtsanzeigen sowie auch der Anerkennungen bei der BGW die häufigste beruflich bedingte Krebserkrankung darstellt. Entsprechend sollte die mögliche Relevanz dieser BK auch für Versicherte der BGW, wenn eine Exposition im Sinne der BK Nr. 5103 vorliegt, bedacht werden. Zu berücksichtigen sind dabei beispielsweise Beschäftigte in der Kinderbetreuung (z. B. Kindergarten, besonders Naturkindergarten, Waldkindergarten), im Garten- und Landschaftsbau, in Schwimmbädern (Bademeisterinnen und Bademeister), in Werkstätten für Menschen mit Behinderung mit Außentätigkeiten sowie Hausmeisterinnen und Hausmeister. Diese Relevanz besteht auch vor dem Hintergrund, dass innerhalb der Allgemeinbevölkerung in den letzten Jahrzehnten ein starker Anstieg von Hautkrebs (sowohl des melanozytären als auch des keratinozytären Hautkrebses) verzeichnet wurde (Garbe et al. 2024). Bei begründetem Verdacht auf das Vorliegen einer berufsbedingten Hautkrebserkrankung ist durch Arbeits- und Betriebsmedizinerinnen und -mediziner eine Berufskrankheiten-Anzeige mit dem Berichtsformular Ärztliche Anzeige bei Verdacht auf eine Berufskrankheit (F6000) zu erstatten (DGUV –Deutsche Gesetzliche Unfallversicherung).
Schutz der Haut vor natürlicher UV-Strahlung im beruflichen Umfeld
Entsprechend des arbeitsmedizinischen
(S)TOP-Prinzips (Substitution [im Falle von UV-Strahlung nicht möglich], Technische, Organisatorische und Personenbezogene Schutzmaßnahmen) lassen sich Maßnahmen ableiten, die in der arbeitsmedizinischen Praxis bei der Betreuung von Beschäftigten mit natürlicher UV-Exposition in hierarchischer Abfolge empfohlen werden sollten. Bestenfalls kommt eine Kombination aus Maßnahmen zum Tragen, die alle oder aber möglichst viele der in ➥ Tabelle 4 aufgeführten Bereiche abdeckt. Es ist davon auszugehen, dass die genannten Schutzmaßnahmen in Deutschland generell von März bis Oktober notwendig sind (Ausschuss für Arbeitsstätten 2025). Manche Arbeitsplätze (z. B. bei Arbeiten auf verschneiten Hochebenen) erfordern jedoch auch jenseits dieser Kernzeiten das Ergreifen von Maßnahmen.
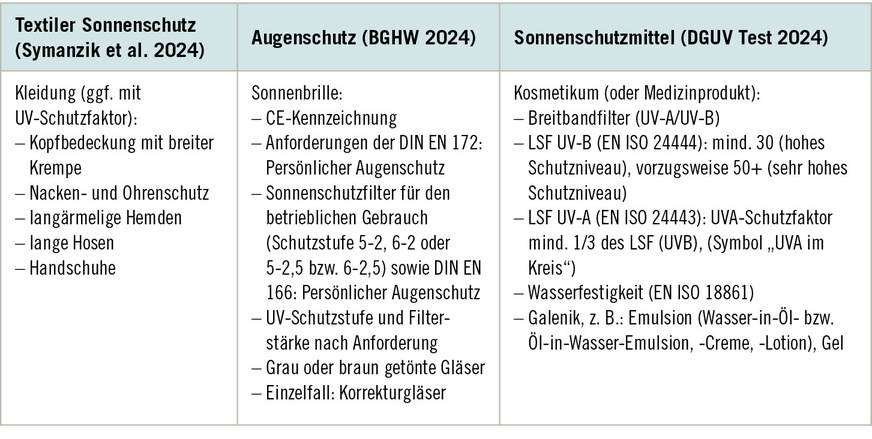
Die Maßnahmen zum Schutz der Beschäftigten am Arbeitsplatz, inklusive der in ➥ Tabelle 5 aufgeführten personenbezogenen Maßnahmen, sind von den Arbeitgeberinnen und Arbeitgebern zu finanzieren. Die Grundlage hierfür bildet das Arbeitsschutzgesetz (ArbSchG), nach dem Arbeitgeberinnen und Arbeitgeber verpflichtet sind, die erforderlichen Maßnahmen des Arbeitsschutzes unter Berücksichtigung der Umstände zu treffen, die die Sicherheit und Gesundheit der Beschäftigten bei der Arbeit beeinflussen (§ 3 Abs. 1 ArbSchG). Kosten für die entsprechenden Maßnahmen dürfen den Beschäftigten nicht auferlegt werden (§ 3 Abs. 3 ArbSchG). Bezüglich des Schutzes der Haut vor natürlicher UV-Strahlung im beruflichen Umfeld wird in der Technischen Regel für Arbeitsstätten (Arbeitsstättenregeln, ASR) A5.1 Arbeitsplätze in nicht allseits umschlossenen Arbeitsstätten und Arbeitsplätze im Freien konkret ausgeführt: „Der Arbeitgeber hat in ausreichendem Umfang geeignete persönliche Schutzausrüstungen, z. B. UV-Schutzbrillen, sowie Sonnenschutzmittel kostenfrei zur Verfügung zu stellen“. Gleichzeitig sind Beschäftigte verpflichtet, Maßnahmen des Arbeitsschutzes umzusetzen und etwa Schutzausrüstung zu verwenden (§ 15 Abs. 1 S. 1 und 2 ArbSchG).
Tagesaktuell notwendige Maßnahmen zum UV-Schutz von Beschäftigten können mittels des Gefahrenindex zur UV-Strahlung (UV-Index) abgeleitet werden, der auf der Einschätzung der erwarteten maximalen sonnenbrandwirksamen UV-Strahlung beruht. Dabei ist der zu erwartende lokale Höchstwert des UV-Index während der Tätigkeit maßgeblich, wobei der Tagesverlauf des UV-Index zu berücksichtigen ist (Ausschuss für Arbeitsstätten 2025). Mit einem steigenden UV-Index ist ein zunehmender Schutz notwendig (Ausschuss für Arbeitsstätten 2025). Der UV-Index kann auf verschiedene Arten abgerufen werden, zum Beispiel webbasiert online oder mittels verschiedener Applikationen auf Smartphones. Der UV-Index ist in fünf Wertebereiche zur gesundheitlichen Gefährdung unterteilt, wobei Schutzmaßnahmen bereits ab einem UV-Index von 3 empfohlen werden (Ausschuss für Arbeitsstätten 2025).
In der Praxis ergeben sich häufig Fragen zum topischen Sonnenschutz beziehungsweise zu Sonnenschutzmitteln, die nur an Körperpartien angewendet werden sollen, die durch vorhergehende Maßnahmen nicht adäquat geschützt werden können, wie zum Beispiel das Gesicht und gegebenenfalls die Handrücken. Im Gesichtsbereich ist auch der Schutz der Lippenhaut zu berücksichtigen (Nicholson et al. 2025). Zu bedenken ist, dass topische Sonnenschutzmittel als Ergänzung zu anderen UV-Schutzmaßnahmen (z. B. Beschattungsmaßnahmen, textiler Sonnenschutz) zu verstehen sind (Symanzik et al. 2024). Hinsichtlich der Erreichung des ausgelobten Lichtschutzfaktors (LSF) ist zu beachten, dass dieser nur durch eine adäquate Anwendungsmenge und -häufigkeit erreicht werden kann; unzureichende Auftragemengen reduzieren den Schutz deutlich (Symanzik et al. 2024) (Infokasten 5). Um den Schutz aufrecht zu erhalten, ist ein regelmäßiges Nachcremen (in der Regel alle zwei Stunden, aber auch z. B. nach stärkerem Schwitzen) von großer Wichtigkeit.

et al. 2024)
Schutz vor natürlicher UV-Strahlung am Beispiel der Waldkindergärten
Im Rahmen des GENESIS-UV-Projekts der DGUV wurden in den Jahren 2014 bis 2019 Messungen der UV-Belastung bei 969 Personen in 95 Berufen mit 172 Teiltätigkeitsgruppen durchgeführt, wozu auch die Gruppe der Erzieherinnen und Erzieher gehörte (Wittlich et al. 2020). Dies beinhaltet jedoch nicht die Erfassung der UV-Exposition von Erzieherinnen und Erziehern in Waldkindergärten. Daher wurde deren UV-Belastung im Rahmen eines aktuellen Projekts untersucht (Buder et al. 2025). Buder et al. gewannen dabei die Erkenntnis, dass Beschäftigte im Waldkindergarten, verglichen mit dem Kollektiv in klassischen Kindertagesstätten, einer mehr als doppelt so hohen die UV-Belastung unterlagen. Unter den drei Messstandorten wurde ferner ein „sonnenexponierter Standort“, ein „halbschattiger Standort“ und ein „bewaldeter Standort“ identifiziert. Der „sonnenexponierte Standort“ war statistisch signifikant höher UV-belastet im Vergleich zu den beiden anderen Standorten. Beim „bewaldeten Standort“ zeigte sich ein deutlicher Unterschied bezüglich der UV-Belastung abhängig von der Belaubung des Waldes. Die Ergebnisse zeigten entsprechend der obigen Ausführungen, dass die Etablierung von Sonnenschutzmaßnahmen in Waldkindergärten von hoher Relevanz zu sein scheint.
Mittels der oben genannten Arbeit von Buder et al. konnte ferner eine weitere Risikogruppe hinsichtlich beruflich bedingter UV-Belastung ermittelt werden. Die Erkenntnisse zeigen auf, dass auch Berufsbilder, die bis dato als weniger UV-belastet galten, in Abhängigkeit der jeweils ausgeführten Tätigkeit entsprechend UV-belastet sein können. Betont wird dadurch die Notwendigkeit, bei der Beurteilung der beruflichen Gefährdung durch natürliche UV-Strahlung nicht nur Berufe, sondern konkrete Tätigkeiten sowie weitere Gegebenheiten (z. B. natürliche Beschattungssituation des Arbeitsortes etc.) zu betrachten. Wichtig ist dies einerseits im Kontext der Gefährdungsbeurteilung sowie andererseits auch bei der zielgerichteten Ausgestaltung von Präventionsmaßnahmen nach dem in Tabelle 4 dargelegten arbeitsmedizinischen (S)TOP-Prinzip.
Fazit und Ausblick
In der Zukunft ist mit einer weiteren Zunahme der Fälle beruflichen Hautkrebses im Sinne der BK Nr. 5103 zu rechnen. Dabei könnten auch Berufsgruppen, die bisher nicht den klassischen Außenbeschäftigten zugerechnet werden, an Bedeutung gewinnen. Entsprechend sollte der Prävention von Hautkrebserkrankungen im beruflichen Bereich ein angemessen hoher Stellenwert zukommen (Symanzik u. John 2024). Es ist davon auszugehen, dass hinsichtlich der effektiven Gestaltung von Präventionskonzepten für die Vermeidung der Entstehung beruflichen Hautkrebses umfassende Überlegungen anzustellen sein werden. Dies könnte in interdisziplinären Teams, auch und besonders unter Einbeziehung von Arbeits- und Betriebsmedizinerinnen und -medizinern, geschehen.
Interessenkonflikt: Die Autorinnen geben an, dass keine Interessenkonflikte vorliegen.
Literatur
Buder V, Westerhausen S, Bieck C, Nienhaus A, Strehl C: UV-Belastung bei Erzieherinnen und Erziehern in einem Hamburger Wald-Kindergarten: Ergebnisse einer Erhebung aus dem Jahr 2024. Dermatologie in Beruf und Umwelt 2025; 73: 98.
Gina M, Brüning T, Kröger E et al.: Neue TRGS 401 & Co – Praxisnahe Erläuterungen und Anwendungstipps. ASU Arbeitsmedizin Sozialmedizin Umweltmedizin 2025; 60: 38–44. doi: 10.17147/asu-1-411961.
John SM, Symanzik C, Skudlik C: Handekzem und Unfallversicherung – was man für die Praxis wissen sollte. Dermatologie 2023; 74: 393–401.
Symanzik C, Heratizadeh A, Skudlik C, John SM: Prävention und Gesundheitsförderung in der Dermatologie. Dermatologie 2024; 75: 377–385.
Symanzik C, John SM: Hautkrebs durch solare Ultraviolettstrahlung am Arbeitsplatz. Dermatologie 2024; 75: 104–111.
Symanzik C, Skudlik C, John SM: Handekzem. In: Letzel S, Schmitz-Spanke S, Nowak D (Hrsg.): Klinische Symptome in der Arbeitsmedizin 2022. Leitfaden für die Differenzialdiagnostik in Praxis und Klinik, Schwerpunktthema Jahrestagung DGAUM. Landsberg am Lech: ecomed Medizin, 2022, S. 311–334.
Westermann C, Dulon M, Nienhaus A, Siliax M: Berufskrankheiten im Jahr 2023. Berufskrankheiten-Monitoring-Bericht – inklusive Trendanalysen über die vorangegangenen zehn Jahre. https://www.bgw-online.de/bgw-online-de/service/medien-arbeitshilfen/me… (abgerufen am 26.11.2025).
Die komplette Literaturliste mit allen Quellen kann auf der ASU-Homepage beim Beitrag eingesehen werden (asu-arbeitsmedizin.com).
Online-Quellen
Infos und Hilfen der BGW für dermatologische und arbeitsmedizinische Praxen, z. B. Formulare und Dokumente, die Ärztinnen und Ärzten die Kooperation mit der BGW vereinfachen
www.bgw-online.de/praxisservice-haut
Angebote der BGW, mit denen sich Ärztinnen und Ärzte fortbilden können (z. B. CME-zertifizierte Online-Fortbildung „Prävention von Berufsdermatosen – Schwerpunkt BK 5101“ im BGW-Lernportal)
www.bgw-online.de/fortbildung-berufsdermatosen
Info 1
An weitere Prädilektionsstellen für beruflich bedingte Ekzeme denken (Brans 2022; John et al. 2023)
Neben den Händen zählen auch die Füße zu den Prädilektionsstellen für beruflich bedingte Ekzeme. Dies gilt besonders, wenn flüssigkeitsdichtes Schuhwerk (z. B. Arbeitssicherheitsschuhe aus nicht-atmungsaktiven Materialien oder Gummistiefel) getragen werden muss. Dadurch kann eine erhebliche Feuchtbelastung der Füße entstehen, wodurch Fußekzeme verursacht oder verschlimmert werden können.
Info 2
Feuchtarbeit entsprechend der Definition der Technischen Regel für Gefahrstoffe (TRGS) 401: „Gefährdung durch Hautkontakt, Ermittlung – Beurteilung – Maßnahmen“ (Ausschuss für Gefahrstoffe 2022)
Feuchtarbeit bedeutet, dass Beschäftigte Tätigkeiten ausführen, bei denen sie ...
… Hautkontakt mit Wasser oder wässrigen Flüssigkeiten von regelmäßig mehr als zwei Stunden pro Arbeitstag haben oder
… Hautkontakt mit Wasser oder wässrigen Flüssigkeiten haben und im häufigen Wechsel flüssigkeitsdichte Schutzhandschuhe tragen (> 10-mal pro Arbeitstag) oder
… ihre Hände mindestens 15-mal pro Arbeitstag waschen oder
… flüssigkeitsdichte Schutzhandschuhe tragen und im häufigen Wechsel ihre Hände waschen (> 5-mal pro Arbeitstag).
Viele Tätigkeiten im Gesundheitsdienst erfüllen die genannten gefährdenden Arbeitsbedingungen durch Feuchtarbeit, weil in der Regel die Kombination aus Tragen von flüssigkeitsdichten Schutzhandschuhen und Hautkontakt mit wässrigen Flüssigkeiten in Form von Händedesinfektionsmittel (> 10-mal pro Arbeitstag) aus hygienischen Gründen erfolgen muss.
Info 3
Mischformen bei Handekzemen (sogenannte Hybridekzeme) beachten
Der Grund für die Entstehung oder Verschlimmerung eines Handekzems ist häufig mehreren Ursachen geschuldet. Rein klinisch sind diese Ursachen nicht voneinander differenzierbar; sie können nur mithilfe einer dezidierten Diagnostik voneinander abgegrenzt werden.
Info 4
Hautschutz- und Händehygienepläne für verschiedene Berufsgruppen (BGW 2023)
Die BGW bietet für verschiedene Berufsgruppen Hautschutz- und Händehygienepläne an. Diese stehen kostenfrei online bereit, einige davon sogar in leichter Sprache. Sie erklären, bei welchen Tätigkeiten die Hände mit welchen Maßnahmen zu schützen, zu reinigen und zu pflegen sind. Der Plan sollte gut sichtbar an Wasch-, Arbeits- und Behandlungsplätzen ausgehängt werden.
Info 5
Auftragemenge von Sonnenschutzmitteln und die „11-Zonen x 2-Finger-Regel“ (Symanzik et al. 2024)
Um die optimale Auftragemenge an Sonnenschutzmittel von 2 mg pro cm² Haut zu erzielen, darf am Sonnenschutzmittel nicht gespart werden. Diese Menge wird in der Praxis häufig nicht erreicht, ist aber notwendig, um den ausgelobten LSF zu erzielen. Zur besseren Abschätzung der korrekten Menge Sonnenschutzmittel wurde die „11-Zonen x 2-Finger-Regel“ eingeführt: Zwei Streifen eines Sonnenschutzmittels werden von der Fingerspitze bis zum proximalen Ansatz von Zeige- und Mittelfinger aufgetragen und diese Menge wird auf vordefinierte Bereiche appliziert, z. B. auf Gesicht und Hals.
Koautorinnen
Stefanie Awe
Abt. Reha-Koordination, Berufsgenossenschaft für Gesundheitsdienst und Wohlfahrtspflege (BGW), Hamburg
Dr. med. Valeska Buder
Abt. Arbeitsmedizin, Gefahrstoffe und Gesundheitswissenschaften (AGG), Berufsgenossenschaft für Gesundheitsdienst und Wohlfahrtspflege (BGW), Hamburg