Das PDF dient ausschließlich dem persönlichen Gebrauch! - Weitergehende Rechte bitte anfragen unter: nutzungsrechte@asu-arbeitsmedizin.com.
Folge 3 beschreibt, wie effektive arbeitsmedizinische Vorsorge vor dem Hintergrund des Betriebsärztemangels gelingen kann.
Anna Wolfschmidt-Fietkau und Rüdiger Stephan Görtz, Arbeitsgruppenleitung der AG Next Generation
Future topics in occupational medicine (Part 3): Modern and effective occupational health care in times of occupational physician shortages
With the publication of the Occupational Health Regulation AMR 3.2 “Occupational Health Prevention” by the German Federal Ministry of Labour and Social Affairs (BMAS), a pathway has been established for more efficient occupational health care. By dividing preventive care into a general and an individual component, both the quality of care and the time efficiency can be significantly improved. This structured approach is particularly valuable in light of the current shortage of occupational physicians. It enables companies to maintain high standards of occupational health while using available resources more effectively. Importantly, the method fully complies with all legal requirements and offers a sustainable solution for delivering modern occupational health services under challenging conditions.
Zukunftsthemen der Arbeitsmedizin (Teil 3): Moderne und effektive arbeitsmedizinische Vorsorge in Zeiten des Betriebsärztemangels
Mit der Veröffentlichung der Arbeitsmedizinischen Regel AMR 3.2 „Arbeitsmedizinische Prävention“ durch das deutsche Bundesministerium für Arbeit und Soziales (BMAS) wurde der Weg für eine effizientere arbeitsmedizinische Vorsorge geebnet. Durch die Aufteilung der Vorsorge in einen allgemeinen und einen individuellen Teil lassen sich sowohl die Qualität der Betreuung als auch die Zeitökonomie deutlich verbessern. Dieser strukturierte Ansatz ist insbesondere vor dem Hintergrund des aktuellen Mangels an Betriebsmedizinerinnen und -medizinern von hoher Relevanz. Unternehmen erhalten so die Möglichkeit, trotz begrenzter Ressourcen einen hohen arbeitsmedizinischen Standard aufrechtzuerhalten. Dabei wird den gesetzlichen Vorgaben vollumfänglich entsprochen und eine tragfähige Lösung für eine moderne arbeitsmedizinische Versorgung unter schwierigen Rahmenbedingungen geboten.
Kernaussagen
- Unwissenheit über das Aufgabenfeld einer Arbeitsmedizinerin oder eines Arbeitsmediziners baut unnötige Ängste vor einer arbeitsmedizinischen Vorsorge auf, die einer guten Aufklärung im Wege stehen.
- Der Informationsbedarf ist enorm, wenn die Verordnung zur arbeitsmedizinischen Vorsorge korrekt angewandt werden soll – eine Herausforderung für alle Arbeitsmedizinerinnen und -mediziner.
- Gerade in Zeiten des Ärztemangels – auch bei Arbeits- und Betriebsmedizinerinnen und -medizinern – ist eine Umsetzung der in den Rechtsvorschriften geforderten Aufklärung und Beratung zwingend notwendig.
- Mit der AMR 3.2 „Arbeitsmedizinische Prävention“ bietet der Ausschuss für Arbeitsmedizin (AfAMed) die Möglichkeit, arbeitsmedizinische Vorsorge auch in Gruppen abzuhalten.
- Diese „allgemeine arbeitsmedizinische Vorsorge“ eröffnet die Möglichkeit, zeitgemäße Medien, wie PowerPoint-Vorträge, zu nutzen oder das Tool der Gruppenarbeit einzusetzen. Dies erhöht den Informationsgehalt und senkt gegebenenfalls Sprachbarrieren.
- Der allgemeine Beratungsteil einer arbeitsmedizinischen Vorsorge wird grundsätzlich mit einem individuellen Teil ergänzt, sofern ein Beschäftigter dies zulässt.
Die Herausforderung
Bei einem Großteil der Arbeitnehmenden fehlt das Wissen, was die Aufgaben einer Betriebsärztin oder eines Betriebsarztes sind. Dieses Unwissen existiert leider nicht nur bei Beschäftigten, sondern ist auch bei Arbeitgebern, ärztlichen Kolleginnen und Kollegen der anderen Fächer und leider auch bei Kolleginnen und Kollegen der arbeitsmedizinischen Fachrichtung zu finden. Das Bedauerliche an der Situation ist, dass das Bundesministerium für Arbeit und Soziales (BMAS) mit seiner Verordnung zur arbeitsmedizinischen Vorsorge (ArbMedVV) ein hervorragend strukturiertes und durch Kapitel 2 „Fragen und Antworten“ ein für jedermann verständliches Werk geschaffen hat. Dennoch entstehen unnötige Ängste: Bei den Beschäftigten ist es das Unwissen, was ihn oder sie erwartet, gegebenenfalls gekoppelt mit der Sorge um den Arbeitsplatz. Beim Unternehmen besteht die Sorge, dass viele Vorsorgen hohe Kosten, wie teilweise unnötige Laboruntersuchungen, verursachen könnten.
Vertrauen aufzubauen und Wissen zu vermitteln ist allerdings zeitintensiv, Zeit, die vor dem Hintergrund des Ärztemangels eine noch knappere Ressource geworden ist.
Wie ist es also möglich, den großen Informationsbedarf für die Beschäftigten zu decken und damit die Sicherheit der Gesundheit – also die Vorsorge – zu verbessern? Der folgende Beitrag stellt einen möglichen Weg vor.
Eine andere Art der Vorsorge
„Gehören zur arbeitsmedizinischen Vorsorge immer körperliche oder klinische Untersuchungen?“ (ArbMedVV, Kapitel 2, Frage 2.6).
Antwort: „Nein. Der Betriebsarzt muss im Einzelfall prüfen, welche körperliche oder klinische Untersuchung aus arbeitsmedizinischer Sicht für eine gute Aufklärung und Beratung des Beschäftigten erforderlich ist (siehe auch Antwort zu Frage 2.12).“
Aus dieser zentralen Vorgabe der ArbMedVV wird deutlich: Der Fokus arbeitsmedizinischer Vorsorge liegt nicht primär auf apparativer oder klinischer Diagnostik, sondern auf qualifizierter Aufklärung und Beratung. Das präventive Potenzial liegt weniger im Sammeln biomedizinischer Parameter – etwa Haarfarbe, Gewicht, BMI, Körper- oder Schuhgröße, Differenzialblutbild oder Röntgen-Thorax – sondern vielmehr in der Vermittlung gesundheitsrelevanter Zusammenhänge und Schutzstrategien im beruflichen Kontext.
Tatsächlich kann sich eine „unauffällige“ Befundlage bei gleichzeitig fehlender Risikowahrnehmung sogar kontraproduktiv auswirken. Ein Beschäftigter könnte daraus schließen: „Bisher ist ja alles gut gegangen – also kann ich weitermachen wie bisher.“
Ein solches Denken ignoriert jedoch, dass Berufskrankheiten häufig keine unmittelbare Rückmeldung im Sinne eines Ursache-Wirkungs-Prinzips liefern, wie es etwa von Arbeitsunfällen bekannt ist. Ein Schlag mit dem Hammer auf den eigenen Daumen erweckt schnell den Wunsch, dies in Zukunft nicht mehr zu wiederholen. Hier gilt die alte Volksweisheit: Aus Schaden wird man klug. Bei Berufskrankheiten verhält es sich (leider) anders.
Beispiel: Der Sonnenbrand von heute kann sich erst in 30 bis 40 Jahren als Plattenepithelkarzinom manifestieren. Während die akute Reaktion (Rötung, Spannungsgefühl) binnen weniger Tage abklingt, ist das langfristige Risiko kaum präsent. Die Latenzzeit und Unsichtbarkeit schädigender Prozesse – wie bei krebserzeugenden oder sensibilisierenden Expositionen – macht die Kommunikation arbeitsbedingter Gesundheitsgefahren besonders anspruchsvoll.
Die Aufgabe der Betriebsärztin/des Betriebsarztes ist es daher, Vorsorge so zu gestalten, dass Beschäftigte ihre individuellen Gefährdungen erkennen, Schutzmaßnahmen nachvollziehen und eigenverantwortlich umsetzen können. Erst wenn gesundheitsrelevante Risiken verstanden und der Sinn technischer oder organisatorischer Schutzmaßnahmen nachvollzogen wird, kann Prävention wirksam greifen. Arbeitsmedizinische Vorsorge ist in diesem Sinne vor allem Kommunikations- und Beratungsarbeit.
Die Herausforderung: Zeitmangel und Missverständnisse
Diese Art der Vorsorge ist zeitintensiv – und genau darin liegt das Problem. In der Praxis fehlt Arbeitsmedizinerinnen und -medizinern häufig die nötige Zeit, sei es durch ökonomischen Druck, organisatorische Vorgaben oder durch falsche Erwartungen von Seiten des Arbeitgebers.
Nicht selten wird arbeitsmedizinische Vorsorge vom Arbeitgeber als bloße Formalie wahrgenommen – ein zu erfüllendes Kontrollinstrument ohne echten Mehrwert. Auch unter den Beschäftigten herrscht häufig Unklarheit. Viele erwarten eine „Arbeitsfähigkeitsüberprüfung“ oder gar eine Eignungsbeurteilung und bringen Misstrauen mit.
Verstärkt wird dieses Missverständnis durch veraltete Routinen: Unternehmen fordern regelmäßig ihre „G20“1, „G25“2 oder „G37“3 ein – weil es „schon immer so gemacht wurde“. Fragt man jedoch nach, worum es sich bei diesen Untersuchungen konkret handelt, stößt man nicht selten auf Unwissen oder gar Empörung.
Dabei ist in Teil 2, Frage 2.12 der Verordnung zur arbeitsmedizinischen Vorsorge (ArbMedVV) klar geregelt: „Empfehlungen, Grundsätze oder Informationen der Deutschen Gesetzlichen Unfallversicherung (DGUV; z. B. sogenannte ‚G-Grundsätze‘ oder die DGUV Information 250-010) sind keine verbindliche Rechtsgrundlage – weder für arbeitsmedizinische Vorsorge noch für Eignungsuntersuchungen.“
Wer die ArbMedVV als maßgebliche Rechtsvorschrift für die arbeitsmedizinische Vorsorge ernst nimmt, erkennt schnell, dass viele der tradierten „G-Untersuchungen“ keine rechtlich fundierte Grundlage mehr besitzen. Zudem zeigt sich: Vermeintliche Vorsorgeanlässe („G25“) können sehr wohl eine Eignungsbeurteilung darstellen – ohne dass dies transparent kommuniziert oder arbeitsrechtlich korrekt eingeordnet wurde.
Fazit: Qualität braucht Zeit und Klarheit
Zwischen den Anforderungen der ArbMedVV, den Erwartungen der Betriebe und dem tatsächlichen Informationsbedarf der Beschäftigten entsteht ein Spannungsfeld. Für eine qualitätsgesicherte, beratungszentrierte Vorsorge im Sinne der Verordnung braucht es oft 20 bis 30 Minuten – vor Anamnese, vor Rückfragen und vor der Auseinandersetzung mit auffälligen Befunden.
Wenn der Verdacht auf eine Berufskrankheit besteht, ist das Zeitkontingent in der Regel gänzlich aufgebraucht. Die Konsequenz: Arbeitsmedizinische Vorsorge muss neu gedacht werden – weg von standardisierten Untersuchungsschemata, hin zu risikoorientierter, kommunikativer Prävention. Nur so kommen Arbeitsmedizinerinnen und -mediziner ihrem gesetzlichen und gesundheitspolitischen Auftrag nach.
Die Lösung
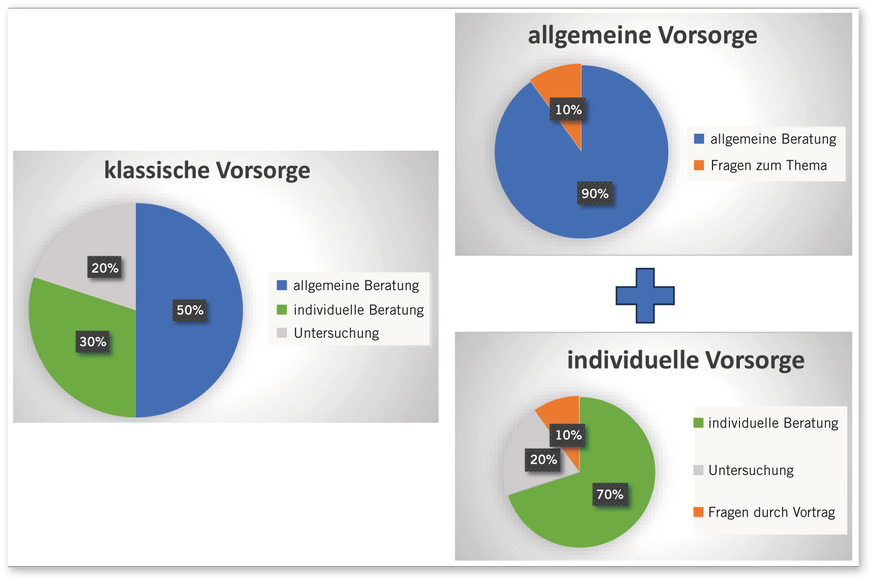
Der Lösungsansatz besteht darin, die arbeitsmedizinische Vorsorge zweigeteilt zu gestalten: in eine allgemeine und eine individuelle arbeitsmedizinische Vorsorge.
Im allgemeinen Teil werden alle relevanten Informationen zu bestehenden oder potenziellen Gefährdungen, möglichen Folgeerkrankungen (z. B. Berufskrankheiten), Schutzmaßnahmen sowie wissenschaftlich fundierten Untersuchungsmethoden systematisch aufgearbeitet und in verständlicher Form an die Beschäftigten vermittelt. Dies kann im Rahmen einer moderierten Gesprächsrunde, eines Vortrags oder durch unterstützende Medien wie PowerPoint-Präsentationen erfolgen. In diesem Rahmen lassen sich fachlich fundierte Inhalte in der Gruppe erarbeiten und Fragen unmittelbar beantworten. Auf diese Weise werden zentrale Elemente der Gefährdungsbeurteilung gemeinsam thematisiert – etwa der Zusammenhang zwischen UV-Exposition und Hauttumorentwicklung.
So werden bereits im allgemeinen Teil alle wesentlichen Aspekte der Gefährdungsbeurteilung mit den Beschäftigten besprochen, wie beispielsweise die Hautkrebsprävention bei Tätigkeiten im Freien mit hoher natürlicher UV-Belastung (vgl. AMR 13.3). Ebenso wird auf das arbeitsmedizinisch relevante STOP-Prinzip verwiesen. Es wird verdeutlicht, dass Sonnenschutzmittel und UV-Schutzkleidung als persönliche Schutzausrüstung (PSA) zu werten und vom Arbeitgeber bereitzustellen sind.
Weitere Themen wie Tabakrauchen als potenzierender Risikofaktor bei inhalativer Exposition (z. B. bei Stäuben oder Schweißrauchen) oder die Gefahren von Schwefelwasserstoff in abwassertechnischen Anlagen werden hier ebenfalls aufgegriffen.
Diese Beispiele zeigen exemplarisch den Umfang und die Tiefe des notwendigen Informationsbedarfs – und machen deutlich, dass hierfür ein entsprechender Zeitrahmen erforderlich ist.
Im individuellen Teil der Vorsorge steht der einzelne Beschäftigte im Fokus. Hier erfolgt eine gezielte arbeitsmedizinische Anamnese, ergänzt durch indikationsbezogene körperliche oder klinische Untersuchungen. So können beispielsweise kardiovaskuläre Effekte bei Verwendung von Atemschutzgeräten bei Hypertonikern oder die Bedeutung atopischer Dermatitis bei Gefahrstoffkontakt individuell besprochen werden.
Auch der Impfstatus wird differenziert überprüft – insbesondere mit Blick auf spezifische berufliche Tätigkeiten im Gesundheitswesen oder im Bereich der Abwasserwirtschaft. Die daraus abgeleiteten Impfempfehlungen erfolgen stets individualisiert und weichen deutlich von standardisierten Reihenimpfungen – etwa während pandemischer Lagen – ab.
Berücksichtigt wird ebenso der klinisch relevante Einsatz von zum Beispiel Asthmamedikation im Bäckerhandwerk. Dabei wird auch die potenzielle Anerkennung der Erkrankung als Berufskrankheit (z. B. Bäckerasthma, BK-Nr. 4301) thematisiert.
In diesem individuellen Teil erfolgen außerdem die Auswertung und Beratung zu erhobenen Befunden.
Beispiel: „Ihre Hände zeigen deutliche Anzeichen einer trockenen Haut. Ihr Arbeitgeber stellt Ihnen Hautschutz- und Hautpflegemittel zur Verfügung. Der entsprechende Hautschutzplan hängt in den Sanitärräumen aus. Bitte beachten Sie, dass bei bereits vorgeschädigter Haut die Barrierefunktion reduziert ist. In diesem Zustand können Isocyanate aus Polyurethanprodukten leichter eindringen – wie bereits in der Gruppensitzung erläutert. Nutzen Sie daher konsequent neben geeigneten Schutzhandschuhen auch die vorgesehenen Hautschutz- und Hautpflegeprodukte.“
Mit anderen Worten: Im allgemeinen Teil werden gesundheitsrelevante Inhalte vermittelt, die für alle Beschäftigten gelten – unabhängig von individuellen Risikofaktoren.
Im individuellen Teil erfolgt eine vertiefte, personenbezogene Beratung und risikoorientierte medizinische Bewertung unter Berücksichtigung anamnestischer Vorerkrankungen.
Ist diese Idee neu?
Nein. Ein Blick in die AMR 3.2 „Arbeitsmedizinische Prävention“, Kapitel 3 „Arbeitsmedizinische Beratung im Rahmen der Unterweisung“, Absatz 2, zeigt: „Die allgemeine arbeitsmedizinische bzw. die allgemeine arbeitsmedizinisch-toxikologische Beratung kann im Rahmen der Unterweisung erfolgen. Sie wird in der Regel in einer Gruppe durchgeführt und ist damit zu unterscheiden von der individuellen Beratung, die Bestandteil der arbeitsmedizinischen Vorsorge ist.“
Der Ausschuss für Arbeitsmedizin (AfAMed) hat dieses Format der Gruppenberatung – insbesondere im Gefahrstoffkontext – als geeignetes Instrument zur Wissensvermittlung im Rahmen der arbeitsmedizinischen Vorsorge nach ArbMedVV explizit benannt und empfohlen. Wie bereits erwähnt, wird in der ArbMedVV Teil 2 „Fragen und Antworten“, Frage 2.6 die „gute Aufklärung und Beratung“ in den Fokus gerückt.
Was also spricht dagegen, diesen Ansatz auf weitere Vorsorgethemen auszuweiten? Ein Beispiel bietet Teil 4, Abschnitt 1, Punkt 3 des Anhangs der ArbMedVV: „Tätigkeiten mit Lärmexposition, wenn die oberen Auslösewerte von LEX,8h = 85 dB(A) beziehungsweise LpC,peak = 137 dB(C) erreicht oder überschritten werden.“
Was bedeutet eine Lärmschwerhörigkeit konkret für die betroffene Person? Für alle Beschäftigten mit relevanter Exposition ist dies ein zentrales Thema, denn Hörminderung ist nicht nur ein funktioneller, sondern oft auch ein sozialer Verlust. Der Verlust des Hörvermögens beeinträchtigt die sprachliche Interaktion – mit Folgen für Teilhabe, berufliche Leistungsfähigkeit und psychische Gesundheit.
Darüber hinaus weisen verschiedene Studien darauf hin, dass die unbehandelte Schwerhörigkeit ein Risikofaktor für die Entwicklung einer Demenzerkrankung sein kann, so zum Beispiel eine dänische Studie aus dem Jahr 2024 (Lech Cantuaria et al. 2024). Diese Erkenntnis unterstreicht die Relevanz frühzeitiger Aufklärung und Prävention in lärmexponierten Arbeitsbereichen – und zeigt das Potenzial gruppenbasierter Informationsvermittlung auch jenseits des Gefahrstoffbereichs.
Arbeitsmedizinische Vorsorge in zwei Phasen
Die arbeitsmedizinische Vorsorge erfolgt in zwei aufeinander abgestimmten Teilen (s. auch ➥ Abb. 1 und ➥ Abb. 2):
- allgemeine arbeitsmedizinische Gruppenberatung und
- individuelle arbeitsmedizinische Beratung
Allgemeine arbeitsmedizinische Beratung
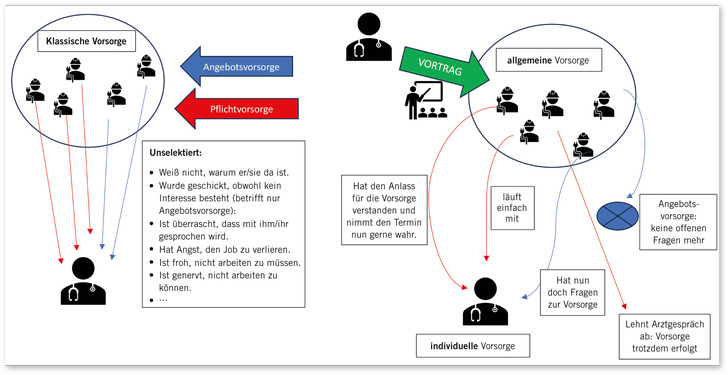
Im Rahmen eines Vortrags, einer Gruppenschulung oder moderierten Diskussionsrunde werden die Beschäftigten zu bestehenden arbeitsbedingten Gefährdungen, deren potenziellen gesundheitlichen Auswirkungen (einschließlich Berufskrankheiten) sowie zu Schutzmaßnahmen auf Basis des STOP-Prinzips informiert. Hier findet der gemäß ArbMedVV vorgesehene, aufklärende und beratungsintensive Teil der arbeitsmedizinischen Vorsorge
statt.
Vorteile:
- Die Gruppensituation bietet insbesondere Beschäftigten mit medizinischer Berührungsangst einen niedrigschwelligen Zugang. Ein einheitlicher Informationsstand kann effizient sichergestellt werden.
- Gerade bei komplexen oder erklärungsbedürftigen Sachverhalten ist dies ressourcenschonend und gleichzeitig wirksam.
- Die Interaktion mit der Gruppe fördert Perspektivwechsel. Häufig gestellte Einzelfragen liefern zusätzlichen Nutzen für alle Teilnehmenden.
- Visuelle Hilfsmittel (Bilder, Filme) unterstützen die Vermittlung bei Sprachbarrieren.
- Sämtliche relevanten Inhalte – unabhängig von Pflicht- oder Angebotsvorsorge – werden thematisiert.
Wer nach dem allgemeinen Teil der Angebotsvorsorge keine weiteren Fragen hat und kein Einzelgespräch wünscht, hat seine Vorsorge vollständig wahrgenommen. Zudem findet eine Art Vorselektion statt: Besonders Menschen mit körperlichen Einschränkungen oder gesundheitlichen Beschwerden werden ausdrücklich ermutigt, die Gelegenheit zu einem individuellen Gespräch zu nutzen.
Nachteile:
- Körperlich-klinische Untersuchungsergebnisse liegen zu diesem Zeitpunkt nicht vor. Sprachbarrieren lassen sich ebenfalls nicht valide einschätzen.
- Einzelne dominante oder destruktive Gruppenmitglieder können das Gesprächsklima negativ beeinflussen. Die Leitung durch die Betriebsärztin/den Betriebsarzt erfordert kommunikative Kompetenz – introvertierte Persönlichkeiten können hier an Grenzen stoßen.
- Personen mit Vorerkrankungen, die das Einzelgespräch nicht wahrnehmen, bleiben unversorgt. Gleichzeitig wird jedoch die Eigenverantwortung gestärkt.
- Wesentlich ist daher: Die individuelle Vorsorge muss aktiv und überzeugend kommuniziert werden.
Individuelle arbeitsmedizinische Beratung
Im Rahmen der individuellen Vorsorge werden personenbezogene Fragestellungen sowie Risikoprofile in den Fokus gestellt – die allgemeine Gefährdungsinformation ist hier bereits abgeschlossen.
Beispielhafte Inhalte: Beschäftigte mit allergischem Asthma können zusätzlich auf bestimmte Holzstäube reagieren. Ein erhöhter Salbutamol-Bedarf im Arbeitsumfeld wäre hier ein klinischer Hinweis. Bei Schweißarbeiten unter immunsuppressiver Therapie (z. B. bei Psoriasis) ist eine Pneumokokken-Impfung als Pneumonieprophylaxe dringend zu empfehlen.
Interessenkonflikt: Der Autor gibt an, dass kein Interessenkonflikt vorliegt.
Literatur
Lech Cantuaria M, Raben Pedersen E, Boch Waldorff F et al.: Hearing Loss, Hearing Aid Use, and Risk of Dementia in Older Adults. JAMA Otolaryngol Head Neck Surg 2024; 150:157–164. doi:10.1001/jamaoto.2023.3509 (Open Access).
Online-Quellen
BMAS – Bundesministerium für Arbeit und Soziales: Arbeitsmedizinische Vorsorge nach der Verordnung zur arbeitsmedizinischen Vorsorge (ArbMedVV)
https://www.bmas.de/SharedDocs/Downloads/DE/Publikationen/a453-arbeitsm…
BAuA – Bundesanstalt für Arbeitsmedizin und Umweltmedizin: AMR 3.2: Arbeitsmedizinische Prävention
https://www.baua.de/DE/Angebote/Regelwerk/AMR/AMR-3-2