Das PDF dient ausschließlich dem persönlichen Gebrauch! - Weitergehende Rechte bitte anfragen unter: nutzungsrechte@asu-arbeitsmedizin.com.
Evidence-based cardiovascular counseling – Impulses for holistic prevention in occupational medicine
Evidence-based cardiovascular counseling for employees in the context of various occupational health events, such as holistic preventive care or check-ups, could be promising. This article provides an overview of the “big five” factors affecting heart health for occupational health practice: high blood pressure, obesity, diabetes mellitus, lipids, and smoking.
Evidenzbasierte kardiovaskuläre Beratung – Impulse für eine ganzheitliche Prävention in der Arbeitsmedizin
Eine evidenzbasierte kardiovaskuläre Beratung von Beschäftigten im Rahmen verschiedener arbeitsmedizinischer Anlässe, z. B. der ganzheitlichen Vorsorge oder Check-ups, könnte vielversprechend sein. Dieser Artikel gibt für die arbeitsmedizinische Praxis eine Übersicht zu den „Big Five“ der Herzgesundheit: Bluthochdruck, Übergewicht, Diabetes mellitus, Lipide und Rauchen.
Kernaussagen
- Signifikante Risikofaktoren für die Herzgesundheit von Beschäftigten können durch wirksame kardiovaskuläre Prävention günstig beeinflusst werden.
- Das arbeitsmedizinische Umfeld ist prädestiniert, die Herzprävention in der Primär- und Sekundärprävention zu stärken.
- Betriebliche Partner wie Führungskräfte, Betriebsrat, der Arbeitskreis Gesundheit und die interne Kommunikation sind effektive Multiplikatoren für die Herzprävention.
Einleitung
Der Arbeitsplatz ist ein essenzielles und niederschwelliges Setting für die Krankheitsprävention im Alltag vieler Beschäftigter. Die Implementierung evidenzbasierter medizinischer Präventionsangebote in diesem Kontext ist eine Kernaufgabe der Arbeitsmedizin. Niederschwellige und arbeitsplatznahe Angebote erhöhen die Adhärenz signifikant (s. Beitrag Ullrich in dieser Ausgabe).
Erfolgsfaktoren umfassen:
- Gezielte Information über betriebliche Kommunikationskanäle (z. B. E-Mail, Aushänge, Intranet).
- Persönliche Ansprache durch medizinisches Assistenzpersonal sowie Betriebsmedizinerinnen und -mediziner bei betrieblichen Anlässen (z. B. Sanitätsstellen, Versammlungen, Informationsveranstaltungen, Schulungen).
- Einfache Terminabstimmung durch niederschwellige analoge oder digitale Erreichbarkeit.
- Kurze Wartezeiten in der arbeitsmedizinischen Praxis.
Gesundheitskompetenz fördern
Erfahrungen zeigen, dass hybride Vortragsformate zur Sensibilisierung für Herzgesundheit auf großes Interesse stoßen. Aktionstage wie der jährliche Welt-Hypertonietag am 17. Mai oder der Welt-Herztag am 29. September bieten hervorragende Anlässe, Herzgesundheit im Betrieb zu fokussieren und die Gesundheitsförderung durch öffentliche Medien zu flankieren. Impulse im Rahmen von Gesundheitstagen und die individualisierte Beratung zu kardiovaskulären Risikofaktoren zeigen eine hohe Akzeptanz. Im Rahmen von Wunschvorsorgen gemäß der Verordnung zur arbeitsmedizinischen Vorsorge (ArbMedVV) können Beschäftigten Check-ups angeboten werden, die sich am Umfang des „Check-up 35“ der Gesetzlichen Krankenversicherung orientieren (Kassenärztliche Bundesvereinigung KdöR) und darüber hinaus auf kardiovaskuläre Prävention fokussieren.
Neben persönlichen und arbeitsplatzbezogenen Anliegen der Beschäftigten liegt der Schwerpunkt auf der evidenzbasierten Beratung zu den „Big Five“ der Herzgesundheit (Deutsche Herzstiftung 2025, s. auch ➥ Abb. 1):
- Bluthochdruck,
- Übergewicht,
- Diabetes mellitus,
- Dyslipidämien/Cholesterin und
- Rauchen.
Die „Big Five“ der kardiovaskulären Risikofaktoren
1. Bluthochdruck
Die Prävalenz der Hypertonie steigt kontinuierlich mit dem Lebensalter an. Bereits in der Altersgruppe der 20- bis 59-Jährigen weisen ca. 34 % der Frauen und 41 % der Männer eine arterielle Hypertonie auf, wobei ein erhöhter Body-Mass-Index (BMI) dieses Risiko signifikant steigert (Carroll et al. 2012; Kremer et al. 2022). Der optimale Zielwert für die korrekte Eigenmessung zu Hause unter Ruhebedingungen liegt bei < 120/70 mmHg.
Regelmäßige Blutdruckkontrolle zählt zu den effektivsten Vorsorgeuntersuchungen. Die „Number Needed to Screen“, um einen Todesfall zu verhindern, ist mit 274 Messungen beeindruckend niedrig im Vergleich zu ca. 3000 Untersuchungen für Kolonkarzinome (Tang et al. 2015). Bei grenzwertigen Blutdruckwerten im arbeitsmedizinischen Setting hat sich die Mitgabe des „Blutdruck-Tagebuchs“ der Deutschen Hochdruckliga bewährt (s. ➥ Abb. 2). Hier werden auch die korrekten Messbedingungen anschaulich beschrieben. Zeigen sich in der Eigenmessung über sieben Tage Auffälligkeiten, ist im nächsten Schritt eine 24-Stunden-Blutdruckmessung empfehlenswert.
2. Übergewicht
Sowohl Herzerkrankungen als auch die Gesamtsterblichkeit nehmen kontinuierlich mit einem erhöhten BMI zu (Flegal et al. 2013). Die Ermittlung des kardiovaskulären Risikoprofils mittels des HeartScore mit der „Systematic Coronary Risk Evaluation 2“ (SCORE2) ist der erste entscheidende Schritt (Visseren et al. 2021). Die weitere Beratung sollte sich auf die Veränderungsbereitschaft des Beschäftigten konzentrieren und folgende Kernpunkte umfassen:
- Gesamtkalorienzufuhr: „Kalorien-Zähler-Apps“ können hier unterstützend wirken (Yang et al. 2020).
- Ernährung: Empfohlen wird eine ballaststoffreiche, salz- und zuckerarme Kost mit bewusster Planung von Frequenz und Menge der Mahlzeiten.
- Bewegung: Ausreichende Alltagsbewegung nach dem Prinzip „Treppe statt Fahrstuhl“ sowie zusätzliche körperliche, gelenkschonende Aktivitäten wie zügiges Gehen, Radfahren oder Schwimmen sollten in den Tag integriert werden. Die aktuellen Empfehlungen der European Society of Cardio-
logy (ESC) für gesunde Erwachsene umfassen mindestens 150 bis 300 Minuten moderate oder 75 bis 150 Minuten intensive aerobe körperliche Aktivität pro Woche, verteilt auf mehrere Tage. Zusätzlich wird Krafttraining an zwei bis drei Tagen pro Woche für alle großen Muskelgruppen sowie eine Reduzierung der Sitzzeit mit stündlichen Unterbrechungen empfohlen. Jede Form von Bewegung ist besser als keine. - Pharmakotherapie: Neuere pharmakologische Optionen wie Glucagon-like Peptid 1 (GLP1)-Rezeptor-Stimulatoren stehen zur Gewichtsreduktion zur Verfügung. Die SELECT-Studie zeigte bei Patientinnen und Patienten mit kardiovaskulären Vorerkrankungen und Adipositas (ohne Diabetes) unter Semaglutid eine 20 %ige Reduktion kardiovaskulärer Todesfälle, Herzinfarkte und Schlaganfälle (absolute Risikoreduktion 1,5 %, NNT 67) sowie eine numerische Reduktion der Gesamtsterblichkeit um 19 % (absolute Reduktion 0,9 %) (Lincoff et al. 2023).
- Bariatrische Chirurgie: Bei fehlendem Erfolg konservativer Maßnahmen kann eine bariatrische chirurgische Intervention in Betracht gezogen werden. Die maßgebliche Empfehlung hierfür ist die S3-Leitlinie „Chirurgie der Adipositas und metabolischer Erkrankungen“.
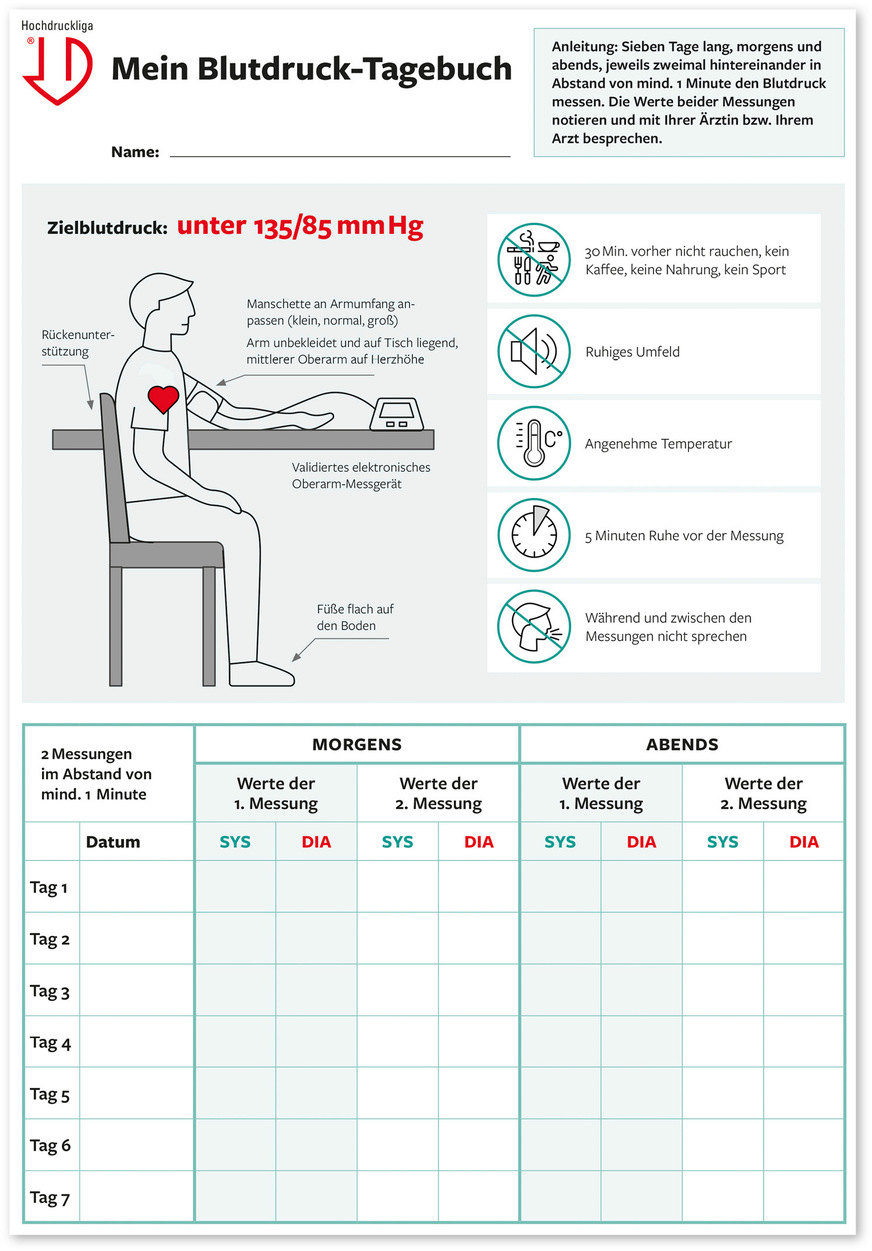
© Deutsche Hochdruckliga
3. Diabetes mellitus
Der Zusammenhang zwischen erhöhten Blutzuckerwerten und dem Herz-Kreislauf-Risiko ist gut belegt (UKPDS Group 1998; Kannel et al. 1981 [Framingham Heart Study]). Etwa drei Viertel der Patientinnen und Patienten mit Diabetes mellitus versterben an Gefäßkomplikationen, davon ca. 50 % an einem Myokardinfarkt (Pop-Busui et al. 2017). In der Präventionsberatung ist es wichtig, diesen Zusammenhang aufzuzeigen und gemeinsam mit dem Beschäftigten individualisiert angepasste Präventionsmaßnahmen zu entwickeln und bei deren Umsetzung aktiv zu unterstützen (Präventions-Coaching; s. auch Beitrag Ullrich in dieser Ausgabe).
Ein unkontrollierter Diabetes mellitus kann eine kardiale Neuropathie verursachen, die typische Herzinfarktsymptome wie Brustschmerzen bei 25–50 % der Betroffenen maskiert (Vinik u. Ziegler 2007; siehe auch Beitrag Kuhlmann in dieser Ausgabe).
Bei stark erhöhtem kardialem Risiko nach SCORE2 ist zur weiteren Abklärung eine kardiologische Vorstellung mit Echokardiographie, Labordiagnostik, Herz-CT und Koronarangiographie erwägenswert (Diabetes – Leitlinien für das Management von kardiovaskulären Erkrankungen bei Patienten mit Diabetes, ESC u. DGK 2023).
4. Dyslipidämien (Blutfette/Cholesterin)
Dyslipidämien stellen einen wesentlichen kardiovaskulären Risikofaktor dar. Obwohl diesem Thema seitens der Beschäftigten eine hohe Aufmerksamkeit zukommt, besteht häufig Unsicherheit bei der Einordnung der individuellen Laborwerte. Lebensstilinterventionen wie regelmäßige Bewegung, Gewichtsreduktion und eine mediterran orientierte Ernährung können bei ca. 5–30 % der Betroffenen zu einer ausreichenden Senkung erhöhter Lipide führen und sollten der erste Schritt sein (Blumenthal et al. 2007).
Häufig ist jedoch eine medikamentöse Therapie, beginnend mit einem Statin, erforderlich.
Eine evidenzbasierte Entscheidungsfindung hierzu erfolgt auf Grundlage des SCORE2 (s. u.) und der Leitlinie der Deutschen Gesellschaft für Kardiologie (DGK):
Im ersten Schritt wird der „Heart Score (SCORE2)” der ESC als 10-Jahres-Risiko-Prozentwert in Korrelation zum Altersdurchschnitt ermittelt (s. Online Quellen).
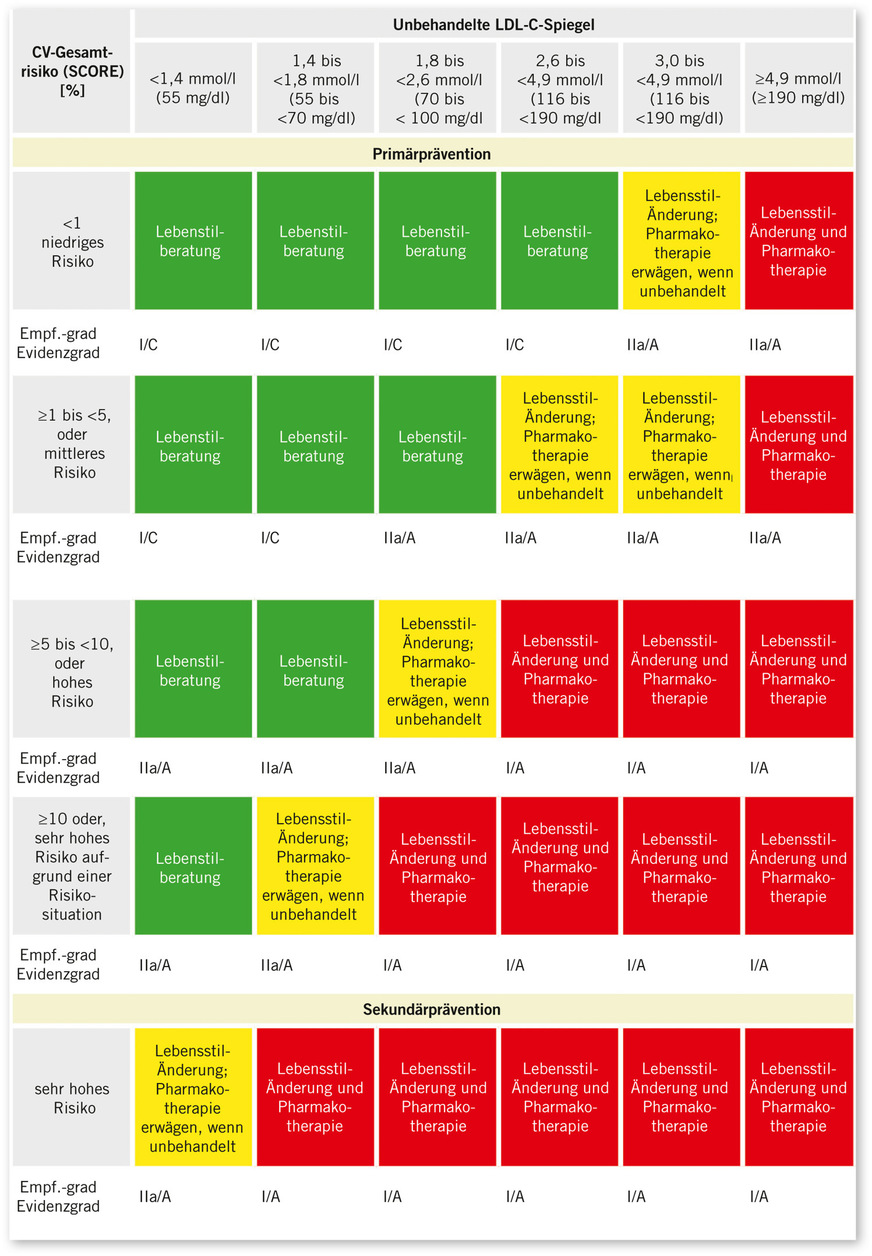
Im zweiten Schritt kann anhand dieses Prozentwerts und des LDL-Cholesterinwerts in den Tabellen der „Pocket-Leitlinie zur Diagnostik und Therapie der Dyslipidämien“ der DGK und der ESC die empfohlene Interventionsstrategie abgeleitet werden (Beispiel siehe ➥ Abb. 3 für unbehandelten LDL-Cholesterinspiegel; ESC u. DGK 2023).
Die ESC-Leitlinie umfasst eine detaillierte kardiovaskuläre Risikostratifizierung und praxisorientierte Empfehlungen zur Behandlung von Dyslipidämien (Mach et al. 2020).
5. Rauchen
Obwohl die Motivation zum Rauchstopp eine anspruchsvolle Aufgabe darstellt, ist sie angesichts der signifikanten Risiken des Tabakkonsums eine präventive Maßnahme von hoher Relevanz. Die AWMF-S3-Leitlinie „Screening, Diagnostik und Behandlung des schädlichen und abhängigen Tabakkonsums“ beschreibt hierfür das international bewährte „5A-Modell“:
- Ask (Erfragen): Routinemäßig jeden Beschäftigten nach seinem Tabakkonsum fragen und dokumentieren.
- Advise (Empfehlen): Eine klare, persönliche Empfehlung zum Rauchstopp geben, bezogen auf individuelle Gesundheitsaspekte.
- Assess (Beurteilen): Die Bereitschaft zum Rauchstopp einschätzen. Bei Bereitschaft (innerhalb von 30 Tagen) zu Schritt 4. Bei Unentschlossenheit das „5R-Modell“ anwenden (s. u.).
- Assist (Unterstützen): Konkrete Hilfestellung anbieten: Rauchstopp-Datum vereinbaren, über Therapieoptionen (Verhaltenstherapie, Medikamente) informieren, an qualifizierte Angebote vermitteln, Informationsmaterial aushändigen und Strategien für Entzug/Risiken besprechen.
- Arrange (Planen): Nachsorgetermine vereinbaren und weitere Unterstützung zusichern.
Für unentschlossene Beschäftigte wird das „5R-Modell“ zur Motivationssteigerung eingesetzt:
- Relevance: Persönliche Bedeutung des Rauchstopps herausarbeiten.
- Risks: Individuelle Gesundheitsrisiken des Rauchens aufzeigen.
- Rewards: Vorteile des Rauchstopps hervorheben.
- Roadblocks: Hindernisse identifizieren und Lösungsansätze besprechen.
- Repetition: Diese Intervention bei jedem Kontakt wiederholen.
Grundsätzlich sollte in jeder Beratung ein Rauchender zum Rauchstopp ermutigt werden, da jede Intervention die Erfolgschancen hierzu erhöht (National Institute for Health and Care Excellence [NICE] 2021).
Im Rahmen eines Check-ups kann zum Abschluss jedem Beschäftigten eine schriftliche Empfehlung ausgehändigt werden, zum Beispiel als „Gesundheitspass“, der persönliche Werte (Blutdruck, BMI, Blutzucker, Cholesterinwerte), Risikofaktoren (z. B. Rauchen) übersichtlich darstellt und die besprochenen Empfehlungen inklusive Impfungen schriftlich zusammenfasst.▪
Interessenkonflikt: Der Autor gibt an, dass kein Interessenkonflikt vorliegt.
Literatur1
Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF): S3-Leitlinie „Screening, Diagnostik und Behandlung des schädlichen und abhängigen Tabakkonsums“. AWMF-Registernummer: 076-006. 2021. https://www.awmf.org/leitlinien/detail/ll/076-006.html
Blumenthal JA, Babyak MA, Hinderliter A, Watkins LL, Craighead L, Lin PH, Appel LJ: Effects of the DASH diet alone and in combination with exercise and weight loss on blood pressure and cardiovascular risk factors: a randomized trial. Arch Int Med 2007; 167: 2413–2420
Carroll MD, Kit BK, Lacher JA, Ostchega Y: Trends in elevated blood pressure among US adults: the National Health and Nutrition Examination Survey, 1999–2010. JAMA 2012; 308: 1259–1267. doi:10.1093/ajh/hpae141 (Open Access).
Deutsche Herzstiftung: Schutz vor Herzinfarkt: Jetzt gegen „Big Five“-Risikofaktoren aktiv werden. 2025. https://herzstiftung.de/service-und-aktuelles/presse/pressemitteilungen… (abgerufen am 05.03.2026).
ESC – European Society of Cardiology, DGK – Deutsche Gesellschaft für Kardiologie – Herz- und Kreislaufforschung e.V.: Diabetes – Leitlinien für das Management von kardiovaskulären Erkrankungen bei Patienten mit Diabetes. https://leitlinien.dgk.org/2024/pocket-leitlinien-diabetes-version-2023/ (abgerufen am 05.03.2026).
Flegal KM, Kit BK, Orpana H, Graubard BI: Association of all-cause mortality with overweight and obesity using standard body mass index categories: a systematic review and meta-analysis. JAMA 2013; 309: 71–82. doi:10.1001/jama.2012.113905 (Open Access).
Hochdruckliga e.V.: Blutdruckpass. https://www.hochdruckliga.de/fileadmin/downloads/patienten/blutdruckpas… (abgerufen am 05.03.2026).
Kannel WB, Wolf PA, McGee DL et al.: Systolic blood pressure, arterial rigidity, and risk of stroke. The Framingham Study. JAMA 1981; 245: 1442–1446. doi:10.1001/jama.1981.03310370017013.
Kassenärztliche Bundesvereinigung (KBV) KdöR: Check-up. https://www.kbv.de/praxis/patientenversorgung/praevention/check-up (abgerufen am 05.03.2026).
Kremer KM, Braisch U, Rothenbacher D, Denkinger M, Dallmeier D, ActiFE Study Group: Systolic blood pressure and mortality in community-dwelling older adults: frailty as an effect modifier. Hypertension 2022; 79: 24–32. doi:10.1161/HYPERTENSIONAHA.121.17530 (Open Access).
Lincoff AM, Brown-Frandsen K, Colhoun HM et al.: Semaglutide and cardiovascular outcomes in obesity without diabetes. N Engl J Med 2023; 389: 2221–2232. doi:10.1056/NEJMoa2307563 (Open Access).
Mach F, Baigent E, Catapano AL et al.: 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J 2020; 41: 111–188. doi:10.1093/eurheartj/ehz455 (Open Access).
Murray CJL: The Global Burden of Disease Study at 30 years. Nat Med 2022; 28: 2019–2026. doi:10.1038/s41591-022-01990-1.
National Institute for Health and Care Excellence (NICE): Tobacco: preventing uptake, promoting quitting and treating dependence. NICE guideline 2021 [NG209]. https://www.nice.org.uk/guidance/ng209 (abgerufen am 05.03.2026).
Pop-Busui R, Boulton AJ, Feldman EL et al.: Diabetic neuropathy: A position statement by the American Diabetes Association. Diabetes Care 2017; 40: 136–154. doi:10.2337/dc16-2042 (Open Access).
Tang KC, Cheng Q, Du L et al.: Effectiveness of a community-based intervention programme for hypertension control in rural China: a cluster-randomised trial. BMJ Open 2015; 5: e008149.
UK Prospective Diabetes Study (UKPDS), UKPDS Group: Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet 1998; 352: 837–853.
Vinik AI, Ziegler D: Diabetic cardiovascular autonomic neuropathy. Circulation 2007; 115: 387–397. doi:10.1161/CIRCULATIONAHA.106.634949 (Open Access).
Visseren FLJ, Mach F, Smulders YM et al.: 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice: Developed by the Task Force for cardiovascular disease prevention in clinical practice with representatives of the European Heart Association (EAS). Eur Heart J 2021; 42: 3227–3337. doi:10.1093/eurheartj/ehab484.
WHO – World Health Organization: SCORE2 – Risk assessment for cardiovascular disease. https://heartscore.escardio.org/Calculate/quickcalculator.aspx?model=mo… (abgerufen am 05.03.2029).
Yang Y, Wang J, Chu X, Ma J: Effectiveness of mobile apps for weight management: a systematic review and meta-analysis of randomized controlled trials. JMIR Mhealth Uhealth 2020; 8: e16734. doi:10.2196/16734.
Yusuf S, Hawken S, Ounpuu S et al. (INTERHEART Study Investigators): Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): case-control study. Lancet, 2004; 364: 937–952.
Online-Quellen
European Society of Cardiology (EAPC): Calculate the 10-year risk of fatal and non-fatal cardiovascular disease events of your patients
https://heartscore.escardio.org/Calculate/quickcalculator.aspx?model=mo…
Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF): S3-Leitlinie „Screening, Diagnostik und Behandlung des schädlichen und abhängigen Tabakkonsums“. AWMF-Registernummer: 076-006. 2021
https://www.awmf.org/leitlinien/detail/ll/076-006.html
Deutsche Herzstiftung: Schutz vor Herzinfarkt: Jetzt gegen „Big Five“-Risikofaktoren aktiv werden. 2025
https://herzstiftung.de/service-und-aktuelles/presse/pressemitteilungen…
Hochdruckliga e. V.: Blutdruckpass
https://www.hochdruckliga.de/fileadmin/downloads/patienten/blutdruckpas…
WHO – World Health Organization: SCORE2 – Risk assessment for cardiovascular disease
https://heartscore.escardio.org/Calculate/quickcalculator.aspx?model=mo…
© Deutsche Gesellschaft für Kardiologie