Einleitung
Die aktuelle COVID-19-Pandemiesituation geht erneut mit einem sprunghaften Anstieg der Fallzahlen in Deutschland einher. Größere Ausbrüche oder der Ausfall von Schlüsselpositionen können im Rahmen von angeordneten Schutzmaßnahmen nach dem Infektionsschutzgesetz (Quarantäne) zum Ausfall von zahlreichen Beschäftigten führen. Die sich daraus ergebenden Folgen für einzelne Betriebe, wie zum Beispiel herabgesetzte Produktionsleistung oder sogar komplette Betriebsschließungen, können zu massiven sozialen und wirtschaftlichen Folgeschäden führen.
Häufung asymptomatischer und milder Verläufe
Aktuell infizieren sich vermehrt junge Menschen mit SARS-CoV-2, die gehäuft keine oder nur milde Symptome zeigen (Rivett 2020; Oran 2020). Zudem können den charakteristischen COVID-19-Symptomen (Fieber, Husten) häufig einige Tage mit milderen Symptomen vorausgehen (Bohmer 2020). Die Übertragung durch bereits symptomatische Personen scheint von besonderer Relevanz zu sein (He 2020). Gleichzeitig nehmen jahreszeittypisch akute respiratorische Erkrankungen (Rhinoviren etc.) zu. Während Beschäftigte vor der COVID-19-Pandemie bei leichten Erkältungssymptomen häufig am Arbeitsplatz erschienen, führt die aktuelle Pandemielage bei Unternehmen und Beschäftigten zu Verunsicherung. Hinzu kommt, dass bei der hohen Inzidenzrate die Wahrscheinlichkeit steigt, direkt oder indirekt Kontakt zu einer Sars-CoV-2-positiven Person zu haben. Die Gesundheitsämter unterscheiden K-I- und K-II-Kontakte (und den Sonderfall K-III-Kontakte). K-I-Kontakte werden aktuell durch das Gesundheitsamt in häusliche Quarantäne geschickt, K-II-Kontakte hingegen meistens nicht.
Schlüsselpositionen nach Möglichkeit besetzt halten
„Schlüsselpositionen“ sind grundlegende Tätigkeiten, um beispielsweise den Ablauf von Prozessen oder die Aufrechterhaltung von Sicherheit und Gesundheit in der Gesellschaft zu gewährleisten. Hier sei beispielsweise die Werksfeuerwehr oder kritische Produktion genannt. Gerade für Beschäftigte in Schlüsselpositionen, deren Präsenz am Arbeitsplatz zur Aufrechterhaltung von Produktion und Sicherheit notwendig ist, müssen auf wissenschaftlicher Basis Konzepte zur Entscheidungsfindung entwickelt werden.
Diagnostische Möglichkeiten zur Identifizierung von SARS-CoV-2
Verschiedene diagnostische Möglichkeiten stehen zur Identifizierung von Personen, die sich mit SARS-CoV-2 infiziert haben, zur Verfügung. Die etablierten Testverfahren nutzen virale RNA-Amplifikation mittels Real-time PCR (RT-PCR). Die Ergebnisse stehen üblicherweise innerhalb von mehreren Stunden oder Tagen zur Verfügung. Im Rahmen der steigenden Infektionszahlen ist mit einer Verknappung dieses Verfahrens zu rechnen. Hier erfolgte am 06.11.2020 eine Empfehlung zur Anpassung der Testkriterien für die SARS-CoV-2-Diagnostik für die Herbst- und Wintersaison 2020/2021 durch das Robert Koch-Institut (RKI).
Um eine ungehinderte Ausbreitung des Virus zu unterbinden und um Infektionsketten frühzeitig zu unterbrechen, sind schnelle Testergebnisse von Interesse. Point-of-care-Antigenschnelltests zur Identifizierung einer akuten SARS-CoV-2-Infektion liefern Testergebnisse innerhalb von Minuten. Antigentests weisen direkt virale Partikel aus klinischen Proben, meist nasopharnygealen Abstrichen, nach. Zahlreiche Antigentests wurden erprobt. Bedenken bestehen bezüglich falsch-negativer Ergebnisse vor allem bei niedriger Virenlast mit der Gefahr, dass sich Menschen mit negativem Testergebnis in „falscher Sicherheit wiegen“ (Scohy 2020; Mak 2020; Dinnes 2020).
Arbeitsmedizinische Testkonzepte
Vorgestellt werden medizinische Testkonzepte der werksärztlichen Abteilung der Currenta GmbH und Co. OHG, die an drei Standorten insgesamt ca. 50.000 Beschäftigte der chemischen und pharmazeutischen Industrie in arbeitsmedizinischen Fragen betreut.
Bereits zu Beginn der Pandemie wurden an allen Standorten betriebliche Schutzkonzepte etabliert. Die Arbeit soll, soweit möglich, von zu Hause aus geleistet werden (Homeoffice). Beschäftigte, deren Präsenz zwingend erforderlich ist, wurden angewiesen, aufgestellte Verhaltensregeln zu achten. Dies umfasst allgemeine Hygienemaßnahmen, Temperaturmonitoring, Raumlüftungskonzepte, das Einhalten von Mindestabständen und das Tragen von Mundnasebedeckungen sowie gegebenenfalls FFP2-Masken entsprechend der Tätigkeit und der Räumlichkeit. Beschäftigte mit deutlichen Krankheitssymptomen wurden angewiesen, zu Hause zu bleiben und ihren Arbeitsplatz nicht zu betreten.
Kollektiv und Methode
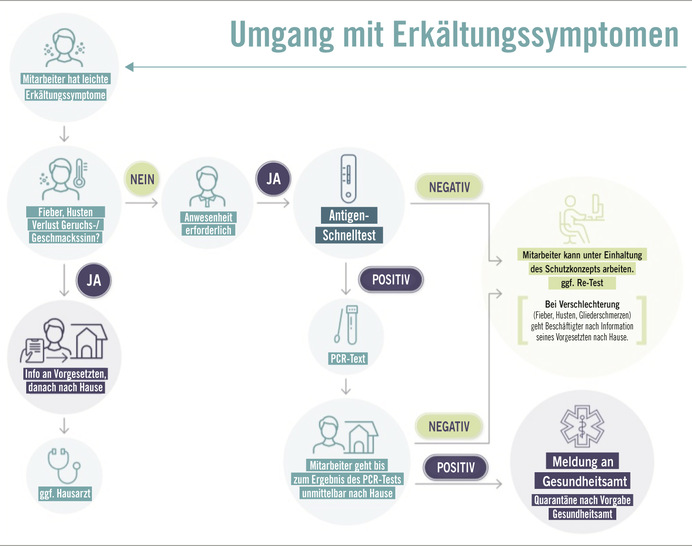
Werksärztlich wurde im Verlauf ein zweigleisiges Konzept zur Testung bei Verdacht auf eine mögliche Infektion mit SARS-CoV-2 erarbeitet. Getestet wurden Personen mit milden Erkältungssymptomen und asymptomatische Beschäftigte mit potenziellem Risikokontakt, die nicht in den Zuständigkeitsbereich der Gesundheitsämter fielen. Das Alter lag zwischen 18 und 65 Jahren, vornehmlich handelte es sich um Männer. Personen mit schweren Erkältungssymptomen sowie Personen mit charakteristischen COVID-19-Symptomen (z. B. Störung des Geruchs- oder Geschmackssinns, hohes Fieber) wurden gebeten sich an die außerbetriebliche Regelversorgung zu wenden. K-I-Fälle wurden nicht getestet, da sich diese in behördlicher Quarantäne befinden.
Einsatz von RT-PCR zur Umfelddiagnostik
Die PCR-Testung kam, als Goldstandard im Sinne des RKI, sowohl bei asymptomatischen und symptomatischen Beschäftigten zum Einsatz, sofern
- ein Kontakt zu einem K–I- oder K-II-Fall bestand. Dies betrifft Kontakte im beruflichen und privaten Umfeld;
- es sich um einen K-II-Fall handelte und nach Rücksprache mit dem öffentlichen Gesundheitsdienst und den Betrieben eine Testung sinnvoll erschien, um die Sicherheit in sensiblen Bereichen zu erhöhen,
- die Beschäftigten aus einem Risikogebiet entsprechend der Angaben des RKI zurückkehrten.
Die Abnahme der Proben erfolgte durch Ärztinnen und Ärzte der werksärztlichen Abteilung. Die Gewinnung von Probenmaterial wurde mit Blick auf die Inkubationszeit der Erkrankung frühestens 5 Tage nach Risikokontakt empfohlen (Kucirka 2020; Yang 2020). Angestrebt wurde stets die Gewinnung von Probenmaterial aus dem Nasopharynx (WHO 2020). War dies in Einzelfällen nicht möglich, erfolgte ein Oropharynx-Abstrich, da dieser bei leicht geringerer Sensitivität meist besser toleriert wird (Wang 2020). Die Beschäftigten wurden gebeten, sich bis zum Erhalt des Ergebnisses (meist 24 h) in Selbstquarantäne zu begeben. War das Testergebnis positiv, wurde das weitere Vorgehen durch das Gesundheitsamt vorgegeben. Die Beschäftigten wurden zusätzlich von der werksärztlichen Abteilung kontaktiert und über Verhaltensregeln informiert. Bei negativem Testergebnis konnten die Beschäftigten, unter Beachtung des betrieblichen Schutzkonzepts, meist an ihre Arbeitsplätze zurückkehren.
Einsatz von Point-of-care-Antigenschnelltests
Angewendet wurde der Antigenschnelltest Abbott Panbio™ COVID-19 Ag Rapid Test. Die Sensitivität des eingesetzten Testverfahrens wird vom Hersteller mit 93,3 % und die Spezifität mit 99,4 % angegeben.
Der positive prädiktive Wert des genutzten Testverfahrens liegt bei einer zufällig gewählten Testgruppe bei der oben genannten Sensitivität und Spezifität bei etwa 48%. Hierzu wurde eine Prävalenz von 0,6% der Gesamtbevölkerung angenommen (500 000 Erkrankte auf 83 Mio.). Nimmt man an, dass durch die Auswahl des Kollektivs die Prävalenz von 0,6 % um den Faktor 10 auf 6 % steigt, so läge der positive prädikative Wert bei etwa 90 %. Dementsprechend wurden Beschäftigte mittels Antigenschnelltest getestet, die eine leichte und mäßige Symptomatik aufwiesen, die potenziell mit einer SARS-CoV-2-Infektion vereinbar wäre (höhere Vortestwahrscheinlichkeit). Notwendige Voraussetzung war, dass die Beschäftigten eine Schlüsselposition besetzen. Risikokontakte durften bei diesen Beschäftigten nicht bekannt sein, da in diesem Fall die Testung mittels PCR als das Verfahren der Wahl angesehen wurde. Das übliche Vorgehen der Antigen Schnelltestung kann der ➥ Abb. 1 entnommen werden. Bei positivem Testergebnis (➥ Abb. 2) erfolgte unmittelbar im Anschluss die Durchführung einer PCR-Diagnostik zur Validierung und Selbstquarantäne. Bei negativem Testergebnis wurde die Situation individuell evaluiert und unter Umständen ein beruflicher Einsatz noch am selben Tag ermöglicht. Eine Validierung durch PCR-Diagnostik erfolgte zum Schutz von Ressourcen und bei eher geringem klinischem Verdacht in diesem Fall meist nicht.
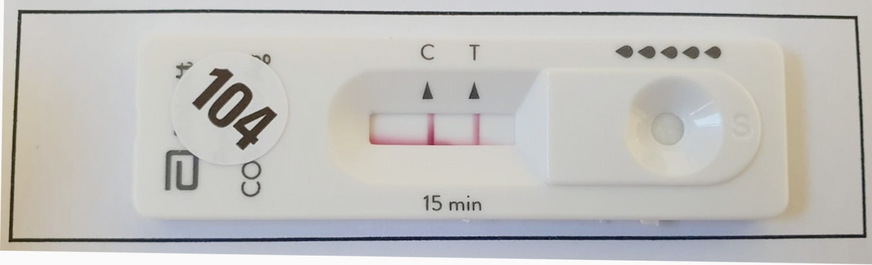
Foto: Currenta
Einsatz einer doppelten Teststrategie in einem Sonderfall
In einem Fall fiel ein Beschäftigter in sensibler Position (Netzleitwarte) durch COVID-19-typische Symptomatik am Arbeitsplatz auf. Er wurde gebeten, umgehend den Arbeitsplatz zu verlassen. Das externe Testergebnis (PCR) fiel positiv auf SARS-CoV-2 aus. Der Mitarbeiter hatte noch bis zum Vortag mit insgesamt fünf weiteren Beschäftigten in einem geschlossenen Raum zusammengearbeitet. Es erfolgte eine Umfelddiagnostik mittels PCR entsprechend des oben genannten Prozederes. Da auf die Arbeitskraft eines betroffenen Beschäftigten nicht verzichtet werden konnte, wurden in diesem Fall am selben Tag sowohl ein Antigenschnelltest als auch eine PCR-Diagnostik durchgeführt.
Ergebnisse
Der Einsatz der PCR-Diagnostik startete an allen drei Standorten mit Verschärfung der Pandemielage in Deutschland. Der erste PCR-Abstrich wurde am Standort Leverkusen am 09.04.2020 durchgeführt. Eine strukturierte Dokumentation positiver Testergebnisse, um diese statistisch auswertbar zu machen, erfolgte am Standort Leverkusen ab dem 13.08.2020, am Standort Dormagen ab dem 28.07.2020 und am Standort Uerdingen ab dem 27.04.2020.
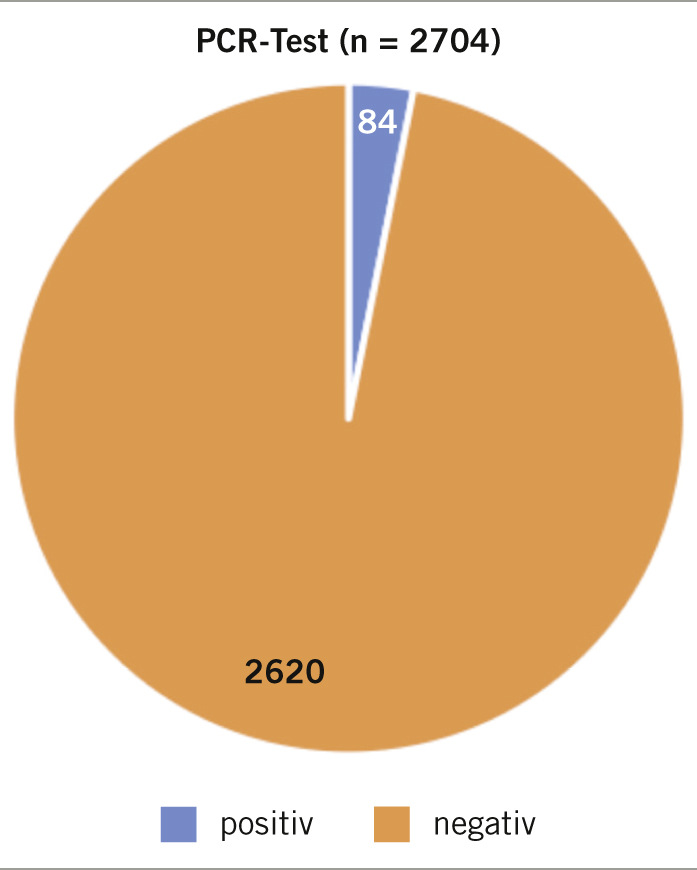
Insgesamt wurden am Standort Leverkusen seit dem 13.08.2020 1202 Untersuchungen mittels PCR-Diagnostik durchgeführt. Hiervon waren 41 positiv. Dies entspricht 3,41% der durchgeführten Tests. Am Standort Dormagen wurden 839 PCR-Untersuchungen vorgenommen, wovon 30 positiv ausfielen (3,58%). Am Standort Uerdingen gab es 663 PCR-Untersuchungen, wovon 13 positiv ausfielen (1,96%). Insgesamt wurden somit im Untersuchungszeitraum 2704 PCR-Untersuchungen durchgeführt. Über alle Standorte fiel in 84 Fällen das Ergebnis positiv auf SARS-CoV-2 aus. Dies entspricht 3,11% der durchgeführten Tests (➥ Abb. 3). Deutschlandweit ist aktuell, basierend auf den Angaben des Robert Koch-Instituts, ein Anstieg des Anteils positiver Tests an den durchgeführten Tests zu verzeichnen. Während in KW 41 noch 2,49% der SARS-CoV-2-Labortests positiv waren, waren es in KW 46 bereits 9%. Dies ist mit der Anpassung der Teststrategie am 06.11.2020 durch das RKI in Einklang zu bringen.
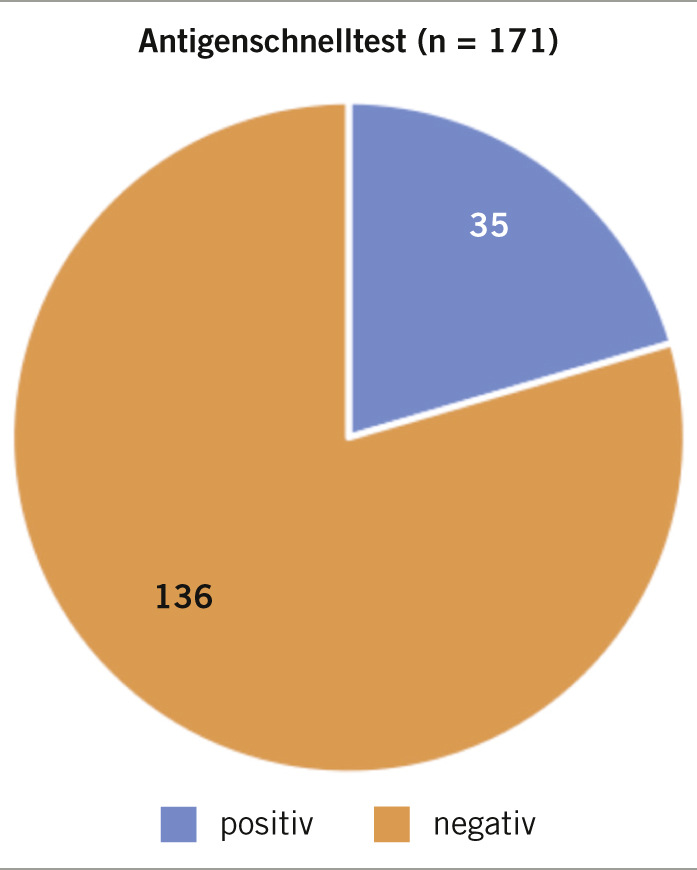
Die Point-of-care-Antigenschnelltestung stand seit Mitte Oktober 2020 zur Verfügung und wurde über alle drei Standorte insgesamt 171 Mal durchgeführt. Es wurden 35 positive Testergebnisse dokumentiert. Dies entspricht einem Anteil von 20,47% (➥ Abb. 4). Alle positive Testergebnisse konnten mittels PCR verifiziert werden. Betroffene waren, bis auf die oben genannte Ausnahme, stets Beschäftigte mit Erkältungssymptomen, mit denen sie üblicherweise aufgrund eines geringen subjektiven Krankheitsgefühls am Arbeitsplatz erschienen wären. Jeder fünfte getestete Beschäftigte mit leichten bis mäßigen SARS-CoV-2-typischen Symptomen ohne bekannten Risikokontakt war also nachweislich durch das Virus infiziert und wurde durch den Antigenschnelltest identifiziert.
Im Falle der einmalig angewandten doppelten Teststrategie fiel das Ergebnis im Antigenschnelltest negativ aus. Der betroffene Mitarbeiter war zum Zeitpunkt der Testdurchführung asymptomatisch. Die zeitgleich durchgeführte PCR-Diagnostik fiel schließlich positiv auf SARS-CoV-2 aus. Es handelte sich somit um ein falsch negatives Ergebnis im Antigenschnelltest. Der Ct-Wert dieses Mitarbeiters war hoch (Ct=35,6). Der Ct-Wert gibt einen Hinweis auf die Viruslast. Er zeigt an, wie viele Zyklen die PCR laufen muss, bis Virus-Erbgut nachgewiesen wird. Je geringer die Viruskonzentration in einer Probe ist, desto mehr Zyklen sind notwendig mit konsekutiver Erhöhung des Ct-Werts.
Ein positives Ergebnis im Antigenschnelltest und ein negatives Ergebnis in der PCR-Diagnostik wurde nicht dokumentiert.
Diskussion
Der Antigenschnelltest kann eine Entscheidungshilfe bei symptomatischen Beschäftigten, die zwingend am Arbeitsplatz erforderlich sind, sein. Mit einem negativen Testergebnis im Antigenschnelltest sinkt die Wahrscheinlichkeit einer akuten Infektion mit SARS-CoV-2.
Die Möglichkeit falsch-negativer Ergebnisse ist bei der Beurteilung des Testergebnisses zu bedenken und war bereits mehrfach Anlass zur Diskussion (Scohy 2020; Mak 2020; Dinnes 2020). Die Sensitivität der Antigenschnelltests ist der PCR-Methode unterlegen, scheint jedoch bei hoher viraler Last anzusteigen (Lambert-Niclot 2020; Porte 2020). Eine hohe Virenlast ist bei symptomatischen Patienten wahrscheinlicher (He 2020). Eine hohe Virenlast wiederum ist wahrscheinlich mit einer hohen Infektiosität assoziiert (He 2020). Es kann somit unterstellt werden, dass ein negatives Testergebnis im Antigenschnelltest bei symptomatischen Beschäftigten eine hohe Infektiosität unwahrscheinlich macht, selbst wenn es sich um ein falsch-negatives Ergebnis handeln sollte.
In einem Fall wurde ein falsch-negatives Ergebnis im Antigenschnelltest dokumentiert. Der betroffene Mitarbeiter entsprach nicht den üblichen Testkriterien, da er zum Testzeitpunkt symptomlos war. Verdeutlicht wird damit, dass die Vortestwahrscheinlichkeit beim Einsatz des Antigenschnelltests von Relevanz ist. Der Ct-Wert war >35, was ein Anhalt für keine oder nur geringe Infektiosität ist (Bullard 2020). Eine Ausbreitung der Infektion, ausgehend von diesem Mitarbeiter, wurde nicht dokumentiert, obwohl er, unter Achtung des Schutzkonzepts, bis zum Erhalt des PCR-Ergebnisses in einem geschlossenen Raum (Leitwarte) mit anderen Beschäftigten weiterarbeitete.
Wir schlussfolgern, dass bei falsch-negativem Ergebnis im Antigenschnelltest die Viruslast wahrscheinlich eher gering ist und somit das Risiko, weitere Beschäftigte zu infizieren, niedriger ist als bei einem symptomatischen Personen mit hoher Viruslast. Unter Umsetzung der betrieblichen Schutzkonzepte sollte das Risiko einer Infizierung weiterer Betriebsangehöriger gering sein. Ein negatives Testergebnis im Antigenschnelltest kann deshalb bei Beschäftigten in Schlüsselpositionen mit leichten Erkältungssymptomen und fehlenden Risikokontakten das Erscheinen am Arbeitsplatz noch am selben Tag rechtfertigen.
Zu beachten ist die Art und Weise der ausgeübten Tätigkeit. Werden Arbeiten ausgeführt, die beispielsweise die Wahrung des Mindestabstands nicht oder nur unzureichend zulassen, oder findet ein Umgang mit vulnerablen Personen statt, kann ein negatives Testergebnis im Antigenschnelltest unter Umständen nicht ausreichen, um andere Menschen ausreichend zu schützen. Die Beratung diesbezüglich sollte durch Arbeitsmedizinerinnen und -mediziner erfolgen, denen der Arbeitsplatz bekannt ist.
Bei einem begründeten klinischen Verdacht auf COVID-19 oder großer Tragweite einer Fehltestung erscheint die alleinige Durchführung eines Antigenschnelltests unzulässig. Eine Bestätigung mittels PCR-Diagnostik sollte angestrebt und gegebenenfalls wiederholt werden. Bei symptomatischen Personen fällt die PCR-Diagnostik in der Regel bereits 1–2 Tage vor Symptombeginn positiv aus (Sethuraman 2020) und damit früher als der Antigenschnelltest.
Fazit
Schutzkonzepte am Arbeitsplatz, die sowohl die Testung auf SARS-CoV-2 mittels PCR als auch Point-of-care-Antigenschnelltests in sinnvoller Kombination beziehungsweise Ergänzung umfassen, können einen wertvollen Beitrag zur Unterbrechung von Infektionsketten in Betrieben leisten.
Es erscheint sinnvoll, Antigenschnelltests gezielt bei Beschäftigten in Schlüsselpositionen mit bereits bestehenden Verdachtssymptomen einzusetzen.
Der Antigenschnelltest kann hier Entscheidungshilfe sein, inwieweit diese Beschäftigten eine Gefährdung für andere darstellen. Durch den gezielten Einsatz von Antigenschnelltests können potenzielle Superspreader möglicherweise frühzeitig erkannt und isoliert werden.
Beschäftigte sollten vor Durchführung eines Antigenschnelltests darüber aufgeklärt werden, dass sowohl ein negatives als auch ein positives Testergebnis im Antigenschnelltest keinen sicheren Beweis beziehungsweise Ausschluss einer akuten Infektion bedeuten. Im Falle eines positiven Testergebnisses erscheint die Durchführung einer PCR-Diagnostik obligat. Sollte bei negativem Testergebnis im Antigenschnelltest weiterhin klinisch Anhalt für eine Infektion mit SARS-CoV-2 bestehen, sollte auch hier eine PCR-Diagnostik erfolgen.
Entsprechend der Vorgaben des RKI sollte bei entsprechenden Risikokontakten weiterhin die PCR-Diagnostik als Mittel der Wahl eingesetzt werden. Es erscheint zielführend, die getesteten Beschäftigten bis zum Erhalt des Ergebnisses vom Kollegenteam zu isolieren. Bei Personen, bei denen ein schwerer Verlauf im Falle einer Infektion mit SARS-CoV-2 zu erwarten ist (Risikogruppen) sollte bei klinischem Verdacht auf COVID-19 bereits zu Beginn (zusätzlich) eine PCR-Diagnostik angestrebt werden, auch ohne bekannten Risikokontakt.
Bei der Durchführung der PCR-Diagnostik sollte die Inkubationszeit beachtet werden, um einen Zeitpunkt der Testdurchführung mit möglichst großer Aussagekraft zu wählen. Ein Zeitintervall von mindestens fünf Tagen zwischen Risikokontakt und Testdurchführung erscheint empfehlenswert. Hierfür bedarf es häufig intensiver Beratung der Betriebe, um zu erläutern, weshalb gegebenenfalls eine frühere Durchführung der Tests nur wenig aussagekräftig wäre.
Die angewandte Kombination von Testverfahren kann zur Verlangsamung der Ausbreitung von SARS-CoV-2 in der Gesellschaft, zum Schutz vulnerabler Gruppen und der Aufrechterhaltung der Funktionalität des Wirtschaftsstandorts Deutschland beitragen. Der Arbeitsmedizin kommt hierbei besondere Bedeutung zu.
Die Ausweitung des genannten Schutzkonzepts erscheint auch für andere Bereiche, wie beispielsweise Krankenhäuser und Kindergärten, möglich falls Personalengpässe die Bewältigung der aktuellen Pandemielage gefährden sollten.
Interessenkonflikt: Alle Autorinnen und Autoren sind bei der Currenta GmbH & Co. OHG. Interessenkonflikte liegen keine vor.
Info
Aussagekraft medizinischer Testverfahren ist abhängig von der Prävalenz einer Erkrankung
Wichtige Parameter für die Beurteilung der Leistungsfähigkeit medizinischer Testverfahren sind die Sensitivität und die Spezifität. Die Sensitivität gibt an, mit welchem Prozentsatz der jeweilige Test aus dem Kollektiv der Erkrankten die Erkrankung tatsächlich erkennt. Die Spezifität gibt an, mit welchem Prozentsatz Gesunde mit dem jeweiligen Testverfahren tatsächlich als gesund erkannt werden. Neben der Angabe von Sensitivität und Spezifität ist die Verteilung von Kranken und Gesunden im untersuchten Kollektiv von Interesse. Medizinische Untersuchungen werden meist innerhalb eines gemischten Kollektivs, bestehend aus Gesunden und Kranken, durchgeführt. Neben der Sensitivität und Spezifität beeinflussen die Prävalenz (Häufigkeit der Erkrankung) und damit einhergehend die Vortestwahrscheinlichkeit (Wahrscheinlichkeit der Erkrankung vor einer Untersuchung) die Leistungsfähigkeit des Testverfahrens. Hiervon sind wiederum zwei weitere Größen abhängig: Der positive prädiktive Wert gibt die Wahrscheinlichkeit an, mit der Personen, bei denen ein medizinischer Test positiv ausgefallen ist, auch tatsächlich erkrankt sind. Der negative prädiktive Wert gibt die Wahrscheinlichkeit an, mit der Personen, bei denen ein Test negativ ausgefallen ist, auch tatsächlich gesund sind. Je höher die Prävalenz einer Erkrankung beziehungsweise die Vortestwahrscheinlichkeit, umso höher ist der positive prädiktive Wert und damit das diagnostische Potenzial eines Testverfahrens, sofern man Erkrankte sucht. Tritt also eine Erkrankung mit steigender Prävalenz in einem Kollektiv auf, steigt auch die Wahrscheinlichkeit richtig-positiver Testergebnisse. Andersherum sind falsch-positive Ergebnisse wahrscheinlicher, wenn die Prävalenz einer Infektion sehr niedrig ist. Im Falle von COVID-19 kann angenommen werden, dass die Prävalenz in einem Kollektiv, im Vergleich zur Gesamtbevölkerung, steigt, wenn ausschließlich Personen mit Erkältungssymptomen untersucht werden (= Testkriterien). Das diagnostische Potenzial mit einem Testverfahren tatsächlich Erkrankte zu finden, sollte also unter Anwendung dieser Testkriterien steigen. Ändert man das Kollektiv entsprechend dieser Testkriterien, so sollte gleichzeitig der negative prädikative Wert sinken. Mit steigender Prävalenz der Erkrankung ist also mit einer Zunahme an falsch-negativen Testergebnissen zu rechnen.
Literatur
Bohmer MM, Buchholz U, Corman VM, Hoch M, Katz K, Marosevic DV et al.: Investigation of a COVID-19 outbreak in Germany resulting from a single travel-associated primary case: a case series. Lancet Infect Dis 2020; 20: 920–928.|
Bullard J, Dust K, Funk D, Strong J E, Alexander D, Garnett L, Boodman C, Bello A, Hedley A, Schiffman Z, Doan K, Bastien N, Li Y, Van Caeseele P G, Poliquin G: Predicting infectious SARS-CoV-2 from diagnostic samples. Clin Infect Dis 2020; ciaa638. Published online: 10.1093/cid/ciaa638.
Dinnes J, Deeks J J, Adriano A, Berhane S, Daveport C, Dittrich S, Emperador D, Takwoingi Y, Cunningham J, Beese S, Dretzke J, Ferrante di Ruffano L, Harris I M, Price M J, Taylor-Philips S, Hooft L, Leeflang M M, Spijker R, Van den Bruel A: Rapid, point-of-care antigen and molecular-based tests for diagnosis of SARS-CoV-2 infection. Cochrane Database Syst Rev 2020; 8: CD013705.
Guenther T, Czech-Sioli M, Indenbirken D, Robitailles A, Tenhaken P, Exner M, Ottinger M, Fischer N, Grundhoff A, Brinkmann M: Investigation of a superspreading event preceding the largest meat processing plant-related SARS-Coronavirus 2 outbreak in Germany. 2020 Available from: https://papers.ssrn.com/sol3/papers.cfm?abstract_id=3654517
Hamner L, Dubbel P, Capron I, Ross A, Jordan A, Lee J, Lynn J, Ball A, Narwal S, Russell S, Patrick D, Leibrand H: High SARS-CoV-2 attack rate following exposure at a choir practice – Skagit County, Washington, March 2020. MMWR Morbidity and Mortality Weekly Report 2020; 69: 606–610.
He X, Lau EHY, Wu P, Deng X, Wang J, Hao X et al.: Temporal dynamics in viral shedding and transmissibility of COVID-19. Nature Med 2020; 26: 672–675.
Kucirka LM, Lauer SA, Laeyendecker O, Boon D, Lessler J: Variation in false-negative rate of reverse transcriptase polymerase chain reaction–based SARS-CoV-2 tests by time since exposure. Ann Intern Med 2020; 173: 262–267.
Lambert-Niclot S, Cuffel A, Le Pape S, Vauloup-Fellous C, Morand-Joubert L, Roque-Afonso A-M, Le Goff J, Delaugerre C: evaluation of a rapid diagnostic assay for detection of SARS-CoV-2 antigen in nasopharyngeal swabs. J Clin Microbiol 2020; 58: e00977-20.
Mak GC, Cheng PK, Lau SS, Wong KK, Lau SL, Lam ET, Chan RC, Tsang DN: Evaluation of rapid antigen test for detection of SARS-CoV-2 virus. J Clin Virol 2020; 129: 104500.
Oran DP, Topol EJ: Prevalence of asymptomatic SARS-CoV-2 infection: a narrative review. Ann Intern Med 2020; 173: 362–367.
Porte L, Legarraga P, Vollrath V, Aguilera X, Munita J M, Araos R, Pizarro G, Vial P, Iruretagoyena M, Dittrich S, Weitzel T: Evaluation of a novel antigen-based rapid detection test for the diagnosis of SARS-CoV-2 in respiratory samples. Int J Infect Dis 2020; 99: 328–333,
Rivett L, Sridhar S, Sparkes D, Routledge M, Jones NK et al.: Screening of healthcare workers for SARS-CoV-2 highlights the role of asymptomatic carriage in COVID-19 transmission. Elife 2020; 9: e58728.
Robert Koch-Institut: Kontaktpersonennachverfolgung bei SARS-CoV-2-Infektionen. https://edoc.rki.de/bitstream/handle/176904/6585.3/20_0439_KoNa_Allgemein.pdf?sequence=6&isAllowed=y (Zugriff 09.11.2020)
Robert Koch-Institut: COVID-19 in Deutschland. https://www.rki.de/DE/Content/InfAZ/N/Neuartiges_Coronavirus/Teststrategie/Testkiterien_Herbst_Winter.html (Zugriff 09.11.2020)
Scohy A, Anantharajah A, Bodéus M, Kabamba-Mukadi B, Verroken A, Rodriguez-Villalobos H: Low performance of rapid antigen detection test as frontline testing for COVID-19 diagnosis. J Clin Virol 2020; 129: 104455.
Sethurama N, Jeremiah SS, Ryo A: Interpreting diagnostic tests for SARS-CoV-2. JAMA 2020; 323: 2249–2251.
Streek H, Schulte B, Kümmerer B, Richter E, Höller T, Fuhrmann C et al.: Infection fatality rate of SARS-CoV-2 infection in a German community with a super-spreading event. MedRxiv preprint. 2020 (https://doi.org/10.1101/2020.05.04.20090076)
Yang L, Dai J, Zhao J, Wang Y, Deng P, Wang J: Estimation of incubation period and serial interval of COVID-19: analysis of 178 cases and 131 transmission chains in Hubei province, China. Epidemiol Infect 2020;148: e117.
Wang W, Xu Y, Gao R, Lu R, Han K, Wu G, Tan W: Detection of SARS-CoV-2 in different types of clinical specimens. JAMA 2020; 323: 1843–1844.
WHO: Laboratory testing for 2019 novel coronavirus (2019-nCoV) in suspected human cases – Interim Guidance. 2020.
Autorenteam
An der Erstellung des Beitrags beteiligt waren Dr. Harald Bischof, Prof. Dr. Gabriele Leng, Dr. Anita Hawighorst, Dr. Christoph Schiffer, alle Currenta GmbH & Co. OHG, Leverkusen.
Kontakt