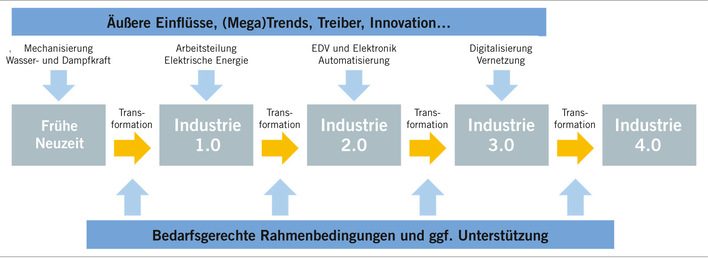
Vor allem die im Satzungstext verbürgte Selbstverpflichtung, „an der bestmöglichen arbeitsmedizinischen und umweltmedizinischen Betreuung der Bevölkerung“ mitzuwirken, beinhaltet das für eine wissenschaftlich-medizinische Fachgesellschaft relevante Thema, nach qualitäts- und evidenzbasierten Präventionspfaden und Versorgungsstrukturen in der Arbeitsmedizin und der Umweltmedizin zu fragen. Außerdem müssen bestehende und neue Konzepte immer wieder kritisch hinterfragt werden. Vor diesem Hintergrund sind auch jene Stellungnahmen der DGAUM zu verstehen, die in den vergangenen Jahren entstanden sind. Hier sei unter anderem an folgende Positionierungen der Fachgesellschaft erinnert, die alle online abrufbar sind (siehe „Weitere Infos“):
- Arbeitsmedizin 4.0: Thesen der Arbeitsmedizin zum Stand und zum Entwicklungsbedarf der betrieblichen Prävention und Gesundheitsförderung in Deutschland (10/2015)
- Arbeiten 4.0: Herausforderung für die arbeitsmedizinische Versorgung der Zukunft (06/2017)
- Der demografische Wandel in unserer Gesellschaft und die zukünftige arbeitsmedizinische Versorgung (06/2017)
- Betriebliches Gesundheitsmanagement und betriebliche Gesundheitsförderung: Wichtige Aufgabenfelder der Arbeitsmedizin (08/2018)
- 11 Thesen zur Gefährdungsbeurteilung. DGAUM und VDSI zu Grundlagen der Prävention und Gesundheitsförderung am Arbeitsplatz (09/2018)
- Das Präventionsgesetz in der Praxis: Gesundheitsuntersuchungen durch Betriebsärzte (06/2019)
Wenn, wie es in These 1 der Stellungnahmen zur „Arbeitsmedizin 4.0“ heißt, die Prävention zu einer tragenden Säule im Gesundheitssystem werden muss, dann ist neben der Diskussion um die gesamtgesellschaftliche Weiterentwicklung von medizinischen Präventions- und Versorgungsstrukturen auch ein Nachdenken über die Identität und das Selbstverständnis der hier arbeitenden Akteure gefordert, also der Fachärztinnen und -ärzte für Arbeitsmedizin sowie der Ärztinnen und Ärzte mit der Zusatzbezeichnung Betriebsmedizin. Um es etwas abgewandelt mit den Worten des großen deutschen Philosophen Theodor W. Adorno zu sagen: Es kann kein richtiges Leben im falschen Bewusstsein geben.
Für die DGAUM war es insbesondere im letzten Jahrzehnt eine wichtige Aufgabe, an diesem Prozess der Bewusstseinsbildung in der arbeits- und umweltmedizinischen Community aktiv teilzuhaben und diese mit Ideen und Konzepten zu befördern. Man braucht nur an die Veranstaltungen der Fachgesellschaft in den Jahren 2013/2014 zu denken, mit der die Umsetzung der novellierten „Verordnung zur arbeitsmedizinischen Vorsorge (ArbMedVV)“ begleitet wurde. Schon damals führte der Paradigmenwechsel weg von einer teilweise sehr durch Untersuchungen dominierten Vorsorge hin zu einem unter der ärztlichen Schweigepflicht stehenden Setting zwischen Betriebsärztin/Betriebsarzt und Klientinnen/Klienten, in dem genügend Raum bleiben soll für die Beratung nicht nur zu arbeitsplatzgebundenen, sondern auch zu individualmedizinischen Themen, zu einer intensiven Diskussion über das arbeitsmedizinische Selbstverständnis.
Zugespitzt wurde diese Diskussion dann in jener Phase, als in Politik und Gesellschaft ab 2013 um das „Gesetz zur Stärkung der Gesundheitsförderung und der Prävention“ gerungen wurde. Die DGAUM hatte sich damals sehr deutlich positioniert und in vielen ihrer Stellungnahmen sowie politischen Kontakten zu Mandatsträgern in Bund und Land sowie Multiplikatoren der öffentlichen und veröffentlichten Meinung darauf hingewiesen, welche Bedeutung dem mit weit über 40 Millionen Erwerbstätigen größten Präventionssetting in unserer Gesellschaft, der Arbeitswelt, und der Tätigkeit der vielen Betriebsärztinnen und -ärzten zukommen. Als das Präventionsgesetz im Sommer 2015 parlamentarisch verabschiedet wurde, durften wir mit Genugtuung und etwas Stolz wahrnehmen, dass mit den §§ 20b (Verhaltensprävention), 20c (Verhältnisprävention), 132e (Schutzimpfungen) und 132f (Gesundheitsuntersuchungen, Präventionsempfehlungen) die Betriebsärztinnen und -ärzte erstmals in der Geschichte der Bundesrepublik Akteure im Sozialgesetzbuch der gesetzlichen Krankenversicherung geworden waren.
Vor diesem Hintergrund hat die DGAUM es als Selbstverpflichtung angesehen, zur Umsetzung des Präventionsgesetzes adäquate Versorgungsoptionen und -strukturen für Betriebsärztinnen und -ärzte zu schaffen. Dies war und ist bis heute keine Selbstverständlichkeit. Insbesondere das Thema nicht arbeitsschutzbedingter Schutzimpfungen durch Betriebsärztinnen und -ärzte sowie deren Kostenerstattung durch die gesetzliche Krankenversicherung (GKV) hat gezeigt, welche Hindernisse zu überwinden sind. Trotz aller Widerstände gilt heute ein Kontrahierungszwang für die Krankenkassen, um Impfvereinbarungen mit Betriebsärztinnen und -ärzten beziehungsweise deren Vereinigungen abzuschließen. Zudem wurden Vertragskonstrukte nach § 132e SGBV mit den Unternehmen der GKV entwickelt sowie datengestützte, elektronische Abrechnungswege und -systeme etabliert, damit die erbrachten Impfleistungen auch von den Kassen bezahlt werden. Der Anteil der DGAUM daran ist bekannt, auch wenn es nach wie vor nicht gelungen ist, Verträge nach § 132f SGBV zu schließen und das präventivmedizinische Versorgungsfeld zwischen arbeitsmedizinischer Vorsorge und Gesundheitsuntersuchungen nach § 25 SGB V kreativ zu gestalten. Die GKV steht hier leider immer noch auf der Bremse. Das ist sehr zu bedauern, da vor dem Hintergrund des demografischen Wandels in unserer Gesellschaft die Frage des Erhalts der individuellen Beschäftigungsfähigkeit von Arbeitenden auch als Wettbewerbsfaktor immer mehr an Brisanz gewinnt. Hier gilt es, undogmatisch und über den Tellerrand der jeweiligen Sozialgesetzbücher hinaus kreative Präventions- und Versorgungskonzepte zu entwickeln.
Mit dem Präventionsgesetz und dessen Umsetzung unter anderem unter Beteiligung der arbeitsmedizinischen Verbände ist es gelungen, bei vielen Akteuren in unserem Gesundheits- und Sozialsystem eine neue Wahrnehmung der betriebsärztlichen Arbeit zu ermöglichen und über die kreative Gestaltung von Präventionspfaden und Versorgungswegen an der Schnittstelle zwischen medizinischer Prävention, Kuration und Rehabilitation nachzudenken. Beschleunigt wurde dies seit März 2020 noch durch die COVID-19-Pandemie. Betriebe und Unternehmen waren gezwungen, über den Weg von Gefährdungsbeurteilungen hygiene- und pandemiegerechte Maßnahmen zu ergreifen. Dem betriebsärztlichen Standing in den Betrieben und Unternehmen hat dies zweifellos genutzt. Auch manchen Führungskräften wurde klar, wie wertvoll eine sachgerechte arbeitsmedizinische Kompetenz und Beratung sein kann. Zudem haben Betriebsärztinnen und -ärzte ihren Anteil an der erfolgreichen Durchführung von Impfkampagnen gegen SARS-CoV-2. Waren bisher deren Schutzimpfungen nicht durch die Impf-Surveillance der GKV erfasst, so war die Corona-Pandemie Anlass, dies zu ändern. Heute fließen die Impfdaten der Betriebsärztinnen und -ärzte in das Monitoringsystem des Robert Koch-Instituts ein.
Darüber hinaus darf nicht vergessen werden: Die Arbeitswelt stellt in unserer Gesellschaft nicht nur das größte Präventionssetting dar, sondern in der Gestaltung der konkreten Arbeitsbedingungen vor Ort ist für jeden einzelnen Beschäftigten ein wesentlicher Wirkmechanismus gegeben sowohl für gesundheitsfördernde Arbeitsbedingungen als auch für gesundheitsförderliche Maßnahmen. Dieser Hebel, den die Betriebsärztinnen und -ärzte jeden Tag mit ihrer Tätigkeit bedienen können, hat gesamtgesellschaftlich enorme Wirkungen: zunächst hinsichtlich des Erhalts der individuellen Beschäftigungsfähigkeit, dann aber auch in Bezug auf gesellschaftliche Kontexte wie die Frage nach der Wettbewerbsfähigkeit von Unternehmen und Betrieben oder die finanzielle Lastenverteilung in den Sozialversicherungssystemen. Wir leben in
einer alternden Gesellschaft, bei gleichzeitiger Zunahme von chronischen Erkrankungen wie etwa Herz-Kreislauf-Erkrankungen, Diabetes, muskuloskelettalen Beschwerden, aber auch Depressionen. Die unmittelbare Prävention dieser Erkrankungen – gerade in deren frühen Stadien – durch individuelle, betriebsärztliche Beratung der Beschäftigten und die systemische betriebsärztliche Beratung von Betrieben und Unternehmen zur Gestaltung gesundheitsförderlicher Arbeitsbedingungen, besitzt daher eine herausragende soziale Bedeutung. Darüber hinaus gehört die Erforschung der Wechselwirkung zwischen arbeitsbedingten Belastungen und der Entstehung dieser „Zivilisationserkrankungen“ zu den größten Aufgaben in der Arbeitsmedizin. Denn die betriebsärztliche Tätigkeit ist eine integrierende Schnittstelle zwischen primärpräventiver Gesundheitsförderung und ambulanter Primärversorgung. Darüber hinaus stellt sie für das Setting Arbeitsplatz eine koordinierende Plattform dar, für alle an Primärprävention und Versorgung beteiligten Gesundheitsexpertinnen und -experten. Um es ganz einfach auszudrücken: Wir bewegen uns alle in einem Gesundheitssystem!
Nicht zuletzt in diesem Zusammenhang hat die Frage der betriebsärztlichen Anbindung an die Telematikinfrastruktur eine ganz praktische Seite. Das mit den Betriebsärztinnen und -ärzten verbundene Präventionspotenzial nutzbar zu machen, erfordert eine effektive Vernetzung, etwa durch einen Zugang zur elektronischen Patientenakte (ePA) im Wege einer Anbindung an die Telematikinfrastruktur (TI). Und nicht zuletzt: Viele Krankenkassen fordern bereits heute schon den Eintrag von Schutzimpfungen durch Betriebsärztinnen und -ärzten in einem elektronischen Verzeichnis, Stichwort: elektronischer Impfnachweis. Auch dafür braucht es Technik und Strukturen. Deshalb hat die DGAUM in allen Gesetzgebungsverfahren, die dem Aufbau leistungsfähiger TI-Strukturen galten, ihr „ceterum censeo“ adressiert, dass auch Betriebsärztinnen und -ärzte wie andere Leistungserbringende in unserem Gesundheitssystem angemessen zu berücksichtigen sind. Aktuell steht die DGAUM in einem intensiven Dialog mit dem Bundesministerium für Gesundheit. Dort gilt es nochmals klarzumachen: Betriebsärztinnen und -ärzte sind Leistungserbringende im SGB V und haben daher wie andere Leistungserbringende Anspruch auf Anbindung an die TI-Struktur und damit auch einen Kostenerstattungsanspruch. Um im politischen Umfeld erfolgreich zu sein, muss hartnäckig gearbeitet und mit guten Sachargumenten für die jeweiligen Positionen geworben werden. Die DGAUM stellt sich dieser Aufgabe, um an der „bestmöglichen arbeitsmedizinischen und umweltmedizinischen Betreuung der Bevölkerung“ aktiv mitzuwirken. Das ist Auftrag und Verpflichtung zugleich, heute und in der Zukunft.
doi:10.17147/asu-1-233042
Arbeitsmedizin 4.0 – Betriebsärztliche Anbindung an die Telematikinfrastruktur
PRO

Foto: privat
Eines vorab: Mir ist bekannt, dass es im niedergelassen Bereich Probleme mit der TI-Infrastruktur, den Konnektoren sowie Anbindungsprobleme aufgrund von Bedenken der Unternehmens-IT und den Kosten etc. gibt. Dennoch spreche ich mich dafür aus, dass Betriebsärztinnen und -ärzte die Möglichkeit bekommen sollen, diese zu nutzen. Im Folgenden will ich darlegen, warum.
Betriebsmedizinerinnen und -mediziner sowie die Unternehmen haben mit COVID-19 erlebt, wie wichtig die Betriebsmedizin ist und was diese alles leisten kann. Bedeutsam ist dies besonders vor dem Hintergrund, dass noch bis vor wenigen Monaten Diskussionen geführt wurden, die betriebsärztlichen Betreuungszeiten zu senken beziehungsweise auf andere Berufsgruppen zu verteilen. Diese Bestrebungen liegen zum Teil darin begründet, dass es zu wenige Betriebsärztinnen und -ärzte geben soll. Aber zentrale Ursache ist auch, dass seit Einführung der ArbmedVV und der damit verbundenen Reduktion der betriebsärztlichen Tätigkeit auf eine vielfach nur noch beratende Tätigkeit Betriebsärztinnen und -ärzte in der Außenwahrnehmung an Bedeutung verloren haben.
Fakt ist, dass sich die Arbeitswelt substanziell verändert. Die Zahl der Beschäftigten im klassisch gewerblichen Bereich nimmt aufgrund der demografischen Umbrüche und der Verlagerung dieser Tätigkeiten ins Ausland ständig ab. Die in Zukunft am häufigsten durchgeführten Untersuchungen werden die G 37 und die G 25 sein. „Klassische“ Vorsorgen werden, so sehr das bedauert werden mag, weiter an Bedeutung verlieren. Dies wird überwiegend die überbetrieblich tätigen Kolleginnen und Kollegen treffen, was natürlich finanzielle Folgen haben kann, wenn keine auskömmlichen Honorare vereinbart wurden. Nur durch die Grundbetreuung wird in den wenigsten Fällen ein auskömmliches Wirtschaften möglich sein. Ähnliches gilt auch für die angestellten Kolleginnen und Kollegen – die Arbeitswelt und die Bedürfnisse der Beschäftigten ändern sich. Die Betriebsmedizin muss sich auf diese Veränderungen einstellen: Welche zusätzlichen Angebote können gemacht werden? Welchen Mehrwert bietet eine betriebsärztliche Betreuung? Wie kann der Präventionsgedanke des SGB V noch besser umgesetzt werden beziehungsweise welche Möglichkeiten ergeben sich daraus? Wo finden Betriebsmedizin dann noch statt, zwischen Arbeitspsychologinnen und -psychologen, betrieblichem Eingliederungsmanagement (BEM), betrieblicher Gesundheitsförderung (BGF) etc.? Und wie kann die betriebsärztliche Tätigkeit proaktiv in eine Richtung gesteuert werden, die Betriebsmedizin für den Nachwuchs interessant macht und eine sinnvolle befriedigende Tätigkeit für die nächsten Jahre verspricht?
Die Antwort besteht meiner Meinung nach aus zwei Teilen. Zum einen der klaren Herausstellung, welche wichtigen Aufgaben Betriebsmedizinerinnen und -mediziner bereits jetzt in den Bereichen betriebliches Gesundheitsmanagement (BGM), BGF und beim BEM übernehmen. Dazu ist es notwendig, sich mit den Haus- sowie Fachärztinnen und -ärzten auszutauschen. Auch für die immer mehr genutzten EAPs (employee assistance programs) sind Betriebsärztinnen und -ärzte wichtige Ansprechpersonen. Besonderes Augenmerk sollte auch auf die Erschließung neuer Themenfelder gerichtet werden, beispielsweise mit der Schaffung zusätzlicher medizinischer Angebote. Viele Kolleginnen und Kollegen sind Doppelfachärztinnen und -ärzte und könnten ein breites Portfolio bieten. In Zeiten, in denen in ländlichen Regionen eine hausärztliche und D-ärztliche Versorgung nicht mehr ortsnah gegeben ist, kann es für Unternehmen und Beschäftigte ein wichtiger Aspekt sein, dass die Betriebsärztin/der Betriebsarzt ein zusätzliches Versorgungsangebot machen kann beziehungsweise darf. Insbesondere in international tätigen Unternehmen oder für Beschäftigte, deren hausärztliche Praxis am ersten Wohnsitz liegt und die an ihrem Arbeitsort keine hausärztliche Versorgung haben, ist eine Betreuung während der Arbeitszeit ein Benefit und für das Unternehmen ein Standortvorteil.
Die Anbindung an die TI erlaubt es der Arbeitsmedizin, sich jetzt und vor allem in der Zukunft flexibel mit neuen Themenfeldern zu positionieren, Dinge im betriebsärztlichen Sinne proaktiv zu regeln und an den Neuerungen zu partizipieren, trotz aller bekannter Hindernisse. Eine Pflicht zur Nutzung aller Bestandteile ist nicht sinnvoll und sollte auch nicht verpflichtend gemacht werden. Vielmehr sollte die Möglichkeit einer Teilnahme an den TI-Strukturen im Sinne eines Opt-in-Modells möglich sein, ohne Verpflichtung beziehungsweise Zwang.
Denn der Weg der Arbeitsmedizin, wenn diese nicht in der Bedeutungslosigkeit verschwinden will, kann nur nach vorne gehen. Wir als Betriebsärztinnen und -ärzte müssen der Politik und den Arbeitgebern zeigen, dass wir bereit sind, Aufgaben zu übernehmen.
Michael Wurst
Facharzt für Arbeitsmedizin und Facharzt für Allgemeinmedizin
Betriebsarzt Villeroy & Boch AG, Mettlach
CONTRA

Foto: Studioline Kiel
Zur gewissenhaften Beschäftigung mit Zukunftsvisionen für die Arbeitsmedizin in Deutschland gehört nicht nur die selektive idealistische Betrachtung von Stärken und Chancen, sondern ebenfalls die realistische Einschätzung von Schwächen und Bedrohungen in Bezug auf die zeitnahe Anbindung der Betriebsärztinnen und -ärzte
- über Konnektoren,
- als gleichberechtigte Leistungserbringende des SGB V,
- an die Telematikinfrastruktur (TI)
Zu 1. Die Abschaffung der Konnektoren ist wegen der konnektorenfreien TI 2.0 längst beschlossene Sache. Selbst im Deutschen Ärzteblatt (31-32/2022, A1340) ist die Rede von „teurem Elektroschrott“. Und im Streit mit der Kassenärztlichen Bundesvereinigung um die Erstattung der Kosten für ausschließlich diese veraltete Hardware zeigen sich die gesetzlichen Krankenkassen nicht ganz ungewohnt zahlungsunwillig. Die indirekten Folgekosten der aktuellen TI tragen vor allem durch erheblichen Mehraufwand an Zeit, aber auch durch weitere zeitlich befristet gültige Komponenten bislang allein die Vertragsärztinnen und -ärzte. Diese sprechen nicht ganz zu Unrecht von einer „TI-Zwangsanbindung“, denn ihnen werden zur Strafe 2 % ihres Honorars abgezogen, wenn sie den Anschluss an die TI über Konnektoren bislang nicht vollzogen haben. Das Gleiche droht auch uns Betriebsärztinnen und -ärzten, wenn wir diesen gleichgestellt werden sollten.
Zu 2. „Die Intention des SGB V ist es, die Gesundheitsversorgung der Bevölkerung sicherzustellen! Die Alimentierung der Ärzte ist mir völlig egal!“ brachte es einmal ein hoher Beamter des Bundesgesundheitsministeriums (BMG) in einem Vortrag mit dem sehr bemerkenswerten zweiten Satz äußerst bezeichnend auf den Punkt. Dass Ärztinnen und Ärzte sich gemäß dieser Logik nicht auf gesundheitspolitische, ja gesetzliche Finanzierungszusagen verlassen können, zeigt sich immer wieder seit den 1980er Jahren, wie zuletzt im Juli 2022 beim vorgelegten „GKV-Spargesetz“ von Gesundheitsminister Lauterbach. In diesem werden trotz Inflation sowie stark steigenden Kosten in den Vertragsarztpraxen zugesagte, gesetzliche Honorarversprechen für zusätzlich erbrachte vertragsärztliche Leistungen im Rahmen des kurz zuvor erlassenen Terminservicegesetzes einseitig ersatzlos gestrichen. Die eigentliche Versicherungsleistung lastet im SGB V durch das Sachleistungsprinzip in Verbindung mit dem Sicherstellungsauftrag auf den vertragsärztlichen Leistungserbringenden. Diese haben übrigens kein Streikrecht und müssen im sogenannten „Hamsterrad“ der vertragsärztlichen Versorgung stets steigende, unbegrenzte Leistungsmengen für eine von vornherein begrenzte Geldmenge erbringen, die mit befreiender Wirkung von den Kostenträgern zu Verfügung gestellt wird. Und dennoch stehen die gesetzlichen Krankenkassen finanziell seit Jahren immer wieder kurz vor dem finanziellen Kollaps. Diese oben genannte begrenzte Honorarsumme wird auf Länderebene über die Kassenärztlichen Vereinigungen in zahlreichen, kaum verständlichen Rechenschritten zunächst über eine konfliktreiche Zuordnung zu den einzelnen Facharztgruppen letztendlich nach äußerst komplexer Rechnungsstellung und zahlreichen Prüfalgorithmen an einzelne, budgetierte Leistungserbringende verteilt. Hierbei gibt es in den Bundesländern Unterschiede bei den Praxisbudgets – dem maximal möglichen Umsatz einer Praxis – von bis zu 100 %. Es gelten für ärztliche Leistungen im SGB V die sogenannten WANZ-Kriterien (§ 12 SGB V: wirtschaftlich, ausreichend, notwendig und zweckmäßig) und der Verbotsvorbehalt: Leistungen, die nicht explizit über einen langen Prozess im Leistungskatalog aufgenommen sind, dürfen nicht zulasten der GKV erbracht werden. Die übliche und arbeitsgesetzlich geforderte betriebsärztliche Leistungserbringung nach „aktuellem Stand der Arbeitsmedizin“ ist unter Bedingungen des SGB V somit nicht möglich. Die Zwei-Klassen-Medizin hielte auch Einzug in die Betriebe, auch weil Privatversicherte, bei denen jede einzelne Leistung nach dem Kostenerstattungsprinzip bezahlt wird, nicht zulasten der gesetzlichen Kostenträger behandelt oder geimpft werden dürfen. Auch wenn dieser Punkt hier nur äußerst knapp angerissen wird, sollte jedem sehr bewusst sein, dass für Betriebsärztinnen und -ärzte der Status als ärztliche Leistungserbringende im SGB V mit erheblichen Einschränkungen in der Berufsausübung, viel Bürokratie, vielen Konflikten, vielen anderen Nachteilen und mit finanziellen Unsicherheiten verbunden wäre.
Zu 3. Die Anbindung an die TI verursacht sehr hohe Kosten, hat bislang für Patientinnen und Patienten keinen erkennbaren Mehrwert und bedeutet für Ärztinnen und Ärzte sowie deren Mitarbeitende einen erheblichen unbezahlten und vor allem zeitlichen Mehraufwand. Einzige Nutznießer sind bislang die Kostenträger und IT-Dienstleister, denn bislang funktioniert in der praktischen Anwendung keine einzige Funktion für Anwendende und die Zielgruppe der Versicherten nutzbringend. Ausnahme sind die Krankenkassen, für die Vertragsärztinnen und -ärzte bei jedem Einlesen der Versichertenkarte einen Stammdatenabgleich durchführen und die seit den ersten Anfängen der Digitalisierung ihre ursprünglichen Verwaltungsaufgaben ohne eigenen Personalabbau erfolgreich und unentgeltlich in die Arztpraxen outgesourct haben. Eine funktionierende TI als Baustein einer nutzbringenden Digitalisierung des Gesundheitswesens wird wohl jeder befürworten – diese müsste jedoch nicht wie aktuell im SGB V Top-Down mit Sanktionen und Honorarabzügen gesetzlich durchgesetzt werden, denn gute Errungenschaften setzen sich bekanntermaßen von ganz allein durch. Wer einmal als Leistungserbringende/r des SGB V an die TI angebunden ist, wird nicht mehr gefragt – sondern muss sie verpflichtend nutzen. Eine überfällige, sektorenübergreifende Digitalisierung des Gesundheitswesens auch unter freiwilliger Einbeziehung von uns Betriebsäzrtinnen und -ärzten ist eindeutig zu befürworten, allerdings nicht als Selbstzweck, sondern nur dann, wenn sie den Menschen, der Bevölkerung und auch den anwendenden Ärztinnen und Ärzten nutzt. Aktuell profitieren ausschließlich die Bürokratie und der nutznießende IT-Dienstleistungssektor, die auf diese Art und Weise die ärztliche Leistungserbringung zu Lasten der gesetzlich Krankenversicherten und der Ärztinnen und Ärzte verteuern.
Fazit
Ein Anschluss an die veraltete Konnektorentechnik, die ohnehin in Kürze abgeschafft wird und entsorgt werden muss, ist grundsätzlich abzulehnen. Dass wir als Betriebsärztinnen und -ärzte sowie Arbeitsmedizinerinnen und –mediziner bislang
unseren wichtigen Beitrag zur Gesundheitsversorgung der deutschen Bevölkerung außerhalb des staatsautoritär und bürokratisch überregulierten und kurz vor dem finanziellen Kollaps stehenden SGB V leisten dürfen, ist nicht nur für den arbeitsmedizinischen Nachwuchs ein attraktives Alleinstellungsmerkmal und ein Privileg, das wir nicht grundlos opfern sollten. Ein freiwilliger Anschluss an eine transparente, sektorenübergreifende TI – ohne den Status als Regelleistungserbringende des SGB V – wäre bei Erfüllung folgender Bedingungen zu befürworten:
- tatsächliche Verbesserung der Gesundheitsversorgung der deutschen Bevölkerung in der alltäglichen, praktischen Anwendung,
- adäquate vollumfängliche Vergütung des hiermit verbundenen Aufwands der Leistungserbringenden,
- kein Selbstzweck einer gewinnorientierten IT-Branche, die konsequenterweise wie auch die Leistungserbringenden den Kostendämpfungsregularien des SGB V unterstellt werden sollte, um die Versicherten vor einer Kostenexplosion zu schützen.
Diese grundlegenden Bedingungen erfüllt die aktuelle TI bislang nicht, weshalb ein freiwilliger Anschluss der Betriebsärztinnen und -ärzte zum aktuellen Zeitpunkt weder notwendig oder sinnvoll noch wünschenswert ist.
Dr. med. Jörg von Forstner, MBA
Freiberuflicher Facharzt für Arbeitsmedizin, Allgemeinmedizin, Anästhesie (DEAA), Kiel
Weitere Infos
Stellungnahmen und Positionspapiere der DGAUM
https://www.dgaum.de/kommunikation/stellungnahmen/
Kernaussagen
- Betriebsärztinnen und Betriebsärzte sind Akteure auch im Sozialgesetzbuch der gesetzlichen Krankenversicherung und somit Leistungserbringer im Sinne des SGB V.
- Die Gestaltung von Versorgungsschnittstellen zwischen medizinischer Prävention (z. B. Arbeitsschutz), Kuration (Vertragsärztinnen -ärzte, Krankenhäuser) und Rehabilitation (z. B. BEM) ist essenziell.
- Die Anbindung der Betriebsärztinnen und Betriebsärzte an die Telematik-Infrastruktur (TI)kann Präventionspotenziale nutzbar machen.
Kontakt
Das PDF dient ausschließlich dem persönlichen Gebrauch! - Weitergehende Rechte bitte anfragen unter: nutzungsrechte@asu-arbeitsmedizin.com.