Psychische und psychosomatische Erkrankungen im Erwerbsalter: Einstellungen von Beschäftigten zu Ursachen und Prävention
Hintergrund: Psychische und psychosomatische Erkrankungen (PPE) in der Arbeitswelt gewinnen zunehmend an Bedeutung. Umfassende Prävention und effektive frühzeitige Intervention sind dringend notwendig. Das betriebliche Setting spielt hier genauso eine Rolle wie die Schnittstelle zwischen Betrieb und kurativer Versorgung. Zur Ermittlung von Einstellungen zu Ursachen von PPE und zu Möglichkeiten ihrer Prävention und Versorgung wurde 2014 eine multiprofessionelle standardisierte Befragung bei Betriebs- und Hausärzten, Psychotherapeuten sowie Personalverantwortlichen in Betrieben durchgeführt. Bislang unbekannt sind entsprechende Einstellungen der Arbeitnehmer selbst.
In diesem Beitrag werden neben einem kurzen Überblick zur Relevanz der Thematik die Studienkonzeption und der Stichprobenzugang einer 2016 durchgeführten Beschäftigtenbefragung beschrieben. Inhaltliche Ergebnisse und Vergleiche mit den 2014 erhobenen Daten werden an anderer Stelle berichtet.
Methoden: Mittels mehrheitlich selbst konstruierter Fragen wurde ein standardisiertes Instrument zum Einsatz in einer Online-Befragung bei einer Freiwilligenstichprobe („Access Panel“ eines Markt- und Meinungsforschungsinstituts) entwickelt. Erfasst werden u.a. Einstellungen zur Bedeutung verschiedener arbeitsbezogener Anforderungen und individueller Risiken für die Entstehung von PPE, zur Relevanz verschiedener Präventionsansätze und zu eigenen Gestaltungs- und Bewältigungsmöglichkeiten. Zur angemessenen Abbildung von Unterschieden zwischen verschiedenen Jobtypen (verarbeitendes/ produzierendes/ handwerkliches Gewerbe, Dienstleistungs- und Büroberufe) wurden die Antworten von jeweils 300 „White“ bzw. „Blue Collar Worker“ angestrebt.
Ergebnisse: Der Zugang über ein Online- Access Panel hat methodische Limitationen (z. B. fehlende Repräsentativität, „Volunteer Bias“), aber gegenüber einer offenen Internetbefragung auch Vorteile (geschlossene Grundgesamtheit, gezielte branchenbezogene Rekrutierung).
Ausblick: Ausgehend von deskriptiven und vergleichenden Analysen sollen Vorschläge für zielgerechte Prävention und Versorgung abgeleitet werden.
Schlüsselwörter: psychische Erkrankungen, Beschäftigte, Einstellungen, standardisierter Fragebogen, Querschnittsstudie, Prävention
Prevention of common mental disorders in working age: Perceptions of employees towards causes and prevention
Background: Work-related common mental disorders (CMDs) are becoming increasingly important. Comprehensive prevention and effective early intervention are urgently needed. The occupational setting plays just as much a role as the interface between company and health care. A multi-professional standardised survey was carried out in 2014 to identify the perceived causes of CMDs and the possibilities for prevention and care. It was conducted among occupational health physicians, primary care physicians, psychotherapists and human resource managers. Until now, corresponding views of employees themselves were not known. In addition to a brief overview of the relevance of the topic, the article also describes how the study was designed and the sample access of an employee survey conducted in 2016. Contents and comparisons with the data collected in 2014 are reported elsewhere.
Methods: By means of mostly self-constructed questions, a standardised instrument was developed for use within an online survey in a voluntary sample (“access panel” of a market and opinion research institute). The following aspects were assessed: perceptions about the importance of different work-related requirements and of individual risks for the occurrence of CMDs, the relevance of different prevention approaches, and personal views about possibilities for coping and dealing with work-related CMDs. The answers of 300 “white-collar” or “blue-collar” workers were aimed at adequately depicting differences between different job types (manufacturing / processing / crafts, service professions and office work).
Conclusions: The use of an online access panel has methodological limitations (e.g. lack of representativeness, ‘volunteer bias’), but it also offers advantages compared to open internet surveys (closed population, targeted sector-specific recruitment).
Outlook: Proposals for tailored prevention and health care provision should be derived from descriptive and comparative analyses.
Keywords: common mental disorders – employees – perceptions – standardised questionnaire – cross-sectional survey – prevention
ASU Arbeitsmed Sozialmed Umweltmed 2017; 52: 605–612 doi:10.17147/ASU.2017-08-01-02
Hintergrund
Risikofaktoren für psychische und psychosomatische Erkrankungen (PPE)
Die Arbeitswelt hat sich in der Vergangenheit in immer schnellerem Ausmaß deutlich gewandelt. Schlagworte für diese Entwicklung sind z. B. Automatisierung, Informations- und Kontrolltätigkeiten, zeitliche und räumliche Flexibilisierung und ständige Erreichbarkeit. Durch vermehrten globalen Wettbewerbsdruck bei fortschreitender Verknappung von Ressourcen kommt es zu Arbeitsverdichtungen und im Zuge von „Rationalisierungen“ vielfach auch zu Personalabbau (Schütte u. Köper 2013). Ein Produkt dieser Entwicklungen ist damit auch eine vielfach beobachtete Prekarisierung von Arbeit und unsichere Arbeitsplätze (Kroll 2012). Arbeit stellt aber auch eine wesentliche Ressource für das Wohlbefinden von Menschen dar. Sie kann einen wertvollen Beitrag zur Selbstwertschätzung, aber auch zu sozialer Identität leisten und damit nicht zuletzt auch positiv auf die Gesundheit einwirken (Peter u. Hasselhorn 2013).
In Betrieben gelten u.a. die fehlende Passung von Arbeitsinhalten und Kompetenz der Beschäftigten, mangelnde Arbeitsorganisation sowie unzureichendes Führungsverhalten von Vorgesetzten und andere schwierige soziale Beziehungen am Arbeitsplatz, fehlende Gerechtigkeit bzw. Wertschätzung als Risikofaktoren für PPE (Theorell et al. 2015; Fernandes u. Pereira 2016; Nieuwenhuijsen et al. 2010; Finney et al. 2013; Nielsen et al. 2014; Gregersen et al. 2011; Warszewska-Makuch et al. 2015; GDA 2016).
Parallel werden auch Risikofaktoren für psychische Erkrankungen aus dem Privatleben diskutiert, wie z. B. mangelnde soziale Unterstützung oder fehlender familiärer Zusammenhalt (Repetti et al. 2002). Nicht zuletzt besteht auch eine individuelle Prädisposition für schwere psychische Erkrankungen, für die eine Vielzahl an Genvariationen und somit auch eine hohe Vererbbarkeit festgestellt wurde. So wird z. B. bei Depressionen von einer genetischen Mitbedingtheit von um die 40 % ausgegangen (Januar et al. 2015).
Arbeitsunfähigkeit und Erwerbsminderung
Die skizzierten Entwicklungen werden häufig herangezogen, um die steigenden Anteil von Arbeitsunfähigkeitstagen bzw. von neuen Erwerbsminderungsrenten aufgrund psychischer Erkrankungen in den Daten der Gesetzlichen Kranken- und Rentenversicherungen zu erklären (Hofmann 2012). Psychische Erkrankungen gehören zu einer der kostenintensivsten Erkrankungen im Diagnosegeschehen (Wittchen u. Jacobi 2001), die mit über 10 % nach muskuloskelettalen Erkrankungen, Atemwegserkrankungen und Verletzungen an vierter Stelle der Arbeitsunfähigkeitstage stehen. Die Anzahl von Arbeitsunfähigkeitstagen ist zwischen 2005 und 2015 immer weiter angestiegen (IGES 2016). Mittlerweile liegt die durchschnittliche Falldauer bei psychischen Erkrankungen fast dreimal höher als bei körperlichen Beschwerden (Unger u Richter 2015).
Analog zu den beschriebenen Entwicklungen hat sich auch die Behandlungshäufigkeit von PPE in den vergangenen Jahren um 40 % erhöht (Badura et al. 2012, 2016] und nach einem Bericht der OECD (2015) der Konsum von Antidepressiva zwischen 2000 und 2011 verdoppelt. Deutliche Zuwächse gab es auch bei der Anzahl entsprechender Erwerbsminderungsrenten von 32 % auf 43 % zwischen 2006 und 2014 (Deutsche Rentenversicherung 2015).
Während die Arbeitsunfähigkeitsdauer kontinuierlich ansteigt, liegen auf der anderen Seite keine ausreichenden empirischen Nachweise für einen tatsächlichen Anstieg psychischer Erkrankungen in der Bevölkerung vor; die Prävalenz blieb seit den 1990er Jahren in etwa gleich (Richter u. Berger 2013). Ursächlich für das Phänomen wird z. B. eine höhere Sensibilisierung von z. B. Hausärzten für psychische Erkrankungen vermutet. Es wird weiterhin diskutiert, ob eine möglicherweise abnehmende Tabuisierung die Diagnosestellung von psychischen Erkrankungen beeinflusst (BPtK 2010). Hierzu ist die Datenlage jedoch widersprüchlich; so kommt eine deutsche Studie zu dem Ergebnis, dass eine Stigmatisierung von Betroffenen entgegen aller Aufklärungskampagnen eher zu- als abzunehmen scheint (Angermeyer et al. 2013).
Befragt man Betroffene, ob sie ihre Erkrankung im Betrieb offen ansprechen würden, verneinen dies über 50 % (Hamann et al. 2013). Einer der Gründe ist Angst vor gesellschaftlicher Stigmatisierung und sinkenden Karrierechancen (Dewa 2014). Beschäftigte, aber auch Betriebsärzte, meinen häufig, der öffentliche Umgang mit psychischen Erkrankungen sei verbesserungsbedürftig (Hamann et al. 2013; Dietrich et al. 2012).
Versorgung und Prävention
Zusammenfassend haben krankheitsbedingte Ausfallzeiten und Frühberentungen finanzielle Auswirkungen für die Unternehmen, das Sozialversicherungssystem sowie für die Betroffenen selbst. Für diese besteht zudem die Gefahr, dass die verspätete Diagnose und Behandlung einer psychischen bzw. psychosomatischen Störung zu einer Chronifizierung führen kann (Rothermund et al. 2014).
Deshalb ist eine frühzeitige Prävention und angemessene therapeutische Versorgung unbedingt notwendig. Die letztere scheint in Deutschland allerdings durch Barrieren gekennzeichnet zu sein, insbesondere durch Versorgungsengpässe mit langen Wartezeiten zwischen 2 und 4 Monaten bis zur Erstkonsultation eines Psychotherapeuten (BPtK 2011; Kruse u. Herzog 2012). Nach dieser erfolgt nur in rund der Hälfte auch eine Therapie, obwohl diese erforderlich wäre (BPtK 2011). De facto nehmen in Deutschland insgesamt – verglichen mit europäischen Nachbarn – nur 20 % der Betroffenen mit einer psychischen Erkrankung das Versorgungssystem in Anspruch; der europaweite Durchschnitt liegt bei 26 % (Mack et al. 2014; Alonso et al. 2004). Auch hier sind individuelle Barrieren zu diskutieren, z. B. in Form einer Angst vor Stigmatisierung (Clement et al. 2015).
Nicht zuletzt angesichts der Relevanz arbeitsbedingter psychischer Fehlbelastungen und fehlender Ressourcen spielt das betriebliche Setting für die Prävention psychosomatischer und psychischer Erkrankungen eine besondere Rolle: Hier können Maßnahmen der Primärprävention (Gestaltung der Arbeitsbedingungen), der Sekundärprävention (Früherkennung von und Frühintervention bei gefährdeten und erkrankten Personen zur Vermeidung lang andauernder oder chronischer Verläufe) und der Tertiärprävention (Wiedereingliederung nach Erkrankung) sinnvoll durchgesetzt werden.
Gerade die Früherkennung und Frühintervention von psychischen Erkrankungen ist in Deutschland allerdings noch wenig verbreitet; vielversprechende Ansätze wie z. B. eine „Psychosomatische Sprechstunde im Betrieb“ stehen erst am Anfang einer empirischen Evaluation (Burman-Roy et al. 2013; Preiser et al. 2014, 2016; Rothermund et al. 2012, 2014; Hölzer 2012). Ähnliches gilt für die Umsetzung des betrieblichen Eingliederungsmanagements, das insbesondere bei kleinen und mittelgroßen Unternehmen nach wie vor lückenhaft ist (Knoche et al. 2016).
Psychische Belastungen, Beanspruchungen und Health Literacy in unterschiedlichen Jobtypen
Büroarbeitende (sog. „White Collar Worker“) haben am Arbeitsplatz mit anderen psychischen Belastungen zu kämpfen als körperlich aktive Arbeitnehmer, insbesondere aus Industrie und Handwerk („Blue“ bzw. „Grey Collar Worker“, im Folgenden sprachlich zusammengefasst zu „Blue Collar Worker“). Bei dem letzteren Jobtyp sind Tätigkeiten häufig z. B. von fehlendem Handlungsspielraum oder Monotonie (in der Industrie) geprägt. Bei den „White Collar Worker“ hingegen zeigen sich häufig Belastungen durch Termin- und Leistungsdruck sowie Multitasking. Belastungen durch soziale Beziehungen am Arbeitsplatz lassen sich hingegen branchenübergreifend beobachten (Lohmann-Haislah 2012). Natürlich ist die Betrachtung nach Jobtypen grober Natur, da sich Belastungen auch innerhalb einzelner Berufe unterscheiden können und auch durch z. B. die berufliche Stellung mitbestimmt werden. Zudem ist die Beanspruchungswahrnehmung nicht zuletzt auch von individuellen Ressourcen abhängig (siehe z. B. das Job Demands- Resources- Modell von Bakker u. Demerouti 2011). Auch kann die Berufstätigkeit als solche bzw. eine „gute“ Arbeit gleichfalls eine wesentliche Ressource für die psychische Gesundheit darstellen, wie Daten zum Zusammenhang zwischen Arbeitslosigkeit und reduzierter psychischer Gesundheit deutlich machen (Butterworth et al. 2011).
In der Literatur lässt sich ein Zusammenhang zwischen sozialer Schicht bzw. Bildungsniveau und der psychischen Gesundheit feststellen: Menschen mit höherem Bildungsstatus (also in der Regel „White Collar Worker“) bzw. höherer beruflicher Stellung weisen durchschnittlich eine bessere psychische Gesundheit auf als solche mit niedrigem Bildungsstatus bzw. beruflicher Stellung (Robert Koch- Institut 2010; Llena-Nozal et al. 2004).
Auch die Gesundheitskompetenz (Health Literacy), d. h. das Wissen zu Symptomen und Behandlungsmöglichkeiten von psychischen Erkrankungen, scheint bei Menschen mit vergleichsweise geringerem soziökonomischem Status schlechter zu sein und auch negative Folgen auf die Inanspruchnahme professioneller Hilfe zu haben (Knesebeck et al. 2013; Jorm 2012). Obwohl Frauen häufiger auf Grund von psychischen Störungen krankgeschrieben sind, lassen sich bei Einstellungen und Wissen bezüglich psychischer Erkrankungen keine signifikanten Geschlechtsunterschiede nachweisen (Angermeyer u. Dietrich 2005). Frauen scheinen jedoch insgesamt besorgter um ihre Gesundheit zu sein als Männer, da sie häufig bewusster mit ihrer Gesundheit umgehen (Statistisches Bundesamt 2016). Laienwissen zu psychischen Störungen allerdings wird in den letzten Jahren auch durch die intensive Berichterstattung in den Medien geprägt. Vor allem hinsichtlich der Arbeitswelt erlangte der Begriff „Burnout“, der in der internationalen Diagnoseklassifikationssystem der WHO (ICD) keine eigenständige Diagnose darstellt, durch meinungsführende Medien Relevanz in der Gesellschaft und prägt das Bewusstsein der Öffentlichkeit (Bahlmann et al. 2015; Roschker 2013). Nicht zuletzt durch mediale Präsenz des Themas könnten Tendenzen zur gesellschaftlichen Entstigmatisierung und eine steigende, wenn auch nach wie vor unzureichende Inanspruchnahme des Versorgungssystems in den letzten Jahren erklärt werden.
Was denken Beschäftigte über arbeitsbedingte psychische Erkrankungen?
Wie bewerten abhängig Beschäftigte mögliche Ursachen psychischer und psychosomatischer Erkrankungen im Erwerbsalter und ihre Präventionsmöglichkeiten im Kontext ihrer eigenen Erfahrungen? Eine systematische Untersuchung zu dieser Frage fehlt bislang. Vor diesem Hintergrund wurde im Oktober 2016 eine Beschäftigtenbefragung im Rahmen des Projekts „PHOEBE“ durchgeführt, in dem bereits im Jahr 2014 baden-württembergische Haus- und Betriebsärzte, niedergelassene Psychotherapeuten und Personalverantwortliche in Betrieben zu diesbezüglichen Einstellungen befragt wurden (siehe auch Kapitel „Rahmen der Studie“ am Ende; Michaelis et al. 2016). Ziel der PHOEBE- Studie ist die Erfassung von Haltungen und Einstellungen der Befragten zu Primär-, Sekundär- und Tertiärprävention von psychischen und psychosomatischen Erkrankungen. Diese sind als Moderatorvariablen von Interesse, um Erfahrungen in der interdisziplinären Zusammenarbeit einordnen zu können und Vorschläge für Gestaltungsmöglichkeiten in der Zukunft in Den Fokus nehmen zu können. Die Bedeutung der Zusammenarbeit zwischen verschiedenen Disziplinen, Dienstleistungen und Sektoren der Versorgung wird einhellig als ein entscheidender Faktor für die Verbesserung der psychischen Gesundheit sowohl aus praktischer (Bramesfeld et al. 2012; Joosen et al. 2015) als auch aus politischer Perspektive (OECD 2015) angesehen. Mit der Befragung von Beschäftigten mit unterschiedlichen beruflichen Hintergründen soll die Datenerhebung komplettiert werden, die bereits bei den wesentlichen Akteuren im Bereich der kurativen Gesundheitsversorgung (Hausärzte und Psychotherapeuten) bzw. im Betrieb (Betriebsärzte und Personalverantwortliche) erfolgte. Im vorliegenden Beitrag werden das Studiendesign und der Stichprobenzugang der Beschäftigtenbefragung beschrieben; inhaltliche Ergebnisse folgen an anderer Stelle.
Fragestellungen
Folgende Fragestellungen stehen im Mittelpunkt der Betrachtungen: Was denken Beschäftigte
- über die Bedeutung verschiedener arbeitsbezogener Anforderungen und individueller Risiken für die Entstehung psychosomatischer und psychischer Erkrankungen,
- dazu, was jeder Einzelne, der Arbeitgeber und die Gesellschaft dazu beitragen kann, psychische Störungen von Menschen zu reduzieren,
- dazu, an welchen Stellen Prävention vorrangig ansetzen soll,
- dazu, an wen man sich im Fall arbeitsbezogener oder privater psychischer Probleme als erstes wenden soll, und
- welche Bewältigungsstrategien sie im Fall eigener Betroffenheit wählen würden?
Darüber hinaus soll die Frage, ob sich durch eigene Erfahrungen mit psychischen und psychosomatischen Erkrankungen und deren Folgen eine Problemnähe ergibt, geklärt werden.
Neben der deskriptiven Analyse sind folgende inferenzstatistisch zu klärende Fragen vor dem Hintergrund eigener Vorerfahrungen und individueller Merkmale von Befragten (wie Geschlecht, Alter und berufsbiografischer Hintergrund) von Interesse: Wie unterscheiden sich die Aussagen zwischen
- unterschiedlichen Jobtypen (z. B. „Blue“ und „White Color Worker“),
- Beschäftigten mit und ohne relevante Vorerfahrungen, sowie
- Beschäftigen und professionellen Akteuren der Versorgung und Prävention?
Methoden
Fragebogenoperationalisierung
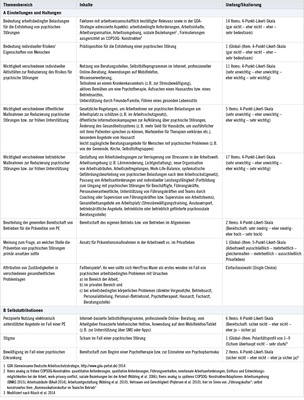
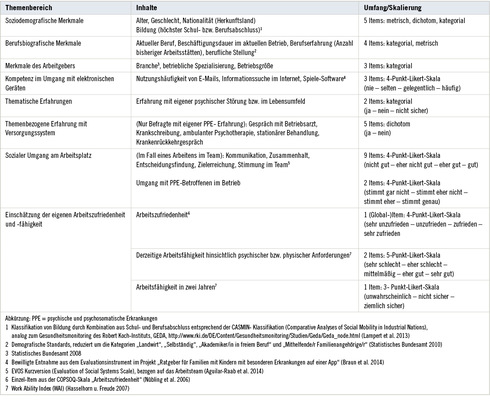
Das standardisierte Erhebungsinstrument ist in Teilen inhaltsgleich mit dem Fragebogen für die professionellen Akteure (vgl. das Studienprotokoll von Michaelis et al. 2016; siehe Punkte 1, 2, 6 in Tabelle 1). Die Operationalisierung des letzteren erwuchs – neben einer Brainstorming- Itemsammlung im interdisziplinären Studienteam – u. a. aus den Erkenntnissen vorangegangener qualitativer Erhebungen (Moßhammer et al. 2012, 2014; Preiser et al. 2014, 2016; Rothermund et al. 2012).
Die Einsatzfähigkeit des Fragebogens wurde in Papierform in einem Pretest bei elf abhängig Beschäftigten überprüft. Details der Fragenoperationalisierung können den Tabellen 1 und 2 entnommen werden.
Einladung und Information von Teilnehmern
Die ausgewählten Adressaten wurden mit dem allgemeinen Hinweis „Sozialforschung“ per E-Mail ohne weitere Angaben zum Inhalt der Befragung durch ein Marktforschungsinstitut eingeladen. Zu Beginn der Befragung bestand nach der Darstellung der Teilnehmerinformation die Möglichkeit der aktiven Verweigerung.
Die Teilnehmerinformation enthielt neben Fakten zum Hintergrund der Befragung, Hinweisen zum Datenschutz und zu den beteiligten Forschungseinrichtungen auch eine Definition von psychischen und psychosomatischen Erkrankungen: „Alle Beschwerden und Erkrankungen, die mit der Psyche in Verbindung stehen (z. B. Depressionen, Burnout, zwanghaftes Verhalten, Angst-, Ess- oder Suchtstörungen) einschließlich psychosomatischer Beschwerden (z. B. chronische Erschöpfung oder wiederkehrende Schlafstörungen) mit so starken Beeinträchtigungen, dass der Alltag bzw. die Arbeit nicht mehr wie bisher bewältigt werden kann.“
Stichprobenzugang- und -umfang
Der Stichprobenzugang erfolgte mittels Online-Befragung durch das Marktforschungsinstitut Research Now in Hamburg ( https://www.dynata.com/ ). Dieses hat durch seinen verfügbaren Adressenpool von freiwillig registrierten Befragungsteilnehmern („Access Panel“) bundesweiten Kontakt zu Arbeitnehmern in unterschiedlichsten Branchen.
Die Adressierten wurden mittels eines geringen materiellen Anreizes („Incentive“) zur Teilnahme gewonnen. Dieser wurde im Fall einer vollständigen Beantwortung des Fragebogens auf einem Gutschein-Sammelkonto gutgeschrieben ( https://www.valuedopinions.de/kostenlose-gutscheine/ ).
Zur Absicherung einer ausreichenden Datenbasis für umfangreichere multivariate statistische Analysen wurden insgesamt jeweils 300 Beschäftigte aus der Gruppe der „Blue“ und aus der Gruppe der „White Collar Worker“ angestrebt. Hierzu ordnete das Befragungsinstitut a priori die Information der in der Adressdatenbank hinterlegten Berufsangaben grob den beiden Jobtypen zu:
- „Blue Collar Worker“: verarbeitendes/produzierendes Gewerbe bzw. Handwerk;
- „White Collar Worker“: Dienstleistungen (Handel, Instandhaltung/ Reparaturen, Verkehr und Nachrichtenübermittlung, Banken und Versicherungen, Grundstücks- und Wohnungswesen, Öffentliche Verwaltung, Erziehung und Unterricht, Gesundheits- und Sozialwesen).
Neben dem Jobtyp wurde auch die Gleichverteilung der Quoten für Alter und Geschlecht angestrebt. Nicht zur Zielgruppe gehörende Teilnehmer, Verweigerer und Studienabbrecher wurden durch das Nachziehen zufällig ausgewählter Adressen in den beiden Gruppen ausgeglichen. Eine etwaige Stichprobenverzerrung („Bias“) durch Drop Outs wurde hinsichtlich der Kategorie Jobtyp überprüft. Durch eine im Online-Tool implementierte Ausfüllkontrolle wurden unvollständige Datensätze vermieden.
Datenauswertung
Neben der deskriptiven Auswertung werden in zukünftigen Publikationen vergleichende bi- und korrelative multivariate (Regressions-) Analysen durchgeführt. Im Fall bivariater Analysen werden die dem Datenniveau entsprechenden Verfahren eingesetzt (Chi 2 - und Mann-Whitney- U- Test).
Die zu den Post hoc- Tests gehörigen Effektstärken werden mittels Symmetriemaß „phi“ bzw. Kontingenzkoeffizient „C“ (Chi 2 -Test) und „w“ (Mann-Whitney-U Test; Formel: Prüfgröße U/Wurzel (Fallzahl)) dargestellt. Werte unter 0.3 werden als niedrige, 0.3-0.5 als moderate und über 0.5 als hohe Effektstärke klassifiziert (Bühner u. Ziegler 2009).
Diskussion und Ausblick
Der Zusammenhang zwischen Merkmalen der modernen Arbeitswelt und psychischen bzw. psychosomatischen Symptomen wie z. B. emotionale Erschöpfung und ihren körperlichen Folgen (Burnout) bis hin zu Depressionen ist – wie eingangs aufgezeigt – wissenschaftlich gut belegt, auch wenn ein direkter Kausalzusammenhang nur in prospektiven Längsschnittstudien belegt werden kann.
Es existieren jedoch unseres Wissens nach keine systematisch ermittelten Erkenntnisse zur Frage, welche Kausalität die Betroffenen selbst herstellen, wen sie im Fall auftretender Probleme als primär zuständigen Ansprechpartner wahrnehmen (würden) und an welchen Stellen Prävention ihrer Meinung nach vorrangig ansetzen sollte. Auf diese Fragen fokussiert die Studie, deren Design und Zielsetzung in diesem Beitrag vorgestellt werden.
Zu erwarten ist eine hohe Zustimmung zur Bewertung arbeitsbedingter Belastungen als Risikofaktoren für die Entstehung psychischer Probleme. Die Beanspruchungswahrnehmung unterschiedlicher Belastungen am Arbeitsplatz selbst wurde in bereits durchgeführten Mitarbeiterbefragungen festgestellt. Hierbei lassen sich vermutlich Unterschiede zwischen den beiden Jobtypen aber auch den Geschlechtern feststellen, welche auch auf unterschiedliche Arbeitsbelastungen und deren Wahrnehmung zurückzuführen sind (Lohmann-Haislah 2012; Rothe et al. 2017).
Betriebliche Präventionsmaßnahmen werden von Beschäftigten häufig als wichtig und sinnvoll erachtet. In einer Untersuchung aus dem Jahr 2008 wurden Maßnahmen zur Gestaltung des Arbeitsplatzes und zur Feststellung psychischer Belastungen am häufigsten gewünscht. Weiterhin waren den Befragten Maßnahmen gegen Mobbing und bewegungsorientierte Angebote wichtig (Badura et al. 2009). Inwieweit sich die Antworten der in dieser Studie Befragten damit decken, bleibt abzuwarten. Ebenso die Einschätzung der Befragten zu gesellschaftlichen und individuellen Präventionsmaßnahmen.
Bei der Frage nach der ersten Ansprechperson im Falle einer psychischen Erkrankung wäre zu vermuten, dass die Befragten den Hausarzt als ersten Ansprechpartner wählen würden, da die Schlüsselrolle des Hausarztes in der (psychologischen) Versorgung unbestritten ist (Larisch et al. 2013).
Die Ergebnisse der inhaltlichen Analysen werden an anderer Stelle vorgestellt. Aus den Erkenntnissen sollen Optimierungsmöglichkeiten für Prävention im Setting Betrieb und an den Schnittstellen zur Gesundheitsversorgung abgeleitet werden.
Rahmen der Studie
Finanzierung: Die Entwicklung des Fragebogens erfolgte im Rahmen des Teilprojekts PHOEBE („Prävention Psychischer und Psychosomatischer Erkrankungen von Beschäftigten – innerhalb und außerhalb des Betriebes“) des „Kompetenzzentrums Prävention psychischer und psychosomatischer Störungen in der Arbeits- und Ausbildungswelt“ (PPAA). Die Förderung des Ministeriums für Wissenschaft, Forschung und Kunst des Landes Baden-Württemberg 2013 bis 2015 umfasste in erster Linie die Befragung von Haus- und Betriebsärzten, Psychotherapeuten und Personalverantwortlichen in Betrieben. Die vorliegende Beschäftigtenbefragung wurde durch Eigenmittel der beteiligten Institutionen finanziert. Das Institut für Arbeitsmedizin, Sozialmedizin und Versorgungsforschung, Universitätsklinikum Tübingen erhält eine institutionelle Förderung durch den Verband der Metall- und Elektroindustrie Baden-Württemberg e. V. (Südwestmetall).
Ethikvotum: Für die vorliegende Studie war nach Aussagen der zuständigen Ethikkommission der Medizinischen Fakultät des Universitätsklinikums Tübingen kein Ethikvotum erforderlich (Schreiben 240/2014BO2).
Beitrag der Autorinnen und Autoren: MM und MAR entwickelten das Studiendesign, MM, ER, FJ und MAR entwickelten den Fragebogen, SB, MM und MAR führen die Befragung durch, SB und MM führen die statistischen Analysen durch. SB, MM und MAR schrieben das Manuskript, das von ER, FJ, HG und SZ kritisch durchgesehen wurde. Alle Autorinnen und Autoren lasen das endgültige Manuskript durch und gaben dieses zur Veröffentlichung frei.
Wir danken den Kolleginnen und Kollegen aus der Arbeitsgruppe „Arbeitswelt“ des Kompetenzzentrums PPAA“ für ihre konstruktiven Beiträge bei der Entwicklung des Erhebungsinstruments.
Interessenkonfliktev: MAR, ER und HG führen Forschungsprojekte zu betrieblichen bzw. betriebsnahen Versorgungsangeboten zum Erhalt der psychischen Gesundheit der Beschäftigten durch. Die übrigen Autorinnen und Autoren geben keine Interessenkonflikte an.
Literatur
Alonso J et al.: Prevalence of mental disorders in Europe: results from the European Study of the Epidemiology of Mental Disorders (ESEMeD) project. Acta Psych Scand (Suppl) 2004; 420: 21–27.
Angermeyer MC, Matschinger H, Schomerus G: Attitudes towards psychiatric treatment and people with mental illness: changes over two decades. Br J Psychiatry 2013; 203: 146–151.
Angermeyer MC, Dietrich S: Public beliefs about and attitudes towards people with mental illness: a review of population studies. Acta Psych Scand 2006; 113: 163–179.
Bakker AB, Demerouti E: The Job Demands-Resources model: State of the art. J Manage Psychol 2007; 22: 309–328.
Badura B et al.: Fehlzeiten-Report 2016: Unternehmenskultur und Gesundheit – Herausforderungen und Chancen. Berlin: Wissenschaftliches Institut der AOK (WIdo), 2016.
Badura B et al.: Fehlzeiten-Report 2012: Gesundheit in der flexiblen Arbeitswelt: Chancen nutzen – Risiken minimieren. Berlin: Wissenschaftliches Institut der AOK (WIdo), 2012.
Badura B et al.: Fehlzeiten-Report 2008: Betriebliches Gesundheitsmanagement: Kosten und Nutzen: Zahlen, Daten, Analysen aus allen Branchen der Wirtschaft. Berlin: Wissenschaftliches Institut der AOK (WIdo), 2009.
Bahlmann J, Schomerus G, Angermeyer MC: Nicht ganz dasselbe: Krankheitsvorstellungen von Burnout und Depression in der Allgemeinbevölkerung. Psychiat Prax 2015; 42: 443–447.
BAuA (Bundesanstalt für Arbeitsschutz und Arbeitsmedizin): Gefährdungsbeurteilung psychischer Belastung – Erfahrungen und Empfehlungen, 1. Aufl. Berlin: Erich Schmidt, 2014.
Bundesministeriums für Arbeit und Soziales (BMAS): Gewünschte und erlebte Arbeitsqualität. Abschlussbericht der repräsentativen Befragung im Auftrag des Bundesministeriums für Arbeit und Soziales (BMAS). Freiburg: Forschungsbericht 456, 2015.
BPtK – Bundespsychotherapeutenkammer: Komplexe Abhängigkeiten machen psychisch krank – BPtK-Studie zu psychischen Belastungen in der modernen Arbeitswelt. 2010. Beziehbar von: www.bptk.de/uploads/media/20100518_psychische_erkrankungen_in_der_arbeitswelt.pdf
BPtK – Bundespsychotherapeutenkammer: Wartezeiten in der ambulanten psychotherapeutischen Versorgung 2011. Beziehbar von: www.bptk.de/uploads/media/110622_BPtK-Studie_Langfassung_Wartezeiten-in-der-Psychotherapie_01.pdf .
Bramesfeld A et al.: What promotes and inhibits cooperation in mental health care across disciplines, services and service sectors? A qualitative study. Epidemiol Psychiatr Sci 2012; 21: 63–72.
Braun M, Kirschner J, Vach W, Boeker M: Evaluation einer Ratgeberapplikation für die Muskeldystrophie Duchenne. GMS German Medical Science, 2014 (online): 266 (59. GMDS Jahrestagung, Göttingen, 7.–10.9.2014: Big Data und Forschungsinfrastruktur – Perspektiven für die Medizin).
Bühner M, Ziegler M: Statistik für Psychologen und Sozialwissenschaftler. München: Pearson Studium, 2009.
Burman-Roy S et al.: Which patients are seen by an occupational psychiatry service? Occup Med Oct 2013; 63: 507–509.
Butterworth P et al.: The psychosocial quality of work determines whether employment has benefits for mental health: results from a longitudinal national household panel survey. Occup Environ Med 2011; 68: 806–812.
Clement S et al.: What is the impact of mental health-related stigma on help-seeking? A systematic review of quantitative and qualitative studies. Psychol Med 2015; 45; 11–27.
Deutsche Rentenversicherung: Rentenversicherung in Zeitreihen. 2015.
Dewa CS: Worker Attitudes towards Mental Health Problems and Disclosure. Int J Occup Environ Med 2014; 5: 175–186.
Dietrich S, Mergl R, Rummel-Kluge C, Stengler K: Psychische Gesundheit in der Arbeitswelt aus der Sicht von Betriebs- und Werksärzten. Psychat Prax 2012; 39: 40–42.
Fernandes C, Pereira A: Exposure to psychosocial risk factors in the context of work: a systematic review. Rev Saúde Pública 2016; 50.
Finney C et al.: Organizational stressors associated with job stress and burnout in correctional officers: a systematic review. BMC Public Health 2013; 13: 1.
GDA – Gemeinsame Deutsche Arbeitsschutzstrategie, Arbeitsprogramm Psyche. Arbeitsschutz in der Praxis. Empfehlungen zur Umsetzung der Gefährdungsbeurteilung psychischer Belastungen. Berlin, 2016.
Gregersen S, Kuhnert S, Zimber A, Nienhaus A: Führungsverhalten und Gesundheit – Zum Stand der Forschung. Gesundheitswesen 2011; 73: 3-12.
Grobe T, Steinmann S: Gesundheitsreport 2016.Gesundheit zwischen Beruf und Familie. Hamburg: Techniker Krankenkasse, 2016.
Hamann J, Mendel R, Kissling W: Psychische Erkrankungen am Arbeitsplatz aus Sicht von Unternehmensmitarbeitern. Psychat Prax 2013; 40: 447–449.
Hasselhorn H-M, Freude G: Der Work Ability Index – ein Leitfaden. 1. Aufl. Bremerhaven: Wirtschaftsverlag NW, 2007, S. 87.
Hölzer M: Psychische Gesundheit im Betrieb. Psychother Dialog 2012; 13: 52–55.
Hofmann F: Psychische Belastung und Beanspruchung – eine betriebliche Herausforderung? Psychische Belastung und Beanspruchung am Arbeitsplatz. Deutsches Institut für Normung (Hrsg.). Berlin: Beuth 2012,S. 58–68.
IGES Institut. DAK Gesundheitsreport 2016: Analyse der Arbeitsunfähigkeitsdaten. Schwerpunkt: Gender und Gesundheit. Hamburg: DAK, 2016.
Januar V, Saffery R, Ryan J: Epigenetics and depressive disorders: a review of current progress and future directions. Int J Epidemiol 2015; 44: 1364–1387.
Joosen MCW et al.: An international comparison of occupational health guidelines for the management of mental disorders and stress-related psychological symptoms. Occup Environ Med 2015; 72: 313–322.
Jorm AF: Mental health literacy: Empowering the community to take action for better mental health. American Psychologist 2012; 67: 231–243.
Knesebeck O von dem et al.: Socioeconomic status and beliefs about depression, schizophrenia and eating disorders. Soc Psychiatry Psychiatr Epidemiol 2013; 48: 775–782.
Knoche K, Lummer S, Schudlich T, André S: Betriebliches Eingliederungsmanagement (BEM). In: Rieger MA, Hildenbrand S, Nesseler T, Letzel S, Nowak D (Hrsg.): Prävention und Gesundheitsförderung an der Schnittstelle zwischen kurativer Medizin und Arbeitsmedizin. Landsberg: Ecomed, 2016, S. 287–295.
Kroll LL, Lampert T: Arbeitslosigkeit, prekäre Beschäftigung und Gesundheit. Robert Koch-Institut Berlin, GBE kompakt 2012; 3(1).
Kruse J, Herzog W: Zur ambulanten psychosomatischen/psychotherapeutischen Versorgung in der kassenärztlichen Versorgung in Deutschland—Formen der Versorgung und ihre Effizienz – Zwischenbericht 2012. Gutachten im Auftrag der Kassenärztlichen Bundesvereinigung (KBV), 2012.
Larisch A et al.: Behandlung psychischer und psychosomatischer Beschwerden – Inanspruchnahme, Erwartungen und Kenntnisse der Allgemeinbevölkerung in Deutschland. Z Psychosom Med Psychother 2013; 59: 153–169.
Lampert T, Kroll LE, Müters S, Stolzenberg H: Messung des sozioökonomischen Status in der Studie „Gesundheit in Deutschland aktuell“ (GEDA). Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz 2013; 56: 131–143.
Llena-Nozal A, Lindeboom M, Portrait F: The effect of work on mental health: does occupation matter? Health Econ 2004; 13: 1045–1062.
Lohmann-Haislah, A: Stressreport Deutschland 2012. Psychische Anforderungen, Ressourcen und Befinden. Berlin: BAuA, 2012.
Mack S et al.: Self-reported utilization of mental health services in the adult German population-evidence for unmet needs? Results of the DEGS1-Mental Health Module (DEGS1-MH). Int J Methods Psychiatr Res 2014; 23: 289–303.
Michaelis M et al.: Prevention of common mental disorders in employees – conception, study design and sample characteristics of a multi-target survey. Mental Health Prev 2016; 4: 88–95.
Moßhammer D et al.: Die Kooperation zwischen Haus- und Betriebsärzten in Deutschland: Wo befinden sich Defizite und Barrieren? Eine qualitative Analyse anhand von Fokusgruppeninterviewsl. Z Evid Fortbild Qual Gesundhwes 2012; 106: 639–648.
Moßhammer D et al.: Cooperation between general practitioners and occupational health physicians in Germany: how can it be optimised? A qualitative study. IAOEH 2014; 87: 137–146.
Nielsen MB, Magerøy N, Gjerstad J, Einarsen S: Workplace bullying and subsequent health problems. Tidsskriftet 2014; 134: 1233–1238.
Nieuwenhuijsen K, Bruinvels D, Frings-Dresen M: Psychosocial work environment and stress-related disorders, a systematic review. Occup Med 2010; 60: 277–286.
Nübling M et al.: Psychosocial work load and stress in the geriatric care. BMC Public Health, 2010; 10: 428.
Nübling M et al.: Measuring psychological stress and strain at work: Evaluation of the COPSOQ Questionnaire in Germany [Methoden zur Erfassung psychischer Belastungen: Erprobung des COPSOQ in Deutschland]. GMS Psycho-Social-Medicine 2015; 3: 1–14.
OECD: Health at a Glance 2015: OECD Indicators. Paris: OECD Publishing, 2015.
Pejtersen JH, Kristensen TS, Borg V, Bjorner JB: The second version of the Copenhagen Psychosocial Questionnaire. Scand J Public Health 2010; 38 (3 Suppl): 8–24.
Peter R, Hasselhorn HM: Arbeit, Alter, Gesundheit und Erwerbsteilhabe. Ein Modell. Bundesgesundheitsbl 2013; 56: 415–421.
Preiser C, Wittich A, Rieger MA: Psychosomatische Sprechstunde im Betrieb – Gestaltungsformen des Angebots [Psychosomatic consultation in the workplace – Description and modelling of a new health-related service]. Das Gesundheitswesen, published online, October 2014.
Preiser C et al.: Psychosomatic consultation in the workplace: opportunities and limitations of the services offered – results of a qualitative study. Int Arch Occup Environ Health 2016; 89: 599–608.
Repetti RL, Taylor SE, Seeman TE: Risky families: Family social environments and the mental and physical health of offspring. Psychological Bulletin. 2002; 128: 330–366.
Richter D, Berger K: Nehmen psychische Störungen zu? Update einer systematischen Übersicht über wiederholte Querschnittsstudien. Psychiat Prax 2013; 40: 176–182.
Robert Koch-Institut (Hrsg.): Daten und Fakten: Ergebnisse der Studie „Gesundheit in Deutschland aktuell 2010“. Beiträge zur Gesundheitsberichterstattung des Bundes. Berlin: RKI, 2012.
Roschker NS: Psychische Gesundheit als Tabuthema in der Arbeitswelt. Analyse der DAX 30 und Leitfaden für die Unternehmensberichterstattung. Wiesbaden: Springer Gabler, 2013.
Rothe L et al.: Psychische Gesundheit in der Arbeitswelt – Wissenschaftliche Standortbestimmung. 1. Aufl. Projektnummer: F 2353. Dortmund: Bundesanstalt für Arbeitsschutz und Arbeitsmedizin 2017.
Rothermund E et al.: “Psychosomatic consultation in the workplace”: a new model of care at the interface of company-supported mental health care and consultation-liaison psychosomatics: design of a mixed methods implementation study. BMC Public Health 2012; 12: 780.
Rothermund E et al.: Behandlung psychosomatischer Beschwerden im Arbeitskontext – Konzept und erste Daten. Z Psychosom Med Psychother 2014; 60: 177–189.
Rüsch N et al.: Shame, perceived knowledge and satisfaction associated with mental health as predictors of attitude patterns towards help-seeking. Epidemiol Psychiat Sci 2014; 23: 177–187.
Schütte M, Köper B: Veränderung der Arbeit. Bundesgesundheitsblatt, Gesundheitsforschung, Gesundheitsschutz 2013; 56: 422–429.
Schweitzer J, Aguilar-Raab C, Hunger C: Systemveränderungen messbar machen: EVOS und EXIS als neuartige „Systemfragebögen“. Kontext 2014; 45: 416–429.
Statistisches Bundesamt: Datenreport 2016. Ein Sozialbericht für die Bundesrepublik Deutschland. Bonn: Bundesamt für politische Bildung, 2016.
Statistisches Bundesamt: Demographische Standards. Wiesbaden: Statistisches Bundesamt, 2010.
Statistisches Bundesamt: Klassifikation der Wirtschaftszweige (Hierarchieebene 1). Wiesbaden: Statistisches Bundesamt, 2008.
Theorell T et al.: A systematic review including meta-analysis of work environment and depressive symptoms. BMC Public Health 2015; 115: 738.
Unger T, Richter R: Epidemiologische Befunde zur Arbeits- und Erwerbsunfähigkeit aufgrund psychischer Erkrankungen. In: Hildenbrand S, Rieger MA (Hrsg.): Dokumentation der 55. Jahrestagung der DGAUM , 18.–20.3.2015. München: Eigenverlag Deutsche Gesellschaft für Arbeitsmedizin und Umweltmedizin, 2015, S. 202–205.
Warszewska-Makuch M, Bedyska S, onierczyk-Zreda D: Authentic leadership, social support and their role in workplace bullying and its mental health consequences. Int J Occup Saf Ergon 2015; 21: 128–140.
Wittchen H, Jacobi F: Die Versorgungssituation psychischer Störungen in Deutschland. Eine klinisch-epidemiologische Abschätzung anhand des Bundes-Gesundheitssurveys 1998. Psychotherapeutenjournal 2001; 44: 993–1000.
Für die Verfasser
Dr. rer. sec. Martina Michaelis
Institut für Arbeitsmedizin, Sozialmedizin und Versorgungsforschung
Universitätsklinikum Tübingen
Wilhelmstraße 27 – 72074 Tübingen
Fußnoten
1 Institut für Arbeitsmedizin, Sozialmedizin und Versorgungsforschung (Direktorin: Prof. Dr. med. Monika A. Rieger), Universitätsklinikum Tübingen
2 Abt. Psychosomatische Medizin und Psychotherapie (Direktor: Prof. Dr. med. Stephan Zipfel), Medizinische Universitätsklinik Tübingen
3 Psychosomatische Medizin und Psychotherapie (Direktor: Prof. Dr. med. Harald Gündel), Universitätsklinikum Ulm
4 FFAS – Freiburger Forschungsstelle Arbeits- und Sozialmedizin, Freiburg