M. Michaelis1
U. Stößel1
H. von Schwarzkopf2
A. Nienhaus3
F. Hofmann1 †
(eingegangen am 26.06.2019, angenommen am 02.09.2019)
ASU Arbeitsmed Sozialmed Umweltmed 2019; 54: 666–670
Safe assignment of hepatitis- or HIV-infected employees in health services: How common are consultative interdisciplinary expert committees? Findings from a survey of occupational physicians
Background: Activities in the health service with a particular risk of injury increase the risk of contracting hepatitis B, hepatitis C or HI viruses (HBV, HCV, HIV). Conflicting legal regulations as well as gaps in the regulations and official recommendations of scientific societies which are presumably not sufficiently followed lead to uncertainties regarding the safe employment of chronically infected employees.
The German Association for the Control of Viral Diseases (DVV) recommends the control of the virus load in the case of an increased transmission risk for patients. Further, counselling of the employer by a formally implemented interdisciplinary expert committee is recommended, if necessary. Little is known about the existence of such committees. Therefore, occupational physicians in the health service sector were asked about their experiences and theoretical options for action in this regard. The final report of the extensive method mix project is available on the website www.ffas.de.
Results: The questionnaire response was 6 % (n=101). Around a quarter of the surveyed occupational physicians reported the existence of a formally implemented expert committee in the last facility they supervised. In theory, 38 % would initiate a case conference in the case of an HCV-infected surgeon.
Discussion: The very low questionnaire response rate implies a strong response bias and does not allow any generalizing conclusions about the dissemination of interdisciplinary expert committees. However, it can be assumed that they are rarely formally implemented in health service facilities. One of the reasons might be due to the fact that the topic is still taboo, especially in smaller institutions
Conclusions: We propose a works council agreement as basis for a quality-assured operational procedure for the work of chronically infected persons. A legally and data-protection-certified sample as well as the corresponding guideline for action were developed within the framework of the project (www.ffas.de). The material is also valid for MRSA colonization of employees.
Keywords: employment of infected employees – hepatitis – HIV – survey – occupational health physicians – works council agreement
Zum sicheren Einsatz Hepatitis- oder HIV-infizierter Beschäftigter im Gesundheitsdienst: Wie verbreitet sind beratende interdisziplinäre Expertengremien? Erkenntnisse aus einer Betriebsärztebefragung
Hintergrund: Bei Tätigkeiten im Gesundheitsdienst mit besonderer Verletzungsgefahr besteht ein erhöhtes Risiko, sich mit Hepatitis-B-, Hepatitis-C- oder HI-Viren (HBV, HCV, HIV) zu infizieren. Unterschiedliche gesetzliche Regelungen, aber auch Regelungslücken sowie vermutlich häufig nicht hinreichend befolgte offizielle Empfehlungen wissenschaftlicher Fachgesellschaften führen bis heute zu Handlungsunsicherheiten hinsichtlich des sicheren Tätigkeitseinsatzes von chronisch infizierten Beschäftigten bei Betriebsärzten und anderen betrieblichen Akteuren.
Die Deutsche Vereinigung zur Bekämpfung der Viruskrankheiten (DVV) empfiehlt die Kontrolle der Viruslast, wenn eine erhöhte Übertragungsgefahr für Patienten besteht, und ggf. die Beratung des Arbeitgebers durch ein formal benanntes interdisziplinäres betriebliches Expertengremium. Über die Verbreitung solcher Gremien ist wenig bekannt. Daher wurden im Jahr 2017 1774 Betriebsärzte im Gesundheitsdienst zu ihren Erfahrungen und theoretischen Handlungsoptionen befragt. Der Projektbericht des umfangreichen Methodenmix-Projekts ist auf der Internetseite www.ffas.de abrufbar.
Ergebnisse: Der Fragebogenrücklauf betrug 6 % (n=101). Rund ein Viertel der befragten Betriebsärzte berichtete von der Existenz eines formal benannten Expertengremiums in der zuletzt betreuten Einrichtung. Theoretisch würden Betriebsärzte auch in Zweifelsfällen mehrheitlich keine eine Fallkonferenz einberufen.
Diskussion: Der niedrige Fragebogenrücklauf impliziert einen starken Antwortbias und lässt keine verallgemeinernden Rückschlüsse auf die Verbreitung interdisziplinärer Expertengremien zu. Es ist allerdings davon auszugehen, dass diese selten formal in Einrichtungen des Gesundheitsdiensts implementiert sind. Einer der Gründe kann eine nach wie vor bestehende Tabuisierung des Themas vor allem in kleineren Einrichtungen sein.
Schlussfolgerungen: Als Grundlage für ein qualitätsgesichertes betriebliches Vorgehen zum Tätigkeitseinsatz chronisch Infizierter schlagen wir eine Betriebsvereinbarung vor. Ein juristisch und datenschutzrechtlich geprüftes Muster sowie dazugehörige Handlungshilfen (auch gültig für MRSA-Besiedelung von Beschäftigten) wurden im Rahmen des Projekts entwickelt (www.ffas.de).
Schlüsselwörter: Tätigkeitseinsatz infizierter Beschäftigter – Hepatitis – HIV – empirische Befragung – Betriebsärzte – Betriebsvereinbarung
Einleitung
Ein geringer, aber nicht zu vernachlässigender Prozentsatz von Beschäftigten im Gesundheitsdienst ist mit dem Hepatitis-B-Virus (HBV), dem Hepatitis-C-Virus (HCV) oder dem HI-Virus infiziert (Kralj 2004; Westermann et al. 2015). Eine Infektionsübertragung auf Patienten ist durch die mögliche hohe Viruslast insbesondere bei HBV bedeutsam. Kleinste Läsionen an den Fingern von Operateuren können somit zur Infektion führen. Aber auch bei anderen als chirurgischen Tätigkeiten wurden Infektionen dokumentiert. Das Übertragungsrisiko bei HIV hingegen ist als gering einzustufen, während das Risiko einer HCV-Infektion in der Mitte liegt. Von Ende der 1960er Jahre bis 2013 wurden in der wissenschaftlichen Literatur mehr als 700 Fälle einer HBV-Infektionsübertragung von Beschäftigten auf Patienten, mehr als 400 HCV-Fälle zwischen 1995 und 2015 sowie 9 HIV-Fälle zwischen 1987 und 2003 (Hofmann 2015; Michaelis et al. 2018) dokumentiert. Dabei ist von einem starken Publikationsbias auszugehen.
Durch eine starke Tabuisierung des Themas muss eine gewisse Dunkelziffer bei den genannten Infektionen angenommen werden. Allerdings zeigt sich bei HVB durch die Impfung und bei HCV und HIV durch effektive Therapien in jüngerer Zeit ein rückläufiger Trend.
Zum beruflichen Einsatz Hepatitis-Infizierter hat die Deutsche Vereinigung zur Bekämpfung der Viruskrankheiten (DVV) erstmals 1999 Empfehlungen herausgegeben; der derzeitige Wortlaut wurde vor mehr als zehn Jahren verfasst (DVV 2007) und wird derzeit aktualisiert (mündliche Auskunft, Stand September 2019). Empfehlungen für HIV-Infizierte folgten 2012 (DVV 2012). Kernstück der Empfehlungen für Entscheidungsprozesse beim sicheren Einsatz chronisch infizierter Beschäftigter ist die Beratung durch ein interdisziplinär besetztes Expertengremium. Dieses soll bei Tätigkeiten mit erhöhter Personal-Patient-Übertragungsgefahr dezidierte Empfehlungen für Arbeitgeber und Betroffene aussprechen. Dies erfolgt am besten im Rahmen einer „Fallkonferenz“ (dieser Begriff wurde von uns gewählt).
Für Tätigkeiten mit erhöhter Verletzungsgefahr (beispielsweise Operationen) werden besondere Vorsichtsmaßnahmen benannt. Das Vorgehen bei HBV- und HCV-Infizierten wird in Abhängigkeit von der Viruslast differenziert. Bei HIV-Infektionen ist die Grenzwertfestlegung vergleichsweise schwieriger, da Erkenntnisse nur auf experimentellem Weg zur Verfügung stehen (Rabenau 2012); das Einhalten der DVV-Empfehlungen bietet jedoch ausreichend Sicherheit.
Probleme in der betrieblichen Praxis
Trotz der genannten einschlägigen Empfehlungen kam es – durch z.T. konkurrierende gesetzliche Regelungen – in der Vergangenheit in der Praxis vielfach zu Handlungsunsicherheiten und uneinheitlichen Vorgehensweisen. Die Folgen sind häufig – und bis heute – die Diskriminierung betroffener Beschäftigter bis hin zu ungerechtfertigten arbeits- und sozialrechtlichen Konsequenzen. Vor diesem Hintergrund sind auch die Rollenverteilung der betrieblichen Akteure und deren Zusammenwirken von Unsicherheiten geprägt.
Die Problematik des Themas hat unser Forschungsteam 2016–2018 im Rahmen einer Methodenmixstudie mit finanzieller Unterstützung der Berufsgenossenschaft für Gesundheitsdienst und Wohlfahrtspflege (BGW) aufgearbeitet. Das Projekt umfasste die Sichtung nationaler und internationaler Empfehlungen zur Vermeidung einer Personal-Patient-Übertragung, Experteninterviews mit Vertretern unterschiedlicher Disziplinen, die anonymisierte Systematisierung schriftlich dokumentierter HBV-/HCV-/HIV-Fälle aus der langjährigen arbeitsmedizinischen Beratungstätigkeit von FH am Robert Koch-Institut in Berlin und die Recherche entsprechender arbeits- und sozialrechtlicher Urteile in der Datenbank www.juris.de. Darüber hinaus erfolgten schriftliche Befragungen von Betriebsärzten, Hygienefachärzten (Schwarzkopf et al. 2018) und Amtsärzten zu ihren Erfahrungen, Einstellungen und Wünschen. Der Projektbericht (Michaelis et al. 2018) ist auf der Internetseite www.ffas.de verfügbar.
Aus der Sicht von Betriebsärzten bestehen in der Praxis Probleme und teilweise auch Handlungsunsicherheiten bei Hepatitisvirus- und HIV-Infektionen bei Beschäftigten:
- im Einzelfall bei medizinisch-fachlichen Entscheidungen zum Tätigkeitseinsatz Betroffener,
- im Spannungsfeld „Berufliche Schweigepflicht vs. Informationspflicht“ mit dem Extremfall „Rechtfertigender Notstand“ nach § 34 StGB (Möller 2015), verschärft durch die Stärkung des Selbstbestimmungsrechts von Beschäftigten im Hinblick auf medizinische Untersuchungen im Rahmen der 2013 novellierten Arbeitsmedizinischen Vorsorgeverordnung (ArbMedVV), und
- in Rollenkonflikten im Sinn einer Übertragung von Verantwortung, die nicht dem Arbeits-, sondern dem Patientenschutz zugeordnet ist (Osebek 2013).
Das Teilen von Verantwortlichkeiten und eine höhere Handlungssicherheit hinsichtlich des Patientenschutzes für Arbeitgeber, Vorgesetzte, Betriebsarzt und potenziell infektiöse Beschäftigte ist möglich, wenn das weitere Vorgehen durch die erwähnte konsensbasierte Abstimmung und Beratung durch ein interdisziplinär aufgestelltes Expertengremium erfolgt. Da zur tatsächlichen Umsetzung der DVV-Empfehlungen in der Praxis bislang wenig bekannt ist, war eines der Erkenntnisziele des IGE-Projekts eine entsprechende Bestandsaufnahme. Im Folgenden werden ausgewählte Ergebnisse aus der Befragung von Betriebsärzten präsentiert und es wird diskutiert, an welchen Stellen aus unserer Sicht Ergänzungsbedarf besteht. Folgende Forschungsfragen sollen beantwortet werden:
- Inwieweit werden die DVV-Empfehlungen zur Beratung von Arbeitgebern und Beschäftigten durch interdisziplinäre Expertengremien in der betrieblichen Praxis umgesetzt und welche Rolle haben Betriebsärzte dabei?
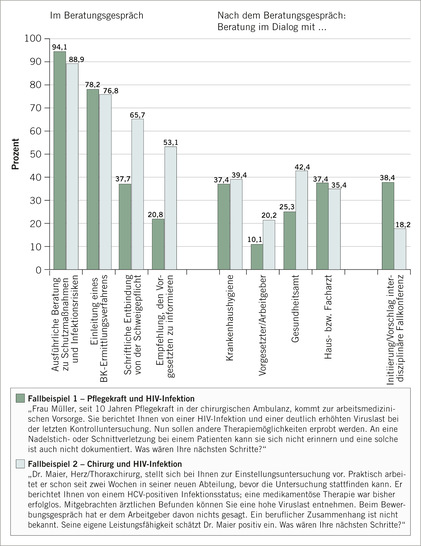
- Wie würden Betriebsärzte theoretisch handeln, wenn sie mit einem chronisch HCV-infizierten Chirurgen bzw. einer HIV-infizierten Pflegekraft in ihrer arbeitsmedizinischen Praxis konfrontiert wären?
- Welche Erfahrung mit interdisziplinärer betrieblicher Zusammenarbeit an den Schnittstellen Arbeits- und Patientenschutz haben die Befragten in der Praxis gemacht?
Methoden
Im April 2017 wurden 1774 Betriebsärzte im Gesundheitsdienst mit einem standardisierten Papierfragebogen angeschrieben. Der Stichprobenzugang erfolgte über die eigene Teilnehmer-Stammdatenbank unserer „Freiburger Symposien für Arbeitsmedizin im Gesundheitsdienst“ (www.ffas.de) mit einem Reminder nach fünf Wochen. Die Operationalisierung speziell von Forschungsfrage 2 erfolgte durch die Konstruktion zweier Fallbeispiele mit Mehrfachantwortmöglichkeiten. Die Daten wurden deskriptiv ausgewertet; zur besseren Anschaulichkeit werden auch Anteile unter n=100 prozentuiert.
Ergebnisse
Der Fragebogenrücklauf betrug 5,7 % (n=101).
1. Erfahrung mit interdisziplinären Expertengremien in der betrieblichen Praxis
90 % der antwortenden Betriebsärzte hatten Erfahrung mit chronisch infizierten Beschäftigten im zuletzt betreuten Krankenhaus. 31,1 % berichteten von Einsatzproblemen infizierter Beschäftigter, seit sie das Krankenhaus betreuten, in den letzten 10 Jahren.
Rund ein Viertel der befragten Betriebsärzte gab die Existenz eines formal benannten Expertengremiums in der zuletzt betreuten Einrichtung an (27,7 %; n=28, n=100). In nahezu allen Häusern fand auch schon einmal eine Fallkonferenz zur Beurteilung der Einsatzfähigkeit eines chronisch infizierten Beschäftigten statt (27,0 %), allerdings selten in den vergangenen 10 Jahren (13,0 %).
Hinsichtlich der Rollenverteilung im Prozess einer stattgefundenen Fallkonferenz hatten stets die Betriebsärzte die Initiative ergriffen, die Zusammenkunft mehrheitlich auch moderiert (59,3 %), dokumentiert (70,8 %) und die getroffenen Vereinbarungen kontrolliert (80,8 %).
2. Theoretisches Handeln im Fall eines chronisch infizierten Beschäftigten in der arbeitsmedizinischen Praxis
Nach dem eigenen theoretischen Handeln gefragt, würde nur ein geringer Teil der befragten Betriebsärzte auch eine Fallkonferenz vorschlagen (38 % bei einer HIV-infizierten Pflegekraft und 18 % bei einem HCV-infizierten Chirurgen; s. ➥ Abb. 1, rechte Seite). Im Einzelnen würden fast alle Betriebsärzte in beiden Fällen die Betroffenen u.a. ausführlich zu persönlichen Schutzmaßnahmen und Infektionsrisiken beraten.
Nach dem Beratungsgespräch würden sich jeweils ein Drittel mit dem Krankenhaushygieniker und auch mit dem Hausarzt in Verbindung setzen, 42 % bzw. 25 % (HCV bzw. HIV) mit dem Gesundheitsamt. Eine Information des Vorgesetzten wurde nur selten genannt; hier war in handschriftlichen Anmerkungen häufig auch der Zusatz „anonym“ angefügt.
3. Erfahrung mit betrieblicher Zusammenarbeit an den Schnittstellen Arbeits- und Patientenschutz
Eine Zusammenarbeit mit dem Krankenhaushygieniker, dem Hausarzt, dem Vorgesetzten des infizierten Beschäftigten bzw. dem Gesundheitsamt war bei höchstens zwei von drei der letzten Fälle im zuletzt betreuten Krankenhaus gegeben (65,2/61,5/56,3/46,9 %) . Höchstens rund 50 % der Betriebsärzte, die diese Erfahrung gemacht hatten, bewerteten die Kooperation positiv (53,3/30,5/29,6/22,2 %).
Diskussion
Interdisziplinäre Expertengremien zur Beratung des Arbeitgebers chronisch infizierter Beschäftigter, wie von Fachgremien empfohlen, scheinen in der Praxis selten zu sein. Entsprechende Fallkonferenzen wurden von den antwortenden 101 Betriebsärzten in unserer Studie nicht oder nur nach eingehender Erwägung favorisiert. Grund für die geringe Verbreitung kann u.a. – neben einer möglichen Aufwandvermeidung bei gleichzeitig begrenzten Einsatzstunden – eine nach wie vor bestehende Tabuisierung des Themas vor allem in kleineren Einrichtungen sein.
Die Nichtbefolgung der entsprechenden Empfehlungen der DVV kann angesichts der in der Methodenmixstudie (Michaelis et al. 2018) zusammengetragenen Handlungsunsicherheiten und sozialer Ungerechtigkeiten gegenüber Betroffenen im Einzelfall als Defizit betrachtet werden. Auf der anderen Seite hat sich das Problem, wie bereits erwähnt, durch die HBV-Impfung und wirkungsvolle HCV- und HIV-Therapieoptionen in den vergangenen Jahren entschärft. Dennoch besteht die Problematik vereinzelt auch heute noch, wie andere Projektteile zeigen.
Betriebsärzte sind grundsätzlich mehr Rollenkonflikten ausgesetzt als andere Ärzte (Hasselhorn et al. 2007). Dies gilt auch für das hier diskutierte Thema. Meist obliegt Betriebsärzten nicht nur die Beratung infizierter Beschäftigter, sondern auch die Kontrolle vereinbarter Maßnahmen. Darüber hinaus übernehmen sie häufig federführend die Initiative, Organisation und Moderation. Diese Tätigkeiten gehören nach dem Arbeitsschutzrecht jedoch nicht zu den grundsätzlichen Aufgaben des Betriebsarztes. Sie dürfen im Hinblick auf den Patientenschutz vom Arbeitgeber auch nicht selbstverständlich eingefordert werden; die Weisungsfreiheit gemäß § 8 Arbeitssicherheitsgesetz (Unabhängigkeit bei der Anwendung der Fachkunde) ist zu beachten. Eine entsprechende Lotsenfunktion im Rahmen der betriebsärztlichen Aufgaben ist dabei unbenommen.
Auf der anderen Seite ist nicht von der Hand zu weisen, dass das Thema Gesundheit sowohl von Beschäftigten als auch von Patienten das Kernthema einer Einrichtung des Gesundheitsdienstes ist, das nicht zuletzt eine Kooperation der entsprechenden betrieblichen Akteure erfordert, allen voran Betriebsärzte und Krankenhaushygieniker. Im Hinblick auf chronisch infizierte Beschäftigte scheint diese Kooperation nicht ausgeprägt zu sein und wenn, dann ist sie aus der Sicht von Betriebsärzten häufig unbefriedigend. Hier besteht also Handlungsbedarf.
Limitationen
Der niedrige Fragebogenrücklauf aus einer Stichprobe von Symposiumsteilnehmern impliziert einen starken Antwortbias und lässt keine verallgemeinernden Rückschlüsse auf die Verbreitung interdisziplinärer Expertengremien zu; es ist allerdings davon auszugehen, dass sie selten – wie von der DVV empfohlen – in Einrichtungen des Gesundheitsdiensts formal implementiert sind. Ein Grund für die niedrige Rücklaufquote kann sein, dass Betriebsärzte angesichts guter Erfahrungen mit anderen, auch informellen Lösungen, ein interdisziplinäres Expertengremium nicht für erforderlich ansehen und daher die Beantwortung des Fragebogens nicht für erforderlich hielten.
Schlussfolgerungen
Als Grundlage für ein transparentes, standardisiertes und qualitätsgesichertes betriebliches Vorgehen schlagen wir für die vorliegende Problematik eine Betriebsvereinbarung vor. Ein arbeits- und datenschutzrechtlich geprüfter Mustertext sowie dazugehörige Handlungshilfen (auch für die MRSA-Problematik) wurden im Rahmen des Projekts als niedrigschwellige Lösungsoption für Betriebe entwickelt. Das Dokument wie auch der gesamte Projektbericht kann auf der Internetseite www.ffas.de abgerufen werden.
Ferner wird derzeit eine „Arbeitsmedizinische Empfehlung“ (AME) zu Kernaufgaben und Grenzen der Beratungsaufgaben von Betriebsärzten und zur Definition von Schnittstellen verschiedener Akteure bei Infektionsgefährdungen entwickelt. Es ist davon auszugehen, dass diese aus der Sicht von Betriebsärzten zu mehr Rollenklarheit beitragen wird. Sie wird voraussichtlich ab Mai 2020 auf der Internetseite der Bundesanstalt für Arbeitsschutz und Arbeitsmedizin abrufbar sein (www.baua.de; mündliche Auskunft des Arbeitsgruppenvorsitzenden; Stand September 2019).
Danksagung: Wir danken allen Unterstützern der Studie sowie allen Befragten. Unser besonderer Dank gebührt der BGW für die finanzielle Unterstützung.
Interessenkonflikt: Das Projekt IGE wurde in Kooperation mit der Forschungsabteilung der BGW durchgeführt. Die BGW ist eine Körperschaft des öffentlichen Rechts, die durch ihre Selbstverwaltung kontrolliert wird. Die Forschungsaktivitäten der BGW folgen dem gesetzlichen Auftrag der Unfallversicherungsträger entsprechend dem Sozialgesetzbuch VII. Die Selbstverwaltung der BGW hat der finanziellen Förderung des Projektes zugestimmt. Sie hatte aber keinen Einfluss auf die Art und den Inhalt der Veröffentlichung. Weitere Interessenkonflikte bestehen nicht.
Literatur
BAG Bundesamt für Gesundheit (Schweiz): Prävention blutübertragbarer Krankheiten auf Patienten: Empfehlungen für Personal im Gesundheitswesen mit Hepatitis B-, Hepatitis C- oder HIV-Infektion. Stand Februar 2011, Update September 2013. https://www.bag.admin.ch (Suchbegriff; zuletzt abgerufen am 22.05.2019).
DVV: Empfehlungen zur Prävention der nosokomialen Übertragung von Humanem Immunschwäche-Virus (HIV) durch HIV-positive Mitarbeiterinnen und Mitarbeiter im Gesundheitswesen. 2012. http://www.dvv-ev.de/TherapieempfMerkbl/DVV-GfV-Empfehlung%20zu%20HIV-… (zuletzt abgerufen am 22.05.2019).
DVV: Prävention der nosokomialen Übertragung von Hepatitis-B-Virus (HBV) und Hepatitis C Virus (HCV) durch im Gesundheitswesen Tätige. 2007. http://www.dvv-ev.de/TherapieempfMerkbl/hbvhcv.pdf (zuletzt abgerufen am 22.05.2019)
Hasselhorn HM, Nübling M, Stößel U, Hofmann F, Michaelis M: Die psychosoziale Arbeitssituation von Betriebsärzten im Berufsvergleich. ErgoMed 2007; 1: 8–14.
Henderson DK, Dembry L, Fishman NO et al.: SHEA guideline for management of healthcare workers who are infected with hepatitis B virus, hepatitis C virus, and/or human immunodeficiency virus. Infect Control Hosp Epidemiol 2010; 31: 203–232.
Hofmann F, Kralj N, Hasselhorn HM, Nübling M, Michaelis M, Berthold H: Zur Effizienz der Hepatitis-B-Schutzimpfung. Gesundheitswesen 1997; 59: 527–534.
Hofmann F: Zur nosokomialen Übertragung von Hepatitis-B- und Hepatitis-C-Viren durch Beschäftigte im Gesundheitsdienst. ASU Arbeitsmed Sozialmed Umweltmed 2015; 6: 439–445.
Kralj N: Berufliche Gefährdung durch die wichtigsten parenteral übertragbaren Viren. In: Hofmann F, Kralj N, Schwarz T (Hrsg.): Technischer Infektionsschutz im Gesundheitsdienst II. Landsberg: Ecomed, 2004, S. 25–32.
Michaelis M, Schwarzkopf H von, Kranich J, Stößel U, Hofmann F: Zum sicheren Einsatz von chronisch Hepatitis- oder HIV-infizierten und langfristig MRSA-besiedelten Beschäftigten im Gesundheitsdienst. Eine Methodenmixstudie zur Ableitung qualitätsgesicherter Handlungsempfehlungen. Projektbericht. Freiburg i. Brsg.: Eigenverlag, www.ffas.de (zuletzt abgerufen am 22.05.2019).
Möller PM: Infektionsschutz im Arbeitsleben – deutsche Regelungen. In: Nassauer A, fortgeführt von Möller PM (Hrsg.): Handbuch betriebsärztliche Praxis, Kapitel VI.1. 61. Landsberg: Ecomed, 2015; Ergänzungslieferung 6/15, S. 1–6.
Osebek B: Der Betriebsarzt im Gesundheitsdienst. ASU Arbeitsmed Sozialmed Umweltmed 2013; 48: 367–371.
Rabenau HF, Gottschalk R, Gürtler L et al.: Prävention der nosokomialen Übertragung von humanem Immunschwächevirus (HIV) durch HIV-positive Mitarbeiterinnen und Mitarbeiter im Gesundheitswesen. Empfehlungen der Deutschen Vereinigung zur Bekämpfung der Viruskrankheiten (DVV) e.V. und der Gesellschaft für Virologie (GfV) e.V.; Nachdruck: HygMed 2012; 10: 413–418.
Schwarzkopf von H, Michaelis M, Nienhaus A, Hofmann F: Zum sicheren Einsatz chronisch infizierter Beschäftigter im Krankenhaus. Krankenhaushygiene up2date 2018; 13: 1–12.
Welt: Chirurg hat fahrlässig Patienten mit Hepatitis angesteckt. Das Urteil gegen einen Aachener Herzchirurgen, der zwölf Patienten mit dem seltenen Hepatitis-B-Virus infiziert hatte, ist rechtskräftig. Aktualisiert am 14.03.2003. https://www.faz.net/aktuell/gesellschaft/urteilsbestaetigung-chirurg-ha… (zuletzt abgerufen am 22.05.2019).
Westermann C, Peters C, Lisiak B, Lamberti M, Nienhaus A: The prevalence of hepatitis C among healthcare workers: a systematic review and meta-analysis. Occup Environ Med 2015; 72: 880–888.
Für die Verfasser
Dr. rer. sec. Martina Michaelis
FFAS – Freiburger Forschungsstelle
Arbeits- und Sozialmedizin
Bertoldstraße 63
79098 Freiburg,
michaelis@ffas.de