Das PDF dient ausschließlich dem persönlichen Gebrauch! - Weitergehende Rechte bitte anfragen unter: nutzungsrechte@asu-arbeitsmedizin.com.
Digital health applications: evidence-based, prescribable, and relevant for occupational medicine
Digital health applications (DiGA) open new paths for evidence-based care. As “apps on prescription”, they can be prescribed and support patients between medical visits. In occupational medicine, they offer potential to address chronic and work-related conditions through targeted digital support.
Digitale Gesundheitsanwendungen: Evidenzbasiert, verordnungsfähig und relevant für die Arbeitsmedizin
Digitale Gesundheitsanwendungen (DiGA) eröffnen neue Wege der evidenzbasierten Versorgung. Sie können als „Apps auf Rezept“ verordnet werden und unterstützen Patientinnen und Patienten auch zwischen Arztkontakten. Für die Arbeitsmedizin bieten sie das Potenzial, chronische und arbeitsbedingte Erkrankungen gezielt und digital zu begleiten.
Kernaussagen
- DiGA sind zertifizierte Medizinprodukte mit nachgewiesenem Nutzen und können in der gesetzlichen Krankenversicherung verordnet werden.
- DiGA können entweder von Ärztinnen und Ärzten oder Psychotherapeutinnen und Psychotherapeuten verordnet werden, alternativ auch direkt von Versicherten bei ihrer Krankenkasse beantragt werden.
- Voraussetzung für die Aufnahme in das DiGA-Verzeichnis ist eine überzeugende klinische Evidenz – meist in Form einer randomisierten kontrollierten Studie (RCT).
- DiGA können die ärztliche Versorgung ergänzen, Patientinnen und Patienten zwischen Arztkontakten begleiten und den Behandlungsverlauf kontinuierlich unterstützen.
- Für die Arbeitsmedizin sind DiGA besonders bei stressbedingten und muskuloskelettalen Erkrankungen von Bedeutung.
Einleitung
Die Digitalisierung hat in nahezu allen Lebensbereichen Einzug gehalten. Auch das Gesundheitswesen befindet sich in einem tiefgreifenden digitalen Wandel. In Deutschland zeigte sich dieser Wandel im europäischen Vergleich lange verzögert (Bundesministerium für Wirtschaft und Energie 2018; Thiel et al. 2018).
Seit 2015 wurden mehrere Gesetze verabschiedet, um die digitale Transformation im Gesundheitswesen gezielt voranzutreiben. Das E-Health-Gesetz initiierte die digitale Förderung, indem es die Patientenversorgung durch digitale medizinische Anwendungen und eine sichere Telematikinfrastruktur1 verbessern sollte (Bundesministerium für Gesundheit 2015).
Einen entscheidenden Impuls setzte das Digitale-Versorgung-Gesetz im Jahr 2019. Es schuf erstmals die gesetzliche Grundlage für Digitale Gesundheitsanwendungen (DiGA) und ermöglichte deren Nutzung im Rahmen der Regelversorgung (Bundesministerium für Gesundheit 2019). Damit wurde ein neuer Weg eröffnet, digitale Technologien evidenzbasiert in die medizinische Versorgung zu integrieren – die sogenannten „Apps auf Rezept“.
Was sind DiGA und wie werden sie zugelassen?
DiGA sind Medizinprodukte, die nach § 33a SGB V in der gesetzlichen Krankenversicherung verordnet und erstattet werden können. Sie dienen der Erkennung, Überwachung, Behandlung oder Linderung von Krankheiten sowie der Kompensation von Verletzungen oder Behinderungen. Nicht vorgesehen ist die Primärprävention, erlaubt sind jedoch Anwendungen im Rahmen der Sekundär- und Tertiärprävention.
DiGA sind Medizinprodukte der Risikoklassen I, IIa oder IIb. Ihre Hauptfunktion muss auf einer digitalen Technologie beruhen, und der medizinische Zweck muss wesentlich durch diese Technologie erreicht werden. Die Nutzung erfolgt entweder durch Patientinnen und Patienten selbst oder in Zusammenarbeit mit Leistungserbringenden.
Die Zulassung erfolgt über das Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM). Nach erfolgreicher Prüfung der erforderlichen Kriterien werden DiGA in das offizielle DiGA-Verzeichnis aufgenommen. Dabei wird zwischen vorläufig gelisteten Anwendungen, die zunächst für zwölf Monate eingetragen sind, und dauerhaft gelisteten DiGA unterschieden.
Welche Anforderungen müssen DiGA erfüllen?
Damit eine DiGA in das DiGA-Verzeichnis aufgenommen werden kann, muss sie eine Reihe technischer, regulatorischer und evidenzbasierter Anforderungen erfüllen. Dazu gehören eine gültige Medizinproduktzertifizierung, die Einhaltung von Datenschutz- und Datensicherheitsstandards sowie die Gewährleistung der Interoperabilität. Darüber hinaus müssen DiGA weitere Kriterien wie Qualität und Nutzerfreundlichkeit erfüllen.
Die zentrale und in der Praxis anspruchsvollste Voraussetzung ist jedoch der Nutzennachweis. Eine DiGA muss belegen, dass sie mindestens einen positiven Versorgungseffekt erzielt. Dieser kann sich in einem medizinischen Nutzen, etwa einer Verbesserung des Gesundheitszustands, in einer patientenrelevanten Struktur- oder Verfahrensverbesserung, beispielsweise einer gesteigerten Adhärenz, oder in einer Kombination beider Effekte zeigen.
Für eine vorläufige Aufnahme muss erste, explorative Evidenz, beispielsweise aus einer Pilotstudie, vorliegen. Zusätzlich ist ein klar definiertes Konzept für eine Folgestudie erforderlich, die den endgültigen Nutzennachweis erbringen soll. Dabei handelt es sich in der Regel um eine statistisch gepowerte randomisierte kontrollierte Studie (RCT). Nach der vorläufigen Listung haben Hersteller zwölf (bis maximal 24) Monate Zeit, um diese Evidenz nachzureichen. Für eine direkte dauerhafte Aufnahme ist diese schlüssige Evidenz bereits zum Zeitpunkt der Antragstellung vorzulegen.
In beiden Fällen ist eine methodisch hochwertige klinische Studie unabdingbar. Diese umfasst eine klar definierte Patientenpopulation, in der Regel auf Basis einer oder mehrerer spezifischer ICD1-10-Diagnosen. Zudem sind eine Interventions- und eine Kontrollgruppe erforderlich, damit die DiGA in der Studie ihre Überlegenheit gegenüber der üblichen Versorgung (Care as Usual) nachweisen kann. Anschließend sind konkrete Endpunkte festzulegen, die eine Verbesserung messen und mithilfe geeigneter Messinstrumente wie validierter Fragebögen, Laborwerte oder bildgebender Verfahren erhoben werden. Der nachgewiesene positive Versorgungseffekt muss sowohl statistisch signifikant als auch klinisch relevant sein. Für die Bewertung der klinischen Relevanz werden etablierte, indikationsspezifische Schwellenwerte aus der wissenschaftlichen Literatur herangezogen, die eine tatsächlich patientenrelevante Verbesserung belegen.
Der DiGA-Leitfaden definiert retrospektiv vergleichende Studien zwar als Mindestanforderung. In der Praxis verlangen die Verfahren zur Aufnahme in das DiGA-Verzeichnis jedoch mittlerweile durchgängig den Goldstandard einer RCT. Die Anforderungen an Studiendesign und Ergebnisqualität sind in den vergangenen Jahren deutlich gestiegen.
Im Gegensatz zu frei verfügbaren Gesundheits-Apps sind DiGA somit geprüfte Medizinprodukte mit nachgewiesenem, evidenzbasiertem Nutzen für Patientinnen und Patienten.
Relevanz von DiGA in der Arbeitsmedizin
DiGA können die ärztliche Versorgung, auch im Bereich der Arbeitsmedizin, sinnvoll ergänzen. Sie unterstützen Patientinnen und Patienten im Alltag und tragen dazu bei, therapeutische Maßnahmen über den Praxisbesuch hinaus fortzusetzen. Damit leisten sie einen wichtigen Beitrag zur Stabilisierung und Verbesserung des Gesundheitszustands, vor allem bei chronischen oder stressbedingten Erkrankungen.
Für die Arbeitsmedizin sind vor allem Indikationen relevant, die häufig im beruflichen Kontext auftreten oder durch Arbeitsbedingungen beeinflusst werden. Dazu zählen unter anderem Schlafstörungen (Insomnie), Rückenschmerzen, Stress, Burnout, Adipositas, Migräne sowie Abhängigkeitserkrankungen. DiGA können hier zur Aufklärung, Begleitung und Therapieunterstützung eingesetzt werden und so die Eigenverantwortung und Gesundheit der Beschäftigten stärken.
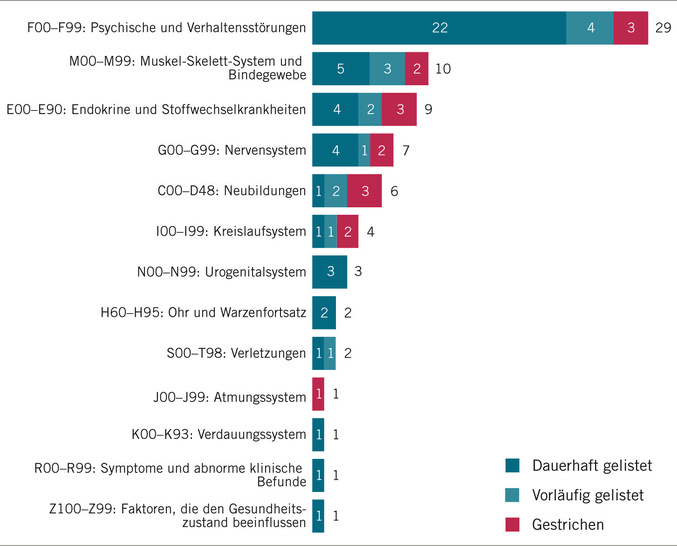
Mit Stand vom 30. Juni 2025 waren im DiGA-Verzeichnis 57 Anwendungen gelistet, davon 44 dauerhaft und 13 vorläufig. Der größte Anteil entfällt auf DiGA für psychische und Verhaltensstörungen (n = 26) sowie auf Erkrankungen des Muskel-Skelett-Systems und des Bindegewebes (n = 8; siehe ➥ Abb. 1).
Anwendungs-, Verschreibungspraxis und Vergütung
DiGA können entweder von Ärztinnen und Ärzten oder von Psychotherapeutinnen und Psychotherapeuten verordnet werden. Sie werden über das Formular Muster 16 ausgestellt; ein E-Rezept ist derzeit noch nicht verfügbar. Alternativ können Versicherte eine DiGA auch direkt bei ihrer Krankenkasse beantragen, sofern eine ärztliche Diagnose vorliegt, die der Indikation der gewünschten Anwendung entspricht. Die Verordnung erfolgt in der Regel für einen Zeitraum von drei Monaten. Eine Folgeverordnung derselben DiGA ist möglich, wenn sie medizinisch indiziert ist.
Ärztinnen und Ärzte übernehmen in der DiGA-Versorgung eine zentrale Rolle. Sie beraten Patientinnen und Patienten, geben Orientierung und fungieren als Schnittstelle zur Regelversorgung. Die erstmalige Verordnung einer DiGA wird über die Versicherten- und Grundpauschalen sowie über weitere Leistungen des Einheitlichen Bewertungsmaßstabs (EBM) abgerechnet (Kassenärztliche Bundesvereinigung 2025). Bei der Verordnung ist das Wirtschaftlichkeitsgebot zu beachten. DiGA werden jedoch extrabudgetär vergütet; das bedeutet, sie unterliegen nicht der Wirtschaftlichkeitsprüfung.
Für bestimmte ärztliche oder psychotherapeutische Tätigkeiten im Zusammenhang mit DiGA, etwa Verlaufskontrollen, Auswertungen oder die Individualisierung von Inhalten, sind zusätzliche Vergütungen vorgesehen. Die Höhe dieser Zusatzpauschalen wird für jede dauerhaft im DiGA-Verzeichnis gelistete Anwendung individuell festgelegt. Für DiGA in der Erprobung gilt hingegen eine einheitliche Pauschale (Nr. 86700, 7,93 Euro; Kassenärztliche Bundesvereinigung 2025).
Fazit und Ausblick
DiGA sind Gesundheits-Apps, deren Hauptwirkmechanismus auf einer digitalen Funktion beruht und deren Nutzen in hochwertigen klinischen Studien nachgewiesen wurde. Sie können die medizinische Versorgung verbessern, wenn sie gezielt und indikationsgerecht eingesetzt werden. Ihr besonderer Wert liegt darin, Patientinnen und Patienten zwischen den Arztkontakten zu begleiten, analoge Behandlungen zu ergänzen, Therapieinhalte zu festigen und den Behandlungserfolg langfristig zu stabilisieren.
Eine erfolgreiche Integration in die Versorgung erfordert eine enge Zusammenarbeit zwischen den behandelnden Ärztinnen und Ärzten, Psychotherapeutinnen und Psychotherapeuten sowie ihren Patientinnen und Patienten. Ebenso entscheidend ist die digitale Kompetenz der Nutzenden, damit die Anwendungen wirksam und sicher eingesetzt werden können.
DiGA weisen zugleich den Weg zu einer zukünftigen hybriden Versorgung, in der digitale und analoge Therapiekomponenten sinnvoll miteinander verbunden sind. Für die Arbeitsmedizin bieten sie die Chance, Beschäftigte kontinuierlich und evidenzbasiert zu unterstützen.▪
Interessenkonflikt: Pedro David Carrasco Delgado und Hans-Holger Bleß sind als Berater für verschiedene Unternehmen im Bereich Pharma, Medizintechnik und Digital Health tätig. Weitere Interessenkonflikte liegen nicht vor.
Online-Quellen
Bundesinstitut für Arzneimittel und Medizinprodukte: Das Fast-Track-Verfahren für digitale Gesundheitsanwendungen (DiGA) nach § 139e SGB V: Ein Leitfaden für Hersteller, Leistungserbringer und Anwender. Version 3.5
https://www.bfarm.de/DE/Medizinprodukte/Portale/DiGA-DiPA/_node.html
Bundesministerium für Gesundheit: Gesetz für sichere digitale Kommunikation und Anwendungen im Gesundheitswesen (E-Health-Gesetz)
https://www.bundesgesundheitsministerium.de/service/gesetze-und-verordn…
Bundesministerium für Gesundheit: Digitale-Versorgung-Gesetz (DVG)
https://www.bundesgesundheitsministerium.de/service/gesetze-und-verordn…
Bundesministerium für Wirtschaft und Energie: Monitoring-Report Wirtschaft DIGITAL 2018. 1. Aufl.
https://www.bmwk.de/Redaktion/DE/Publikationen/Digitale-Welt/monitoring…
Kassenärztliche Bundesvereinigung: Digitale Gesundheitsanwendungen
https://www.kbv.de/praxis/verordnungen/diga
Thiel R et al.: #SmartHealthSystems – Digitalisierungsstrategien im internationalen Vergleich. 1. Aufl.
https://www.bertelsmann-stiftung.de/de/publikationen/publikation/did/sm…
Info
Beispielhafte PICO-Struktur einer DiGA-Studie bei Nackenschmerzen
Ein Beispiel für ein PICO-Schema einer theoretischen Studie zu einer DiGA für Nackenschmerzen könnte vereinfacht so aussehen:
P (Population) – Patientinnen und Patienten mit Zervikozephalem Syndrom (ICD-10 M53.0).
I (Intervention) – Interventionsgruppe erhält eine DiGA zur Unterstützung bei Nackenschmerzen, zusätzlich zur üblichen Versorgung.
C (Comparison) – Kontrollgruppe erhält die übliche Versorgung, orientiert an aktuellen Leitlinien und der realen Versorgungspraxis.
O (Outcome) – Veränderung der Schmerz- und Funktionsscores anhand eines für die Indikation validierten Fragebogens; Nachweis einer statistisch signifikanten und klinisch relevanten Verbesserung zwischen t0 und t1 (≈ 12 Wochen).