Leitlinie Tauchunfall 2014 – 20172
Die überarbeitete „Leitlinie Tauchunfall 2014 – 2017“ wurde im April 2015 von der Gesellschaft für Tauch- und Überdruckmedizin (GTÜM) und der Schweizerischen Gesellschaft für Unterwasser- und Hyperbarmedizin (SUHMS) veröffentlicht. In Zusammenarbeit mit Vertretern der Deutschen Interdisziplinären Vereinigung für Intensiv- und Notfallmedizin (DIVI) Sektion Hyperbarmedizin, dem Verband Deutscher Sporttaucher e.V. (VDST), dem Schifffahrtmedizinischen Institut der Marine, der Berufsgenossenschaft der Bauwirtschaft (BG Bau), dem Verband Deutscher Druckkammerzentren (VDD) sowie der Deutschen Gesellschaft für Arbeitsmedizin und Umweltmedizin (DGAUM) wurde die Leitlinie auf der Basis einer strukturierten Konsensfindung aktualisiert (Entwicklungsstufe S2k). Das Leitlinienprojekt wurde von der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) methodisch begleitet. Die „Leitlinie Tauchunfall 2014 – 2017“ soll Laien, medizinischem Assistenzpersonal und Ärzten in einem spezifischen Notfallbereich Informationen und Instruktionen über den aktuellen Stand der Diagnostik und der Behandlung von Tauchunfällen geben.
Dieser Beitrag fasst Empfehlungen, Zielsetzungen und die wesentlichen Schlüsselempfehlungen der Leitlinie Tauchunfall zusammen. Wesentliche Bedeutung bei der Versorgung von Tauchunfällen hat die frühzeitige Atmung von 100 %igem Sauerstoff. Weiterhin werden die Ruhiglagerung und eine moderate Flüssigkeitsgabe empfohlen. Die hyperbare Sauerstofftherapie (HBO) ist bei schweren Dekompressionsunfällen unverändert ohne therapeutische Alternative. Als Behandlungsschema wird grundsätzlich eine hyperbare Oxygenation bei 280 kPa empfohlen.
Zukünftig sollte die Etablierung eines bundesweiten Registers von HBO-Notfallbehandlungen zur Qualitätssicherung angestrebt werden.
Schlüsselwörter: Dekompressionserkrankung – Sauerstoff – hyperbare Sauerstofftherapie – Patientenlagerung – Flüssigkeitstherapie
Guidelines on diving accidents 2014 – 2017
In April 2015 the German Society for Diving and Hyperbaric Medicine (GTÜM) and the Swiss Underwater and Hyperbaric Medical Society (SUHMS) published the updated guidelines on diving accidents 2014 – 2017. These multidisciplinary guidelines were developed within a structured consensus process by members of the German Interdisciplinary Association for Intensive Care and Emergency Medicine (DIVI), the Sports Divers Association (VDST), the Naval Medical Institute (SchiffMedInst), the Social Accident Insurance Institution for the Building Trade (BG BAU), the Association of Hyperbaric Treatment Centres (VDD) and the Society of Occupational and Environmental Medicine (DGAUM).
This consensus-based guidelines project (development grade S2k) with a representative group of developers was conducted by the Association of Scientific Medical Societies in Germany. It provides information and instructions according to up-to-date evidence to all divers and other lay persons for providing first aid, recommendations to physician first responders and emergency physicians as well as paramedics and all physicians at therapeutic hyperbaric chambers for the diagnostic and treatment of diving accidents. To assist in implementing the guideline recommendations, this article summarizes rational, purpose, and the following key action statements: on-site 100 % oxygen first aid treatment, still patient positioning and fluid administration are recommended. Hyperbaric oxygen (HBO) recompression remains unchanged the established treatment in severe cases with no therapeutic alternatives. The basic treatment scheme recommended for diving accidents is hyperbaric oxygenation at 280 kPa. For quality management purposes there is a need in the future for a nationwide register of hyperbaric therapy.
Keywords: decompression sickness – oxygen – hyperbaric oxygen therapy – patient – positioning – fluid therapy
Arbeitsmed Sozialmed Umweltmed 2016; 51: 800–808
Definition und Epidemiologie
Zwischenfälle beim Tauchen können unterschiedliche Ursachen haben, die nicht notwendigerweise mit einer hyperbaren Exposition in Verbindung stehen müssen. Grundsätzlich sollte zunächst von einem Tauchunfall ausgegangen werden. Ein „Tauchunfall“ im Sinne dieser Leitlinie ist ein potenziell lebensbedrohliches oder gesundheitsschädigendes Ereignis, hervorgerufen durch Abfall des Umgebungsdruckes beim Tauchen oder aus sonstiger hyperbarer Atmosphäre mit und ohne Tauchgerät in der Dekompressionsphase.
Diese Vorgänge werden englisch als „Decompression Illness“, „Decompression Incident“ oder „Decompression Injury“ bezeichnet, die international übliche Abkürzung hierfür ist „DCI“. Im deutschen Sprachgebrauch und in dieser Leitlinie wird die Bezeichnung Dekompressionsunfall verwendet.
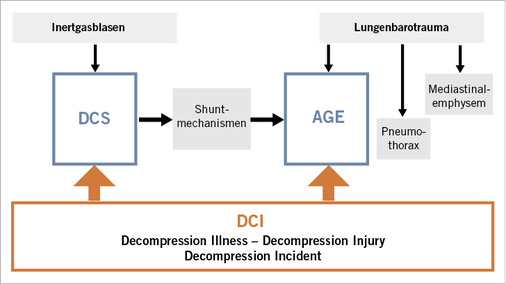
Dekompressionsunfälle können abhängig vom Entstehungsmechanismus in
- Dekompressionskrankheit (englisch „Decompression Sickness“, Abkürzung DCS): Kennzeichen ist die Bildung von Gasblasen in Blut und Gewebe nach längerem Aufenthalt im atmosphärischen Überdruck und entsprechender Aufsättigung mit Inertgas und
- arterielle Gasembolie (englisch „Arterial Gas Embolism“, Abkürzung AGE): Gasblasen in der arteriellen Strombahn in der Folge eines Lungenbarotraumas oder nach Übertritt von venös entstandenen Gasblasen
unterschieden werden ( Abb. 1 ).
Das Risiko für das Auftreten eines Dekompressionsunfalls bei Tauchern oder Druckluftarbeitern steht in deutlicher Abhängigkeit von den Tauchgangsbedingungen und -aufgaben. Die Häufigkeit wird zwischen 1 (Sporttaucher) und 9,5 (Berufstaucher) pro 10 000 Tauchgängen angegeben 3 .
Statistiken über die Häufigkeit der Dekompressionsunfälle in Deutschland stehen nur eingeschränkt zur Verfügung. In dem Abschlussbericht des Ausschusses Krankenhaus wurde die Zahl schwerster Tauchunfälle in Deutschland auf über 200 pro Jahr geschätzt. Mehrere hundert Fälle behandlungsbedürftiger, minder schwerer Unfälle kommen hinzu. 4 Für beruflich bedingte Drucklufterkrankungen stehen die Dokumentationen der Träger der gesetzlichen Unfallversicherung zur Verfügung. Danach haben im Zeitraum von 1993–2012 insgesamt 267 Anzeigen auf Vorliegen einer Berufskrankheit wegen „Erkrankung durch Arbeit in Druckluft“ (BK-Nr. 2201) vorgelegen. Im selben Zeitraum wurden insgesamt 126 Fälle als Berufskrankheit anerkannt.
Es bestehen keine evidenzbasierten Daten. Die erhobenen Tauchunfallstatistiken weisen statistische Unterschiede und Mängel auf. Eine Vergleichbarkeit fehlt.
Die vermutlich hohe Zahl der nicht registrierten Tauchunfälle begründet sich folgenderweise:
- Taucher erleiden eine DCI und werden nicht stationär behandelt.
- Die ambulante Versorgung wird nicht erfasst.
- Taucher behandeln ihre Symptome selbst.
- Fehldiagnosen.
Symptome und Diagnose
Das vielfältige mögliche Erscheinungsbild der DCI erschwert die Diagnostik.
Die Diagnose „Tauchunfall“ soll nach der körperlichen Untersuchung unter Berücksichtigung des Tauchgangs und vorbestehenden Problemen oder Erkrankungen erfolgen. Alle nach einem Tauchgang neu aufgetretenen Symptome sollten als mögliche DCI angesehen werden.
Diese Leitlinie klassifiziert den Schweregrad des Tauchunfalls nach folgender Einteilung:
Milde Symptome
- Auffällige Müdigkeit
- Hautjucken („Taucherflöhe“)
mit vollständiger oder fast vollständiger Rückbildung innerhalb von 30 Minuten nach Einleiten der spezifischen Erste-Hilfe-Maßnahmen.
Schwere Symptome
- Hautflecken und -veränderungen
- Ameisenlaufen
- Taubheitsgefühl
- Schmerzen
- Lähmungen
- Blasenentleerungsstörungen
- Körperliche Schwäche
- Atembeschwerden
- Seh-, Hör-, Sprachstörungen
- Schwindel
- Übelkeit
- Bewusstseinsstörungen
- Bewusstlosigkeit
- Fortbestehen unveränderter milder Symptome nach 30 Minuten trotz der spezifischen Erste-Hilfe-Maßnahmen oder Wiederauftreten
Aufgrund der häufigen neurologischen Symptome ist bei allen Tauchern mit vermutetem Tauchunfall eine neurologische Untersuchung durchzuführen, wenn nicht die weitere Versorgung hierdurch beeinträchtigt wird. Dabei soll eine erste orientierende Untersuchung auch vom Ersthelfer durchgeführt werden.
Therapie
Bei Tauchunfällen sind in der Regel die Tauchpartner, Sicherungstaucher, Tauchgruppenführer und Tauchausbilder zur Durchführung von Maßnahmen der Ersten Hilfe vor Ort.
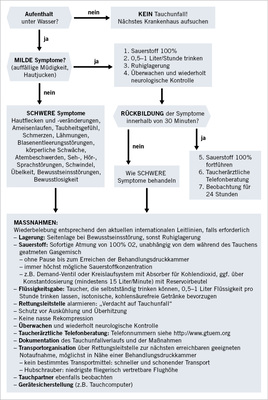
Der Erfolg der Erstmaßnahmen und der weiteren Behandlung hängt entscheidend davon ab, dass die Maßnahmen der Ersten Hilfe schnell und richtig angewendet werden ( Abb. 2 ).
Voraussetzungen sind:
- eine entsprechende Ausbildung aller Taucher,
- Vorhandensein einer auf die Tauchgangplanung angepassten Notfallausrüstung,
- eine Tauchunfallplanung (Tauchnotfallplan, Telefonnummern),
- sichere Kommunikationsmittel.
Erste Hilfe am Unfallort
Die Verdachtsdiagnose „Tauchunfall“ ist bei Vorliegen folgender Voraussetzungen wahrscheinlich:
- es wurde aus einem Tauchgerät unter Wasser geatmet, unabhängig von dem verwendeten Atemgas/der Atemgas-Mischung (eventuell nur ein Atemzug)
oder
- es wurde aus einer Luftansammlung unter Wasser geatmet (z. B. Wrack oder Höhle)
oder
- es wurden Apnoe-Tauchgänge durchgeführt (in der Regel mehrere tiefe Tauchgänge)
und
- es liegen milde und/oder schwere Symptome vor (s. Abschnitt „Symptome und Diagnose)
Maßnahmen bei milden Symptomen
- Überprüfung von Bewusstsein, Bewegungsfähigkeit und Wahrnehmung (z. B. „5-Minuten-Neurocheck“, s. Tabelle 1 )
- Sofortige Atmung von 100 % Sauerstoff oder Atemgas mit dem höchsten Sauerstoffanteil, unabhängig von dem während des Tauchens geatmeten Gasgemisch
- Taucher, die selbständig trinken können, 0,5–1 Liter Flüssigkeit/Stunde trinken lassen (isotonische, kohlensäurefreie Getränke bevorzugen/keine alkoholhaltigen Getränke)
- Schutz sowohl vor Auskühlung als auch vor Überhitzung
- Keine nasse Rekompression
- 100 % Sauerstoffatmung bis zur taucherärztlichen Beratung fortführen, auch wenn symptomfrei innerhalb 30 Minuten
- Taucherärztliche Telefonberatung
- Dokumentation des Tauchunfallverlaufs und der Maßnahmen
- Wenn noch unverändert Symptome nach 30 Minuten fortbestehen oder wiederauftreten, wie schwere Symptome behandeln
- Taucher nach Rückbildung von milden Symptomen 24 Stunden beobachten
Tauchpartner können im Verlauf ebenso symptomatisch werden. Sie sollen bezüglich milder oder schwerer Symptome beobachtet und gegebenenfalls in weitere diagnostische und/oder therapeutische Maßnahmen einbezogen werden.
Taucherärztliche Telefonberatung
Ein tauchmedizinisch fortgebildeter Arzt 5 soll beraten, ob eine Druckkammerbehandlung erforderlich und wie dringlich diese ist. Medizinische Laien und auch Ärzte ohne tauchmedizinische Ausbildung sind damit meist überfordert.
- Nationale DAN-Hotline für Deutschland und Österreich:
00800 326 668 783 (00800 DAN NOTRUF)
- Nationale DAN-Hotline für die Schweiz (via REGA):
+41 333 333 333 (oder 1414 für Anrufe innerhalb der Schweiz)
- VDST-Hotline:
+49 69 800 88 616
- Ansprechstelle des Schifffahrtmedizinischen Instituts der Marine:
+49 431 5409 1441
- Taucherhotline von aqua med:
+49 700 34835463
- Internationale DAN-Hotline:
+39 06 4211 8685 oder 5685
Bei allen Telefonnummern Kennwort „Tauchunfall“ angeben. Eine aktuelle Liste mit Telefonnummern finden Sie auf der Internetseite der GTÜM, siehe www.gtuem.org .
Maßnahmen bei schweren Symptomen
Herz-Lungen-Wiederbelebung („basic life support“): Beim bewusstlosen Taucher ohne erkennbare Eigenatmung gelten die Empfehlungen zu Wiederbelebungsmaßnahmen entsprechend den aktuellen internationalen Leitlinien uneingeschränkt 6 .
Tauchunfallspezifische Erste Hilfe:
- Überprüfung von Bewusstsein, Bewegungsfähigkeit und Wahrnehmung (z. B. „5-Minuten-Neurocheck“, s. Tabelle 1)
- Lagerung:
- Seitenlage bei Bewusstseinsstörung
- Ruhiglagerung
- Keine Kopftieflagerung
- Sofortige Atmung von 100% O 2 , unabhängig von dem während des Tauchens geatmeten Gasgemisch:
- Bei ausreichender Eigenatmung unabhängig vom Bewusstseinszustand Atmung von 100% O 2 über dicht abschließende Maske/Atemregler (auf Dichtsitz der Maske achten) mit:
- Demand-Ventil oder
- Kreislaufsystem mit Absorber für Kohlendioxid
- ggf. über Konstantdosierung (mindestens 15 Liter/Minute) mit Reservoirbeutel, wenn keine besseren Systeme zur Verfügung stehen.
- Bei unzureichender Eigenatmung Maskenbeatmung mit 100 % O 2 -Zufuhr über:
- Beatmungsbeutel mit 100 % O 2 -Demand-Ventil oder
- Beatmungsbeutel mit O 2 -Reservoir und O 2 -Konstantdosierung (mindestens 15 Liter/Minute) oder
- Kreislaufsystem mit CO 2 -Absorber.
- Die Atmung von 100% Sauerstoff muss auch vom Rettungsdienst ohne Pause bis zum Erreichen der Behandlungsdruckkammer weitergeführt werden.
- Auch bei sehr begrenztem O 2 -Vorrat soll O 2 immer in der höchst möglichen Konzentration gegeben werden, keinesfalls mit Raumluftzumischung oder bei Konstantdosierung mit weniger als 15 Liter/Minute.
- Flüssigkeitsgabe: Taucher, die selbständig trinken können, 0,5–1 Liter Flüssigkeit/Stunde trinken lassen (isotonische, kohlensäurefreie Getränke bevorzugen/keine alkoholhaltigen Getränke)
- Schutz sowohl vor Auskühlung als auch vor Überhitzung. Bei Unterkühlung keine aktive Wiedererwärmung, da dies zur Verschlechterung der Tauchunfallsymptome führen kann.
- Rettungsleitstelle alarmieren „Verdacht auf Tauchunfall“
- Keine nasse Rekompression
- Taucherärztliche Telefonberatung
- Dokumentation des Tauchunfallverlaufs und der Maßnahmen
Transportorganisation:
- Transportmittelorganisation über Rettungsleitstelle
- Transportziel: Nächste geeignete erreichbare Notfallaufnahme, möglichst in Nähe einer Behandlungsdruckkammer
- Überprüfung, ob Tauchpartner symptomfrei sind und keine Dekompressionsverstöße vorliegen, ggf. taucherärztliche Telefonberatung
- Dokumentation: Bei Übergabe des Tauchers an Rettungsdienst/Transportbegleitung Dokumentation von Tauchgangsdaten, Symptomverlauf und bisherigen Behandlungsmaßnahmen mitgeben.
- Gerätesicherstellung: Alle Geräte, die zur Rekonstruktion des Unfalltauchgangs beitragen können, müssen unverändert bleiben. Der Tauchcomputer sollte dem Taucher bzw. Rettungsdienstpersonal mitgegeben werden.
Primärversorgung durch medizinisches Fachpersonal
Herz-Lungen-Wiederbelebung („basic + advanced life support“): Wiederbelebungsmaßnahmen sind entsprechend den aktuellen internationalen Leitlinien durchzuführen 7 .
Ertrinkungsunfälle können Folge eines Tauchunfalls sein und müssen in einem solchen Fall spezifisch behandelt werden.
Tauchunfallspezifische Maßnahmen bei schweren Symptomen:
- Lagerung:
- Lagerung nach notfallmedizinischen Standards
- Ruhiglagerung
- Atmung von 100 % O 2 (schnellstmöglicher Beginn, unabhängig von dem während des Tauchens geatmeten Gasgemisch) mit:
- Atemregler oder
- Demand-Ventil oder
- Masken-CPAP (Risiko bei V.a. Pneumothorax beachten) oder
- Kreislaufsystem mit Absorber für CO 2 ,
- ggf. über Konstantdosierung (mindestens 15 Liter/Minute) über dicht abschließende Maske mit Reservoirbeutel, wenn keine besseren Systeme zur Verfügung stehen
- Weiterführung der Sauerstoffgabe bis zum Erreichen einer Behandlungsdruckkammer
- auch bei begrenztem O 2 -Vorrat soll so lange wie möglich 100% O 2 geatmet werden unter Inkaufnahme, dass der Transport mit Luftatmung zu Ende geführt werden muss
- Atemwegssicherung: bei insuffizienter Oxygenierung und ausreichender Vigilanz ist Masken-CPAP/NIV einer Intubation für eine fortlaufende neurologische Beurteilung vorzuziehen
- Flüssigkeitsersatz: 0,5–1 Liter Flüssigkeit/Stunde intravenös (Vollelektrolytlösungen bevorzugen)
- Medikamente: Für die Behandlung von Tauchunfällen besteht ausgenommen für Sauerstoff bisher für kein Medikament eine wissenschaftlich eindeutig nachgewiesene Wirksamkeit
- Weitere Maßnahmen
- Grundsätzlich Verfahren nach notfallmedizinischen Standards
- klinische und neurologische Untersuchungen im Verlauf
- Monitoring
- Blasenkatheter, bei Blasenentleerungsstörungen
- Pleuradrainage, falls notwendig
- Schutz sowohl vor Auskühlung als auch vor Überhitzung. Bei Unterkühlung keine aktive Wiedererwärmung, da dies zur Verschlechterung der Tauchunfallsymptome führen kann
- Taucherärztliche Telefonberatung
- nach Indikationsstellung schnellstmögliche Behandlung in einer therapeutischen Druckkammer
- eine Druckkammerbehandlung ist in den meisten Fällen auch bei verzögertem Behandlungsbeginn erforderlich
- Dokumentation der Tauchgangsdaten, des Symptomverlaufs und der durchgeführten Behandlungsmaßnahmen
- Abwägung, ob Tauchpartner ebenfalls durch einen tauchmedizinisch fortgebildeten Arzt 8 untersucht und ggf. behandelt werden muss
Transport (Primärtransport)
Transportmittel
Es gibt keine prinzipielle Präferenz für ein bestimmtes Transportmittel. Es ist das im Hinblick auf die Gesamttransportzeit schnellste und schonendste Transportmittel zu verwenden.
- Hubschrauber (niedrigste fliegerisch vertretbare Flughöhe)
- Bodengebundene Rettungsfahrzeuge (Risiko bei Fahrten über Bergpässe durch weitere Druckreduktion)
- Boot (möglichst erschütterungsarm)
Versorgung während des Transports
- Die Atmung oder Beatmung mit 100 % O 2 soll ohne Pause bis zum Erreichen einer Behandlungsdruckkammer weitergeführt werden.
- Auch bei begrenztem O 2 -Vorrat soll so lange wie möglich 100 % O 2 geatmet werden unter Inkaufnahme, dass der Transport mit Luftatmung zu Ende geführt werden muss.
- Regelmäßige Wiederholung der klinischen und neurologischen Untersuchung.
Druckkammerbehandlung
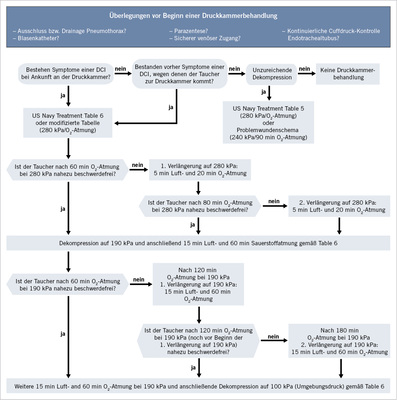
Prinzipiell soll die erste Druckkammerbehandlung so schnell wie möglich erfolgen. Auch ein verzögerter Behandlungsbeginn (auch nach Tagen) kann eine Besserung der Symptomatik bewirken ( Abb. 3 ).
Maßnahmen vor der ersten Druckkammerbehandlung
Eine bildgebende Diagnostik ist routinemäßig nicht erforderlich. Bei Verdacht auf Pneumothorax soll eine bildgebende Diagnostik erfolgen (Thorax-Röntgen, -Sonographie, -Computertomographie) wenn dies ohne relevanten Zeitverlust möglich ist.
- Pleuradrainage, falls erforderlich
- Parazentese, falls Patienten nicht selbstständig einen Druckausgleich im Mittelohr durchführen können
- Blasenkatheter, falls erforderlich
Weitere Maßnahmen nach medizinischem Erfordernis im jeweiligen Einzelfall.
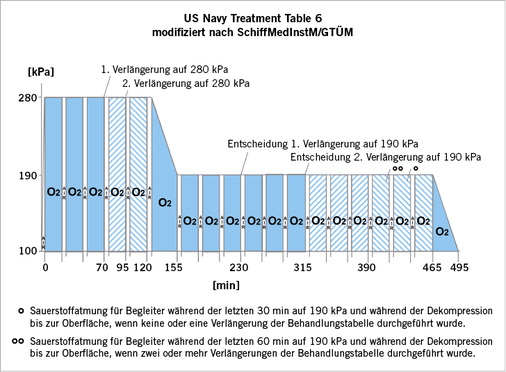
Behandlungstabellen
Standardbehandlungstabelle ist die „US Navy Treatment Table 6“ oder Modifizierungen dieser Tabelle mit einem initialen Behandlungsdruck von 280 kPa ( Abb. 4 ). Diese Tabelle wird für alle Tauchunfälle empfohlen, unabhängig vom verwendeten Atemgas des verunfallten Tauchers (z.B. Luft, Nitrox, Triox, Trimix oder Heliox).
Die Druckkammerbehandlung kann verkürzt werden bei einem vollständigen Rückgang der nachfolgend aufgeführten Symptome innerhalb der ersten 10 Minuten der hyperbaren Oxygenation bei 280 kPa:
- konstitutionelle bzw. unspezifische Symptome – ausgeprägte Müdigkeit
- kutane Symptome – Hautveränderungen
- lymphatische Symptome – lokale Schwellung
- muskuloskelettale Symptome – Gelenk- und Gliederschmerzen
- leichte peripher-neurologische subjektive sensorische Störungen ohne objektivierbare pathologische Befunde.
In diesen Fällen kann die Behandlung verkürzt entsprechend einer „US Navy Treatment Table 5“ oder analogen Tabellen beendet werden. Es dürfen jedoch keine zusätzlichen schweren Symptome vorliegen oder vorgelegen haben.
Bei inkomplettem oder fehlendem Rückgang der Beschwerden oder Symptomen unter der hyperbaren Oxygenation wird die initiale Druckkammerbehandlung verlängert. Auf einem Behandlungsdruck von 280 kPa werden maximal zwei Verlängerungen von jeweils 25 Minuten Dauer (20 Minuten Sauerstoffatmung und 5 Minuten Luftatmung) durchgeführt, bei einem Behandlungsdruck von 190 kPa werden ebenfalls maximal zwei Verlängerungen von jeweils 75 Minuten Dauer (dreimal 20 Minuten Sauerstoffatmung und dreimal 5 Minuten Luftatmung) durchgeführt.
- Ist der behandelte Taucher nach 60 Minuten (dreimal 20 Minuten) Sauerstoffatmung auf dem initialen Behandlungsdruck von 280 kPa nicht nahezu beschwerdefrei, wird auf diesem Behandlungsdruck eine erste Verlängerung von 20 Minuten Sauerstoffatmung und 5 Minuten Luftatmung durchgeführt.
- Ist der behandelte Taucher nach 80 Minuten (viermal 20 Minuten) Sauerstoffatmung auf 280 kPa nicht nahezu beschwerdefrei, wird auf diesem Behandlungsdruck eine zweite Verlängerung von 20 Minuten Sauerstoffatmung und 5 Minuten Luftatmung durchgeführt. Anschließend erfolgt die Dekompression auf 190 kPa gemäß Tabelle 6.
- Ist der behandelte Taucher nach 60 Minuten (dreimal 20 Minuten) Sauerstoffatmung auf einem Behandlungsdruck von 190 kPa nicht nahezu beschwerdefrei, wird nach insgesamt 120 Minuten (sechsmal 20 Minuten) Sauerstoffatmung auf diesem Druckniveau eine dritte Verlängerung von weiteren 60 Minuten (dreimal 20 Minuten) Sauerstoffatmung und 15 Minuten (dreimal 5 Minuten) Luftatmung durchgeführt.
- Ist der behandelte Taucher nach insgesamt 120 Minuten (sechsmal 20 Minuten) Sauerstoffatmung auf 190 kPa nicht nahezu beschwerdefrei, wird nach insgesamt 180 Minuten (neunmal 20 Minuten) Sauerstoffatmung auf diesem Druckniveau eine vierte Verlängerung von weiteren 60 Minuten (dreimal 20 Minuten) Sauerstoffatmung und 15 Minuten (dreimal 5 Minuten) Luftatmung durchgeführt. Anschließend erfolgt nach insgesamt 240 Minuten Sauerstoffatmung auf 190 kPa die Dekompression auf Umgebungsdruck gemäß Tabelle 6.
Andere Behandlungstabellen, insbesondere Tabellen mit längeren Behandlungszeiten und höheren Behandlungsdrücken sowie Mischgas- und Sättigungsbehandlungstabellen, sollen Einrichtungen und Personal mit besonderer Erfahrung, Kenntnissen und einer entsprechenden Ausrüstung vorbehalten bleiben, die es ermöglichen, auch mit unerwünschten Ereignissen und Ergebnissen umgehen zu können. Bei allen Behandlungstabellen sind sauerstoffangereicherte Atemgasgemische anzuwenden.
Wenn bei unzureichender Dekompression ohne Symptomatik die Indikation für eine Druckkammerbehandlung gestellt wird, sind kürzere Behandlungstabellen möglich, zum Beispiel „US Navy Treatment Table 5“ oder „Problemwundenschema“.
Nach initialer Druckkammerbehandlung ohne Besserung ist die Differenzialdiagnose zu überprüfen.
Maßnahmen während der ersten Druckkammerbehandlung
- Wiederholte neurologische Kontrolluntersuchungen, z.B. während Luftatmungsphasen, immer vor Entscheidungen über eventuell erforderliche Verlängerungen der Behandlungstabelle (Dokumentation!).
- Wiederholte klinische Untersuchung und Auskultation der Lungen (Pneumothorax? ggf. seitengleiche Beatmung? Halsvenenstauung?), insbesondere nach Drucksenkungen in der Behandlungstabelle.
- Regelmäßige Kontrolle aller abgeschlossenen luftgefüllten Hohlräume in den medizinischen Behandlungsgeräten (zum Beispiel Cuff des Beatmungstubus, Infusion, Tropfkammer, Blutdruckmanschette), immer vor und während Drucksenkungen in der Behandlungstabelle.
Weitere Maßnahmen
- Grundsätzlich Verfahren nach notfallmedizinischen/intensivmedizinischen Standards
- Flüssigkeitsbilanzierung
- Für die Behandlung von Tauchunfällen besteht ausgenommen für Sauerstoff bisher für kein Medikament eine wissenschaftlich eindeutig nachgewiesene Wirksamkeit.
Dokumentation
Durchgeführte Maßnahmen zur Übergabe an die/den Weiterbehandelnde(n) dokumentieren.
Verlegung (Sekundärtransport)
Wenn nach der ersten Druckkammerbehandlung noch Symptome vorhanden sind, müssen bei gesicherter Diagnose innerhalb von 24 Stunden gegebenenfalls weitere Behandlungen folgen. Wenn zwischen den Druckkammerbehandlungen vor Ort keine stationäre medizinische Betreuung möglich ist, muss ein Transport in ein entsprechend ausgestattetes Behandlungszentrum erfolgen. Die Wahl des Transportmittels erfolgt unter Abwägung des Patientenzustandes, von Transportstrecke und Transportzeit und der möglichen „Transportmittel“.
Transportmittel
- Hubschrauber
- Ambulanzflugzeug
- Passagierflugzeug
- Boot
- bodengebundene Rettungsfahrzeuge
Es gibt keine gesicherten Daten für eine pauschale Forderung nach einem Transport unter 1-bar-Bedingungen für Sekundärtransporte. Flüge mit üblichem Kabinendruck (z.B. 0,8 bar absolut) sind sehr viel schneller und einfacher zu organisieren.
Es gibt Hinweise, dass Rezidive einer DCI nach Druckkammerbehandlung während oder nach dem Flug häufiger auftreten als wenn nicht geflogen wird. Ebenso gibt es Hinweise, dass während des Fluges nicht mit einem Symptombeginn höheren Schweregrades zu rechnen ist und die Behandlungsaussichten nicht verschlechtert werden.
Bei einem Transport von Patienten nach Druckkammerbehandlung stellt ein Flugtransport mit üblichem Kabinendruck (z.B. 0,8 bar absolut) kein prinzipielles Transporthindernis dar.
Die Entscheidung für einen solchen Transport ist zu treffen in Abhängigkeit von a) dem bisherigen Krankheitsverlauf und b) der Schwere noch bestehender Symptome. Es liegen international keine einheitlichen Empfehlungen vor, nach welcher Zeit und nach wie vielen Druckkammerbehandlungen DCI-Patienten mit welchem Kabinendruck geflogen werden sollen. Die Entscheidung soll im Einzelfall mit erfahrenen Taucherärzten abgestimmt werden.
Medizinische Versorgung während des Transports
Die Notwendigkeit und der Umfang einer medizinischen Betreuung während des Transports ergibt sich aus der Schwere des Krankheitsbildes.
- Verfahren nach notfallmedizinischen/intensivmedizinischen Standards
- Sauerstoffatmung muss möglich sein
- Flüssigkeitsbilanzierung
- Klinische und neurologische Verlaufskontrollen
- Dokumentation, z.B. Notarztprotokoll/Intensivtransportprotokoll
- Patienten ohne oder mit minimaler Restsymptomatik nach der Primärversorgung können mit einem regulären Linienflug transportiert werden.
Folgebehandlungen
Sind nach der ersten Druckkammerbehandlung noch Symptome vorhanden, soll sich innerhalb von 24 Stunden eine Folgebehandlung anschließen.
Behandlungstabellen nach der ersten Druckkammerbehandlung
- Gegebenenfalls eine zweite Druckkammerbehandlung entsprechend der Standardbehandlungstabelle „US Navy Treatment Table 6“ oder
- mindestens 1-mal täglich Behandlung mit hyperbarem Sauerstoff (HBO), z.B. nach dem so genannten „Problemwundenschema“.
- Andere Behandlungstabellen sollen Einrichtungen und Personal mit Erfahrung, Kenntnissen und einer entsprechenden Ausrüstung vorbehalten bleiben, die es ermöglichen, auch mit unerwünschten Ergebnissen umgehen zu können.
Abstände zwischen den Druckkammerbehandlungen
Höchstens 24 Stunden, aber höchstens 2 Behandlungen innerhalb 24 Stunden.
Weitere Diagnostik/Kontrolluntersuchungen nach klinischer Symptomatik
- Magnetresonanztomografie (MRT)
- Computertomografie (CT)
- Fachneurologische Konsiliaruntersuchungen (regelmäßig)
- Weitere fachärztliche Konsiliaruntersuchungen je nach Symptomatik und betroffenen Organsystemen.
Entscheidung über Beendigung der Druckkammerbehandlungen
- Nach vollständiger und anhaltender Symptomfreiheit kann die Druckkammertherapie beendet werden.
- Kommt es bei mehreren durchgeführten Behandlungen nach initialer Besserung unter fortgeführter Therapie während 3–5 Tagen zu keiner weiteren Verbesserung der Symptomatik, ist die Druckkammertherapie zu beenden.
Weitere Therapiemaßnahmen und Rehabilitation
- Frühestmöglicher Beginn intensiver spezifischer Therapie- und Rehabilitationsmaßnahmen, möglichst begleitend zur Druckkammertherapie.
- Vorteile der Physiotherapie während gegenüber der alleinigen Durchführung zwischen den Druckkammerbehandlungen sind nicht erwiesen.
- Medikamentöse und weitere Therapie entsprechend dem klinischen Erkrankungsbild nach Maßgabe der beteiligten Fachgebiete.
- Bei fortbestehenden neurologischen Ausfällen wird die für das neurologische Krankheitsbild empfohlene Rehabilitationsmaßnahme unmittelbar an die Druckkammertherapie angeschlossen bzw. fortgeführt.
Tauchtauglichkeit nach Tauchunfall
Die Beurteilung der Tauchtauglichkeit für Sporttaucher nach Tauchunfall soll gemäß den Empfehlungen der nationalen und internationalen Fachgesellschaften für Tauchmedizin erfolgen.
Voraussetzung für die Untersuchung einer erneuten Tauchtauglichkeit für Sporttaucher ist eine vollständige Beendigung der Tauchunfalltherapie und die Stabilität des Behandlungsergebnisses, auch im Fall von Residuen.
Die erneute Tauglichkeitsuntersuchung von Sporttauchern soll nur durch einen erfahrenen und tauchmedizinisch fortgebildeten Arzt 9 erfolgen. Zusätzlich soll er über praktische Erfahrung in der Tauchunfallbehandlung verfügen.
Für gewerbliche Taucher gelten besondere nationale Rechtsvorschriften einschließlich der damit in Zusammenhang stehenden arbeitsmedizinischen Vorsorge bzw. Eignungsuntersuchung.
Qualitätsmanagement
Eine bundesweite Erfassung von Tauchunfalldaten in Deutschland ist nicht vorhanden.
Für die Qualitätssicherung der Tauchunfallversorgung und wissenschaftliche Beiträge zur Versorgungsforschung sollte eine zentrale Datenerfassung durch die nationalen Fachgesellschaften angestrebt werden.
Literatur
Die für die Erstellung dieser konsensusbasierten Leitlinie verwendete primäre und weiterführende Literatur kann bei der federführenden Fachgesellschaft nachgefragt werden (Gesellschaft für Tauch- und Überdruckmedizin (GTÜM e.V.); www.gtuem.org ).
Für die Verfasser
Priv.-Doz. Dr. Björn Jüttner, M.A.
Medizinische Hochschule Hannover
Klinik für Anästhesiologie und Intensivmedizin
Carl-Neuberg-Str. 1
30625 Hannover
Fußnoten
1 Klinik für Anästhesiologie und Intensivmedizin, Medizinische Hochschule Hannover
2 Anästhesie/Schmerztherapie, SRO Spital Langenthal, Schweiz
3 Klinik für Anästhesie, Intensivmedizin, Notfallmedizin und Schmerztherapie, Krankenhaus St. Elisabeth und St. Barbara, Halle
4 Verband Deutscher Sporttaucher e.V., Goslar
5 Schifffahrtmedizinisches Institut der Marine, Kronshagen
6 Berufsgenossenschaft der Bauwirtschaft (BG Bau), Neumünster
7 Druckkammerzentren RMT GmbH, Wiesbaden
8 Institut für Arbeit und Gesundheit der DGUV, Deutsche Gesellschaft für Arbeitsmedizin und Umweltmedizin e.V. (DGAUM), Dresden
9 Klinik für Anästhesiologie, Universitätsmedizin der Johannes Gutenberg-Universität Mainz
10 Zentrum für hyperbare Sauerstofftherapie und Tauchmedizin, Vivantes-Klinikum Friedrichshain, Berlin
11 Abteilung für Anästhesie und anästhesiologische Intensivmedizin, Druckkammerzentrum-HBO, Berufsgenossenschaftliche Unfallklinik Murnau, Murnau am Staffelsee
1 Erstellt am 01.10.2014 – gültig bis zum 31.10.2017 (AWMF-Registernummer: 072-001)
2 Eine Kurzversion der „Leitlinie Tauchunfall“ wurde publiziert in „Der Anästhesist“ 2015; 64: 463.
3 Vann RD, Butler FK, Mitchell SJ, Moon RE: Decompression illness. Lancet 2011; 377: 153 ff.
4 Ausschuss Krankenhaus nach § 137c SGB V: Hyperbare Sauerstofftherapie bei Dekompressionserkrankung. Bundesanzeiger Nr. 72 vom 12. April 2003, S. 7583.
5 Die Qualifikation soll mindestens den Weiterbildungsinhalten des „Diving Medicine Physician“ entsprechen, siehe: https://www.gtuem.org/, http://www.suhms.org oder http://www.edtc.org.
6 Leitlinien für die kardiopulmonale Reanimation des European Resuscitation Council (ERC) und der American Heart Association (AHA), siehe https://www.erc.edu und http://www.heart.org.
7 Leitlinien für die kardiopulmonale Reanimation des European Resuscitation Council (ERC) und der American Heart Association (AHA), siehe https://www.erc.edu und http://www.heart.org.
8 Die Qualifikation soll mindestens den Weiterbildungsinhalten des „Diving Medicine Physician“ entsprechen, siehe: https://www.gtuem.org/, http://www.suhms.org oder http://www.edtc.org.
9 Die Qualifikation soll mindestens den Weiterbildungsinhalten des „Diving Medicine Physician“ entsprechen, siehe: https://www.gtuem.org/, http://www.suhms.org oder http://www.edtc.org.