Rahmen und Zielsetzung
Präventionsprogramme haben die Verbesserung des Gesundheitsverhaltens und der Gesundheitskompetenz von Menschen sowie die Ausschöpfung ihrer Gesundheitsressourcen in ihren relevanten Lebenswelten zum Ziel. Betriebliche Präventionsprogramme dienen dabei im Besonderen dem Erhalt der Beschäftigungsfähigkeit der Mitarbeitenden (Employability).
Die Nationale Präventionskonferenz betrachtet die Präventionspraxis als Prozess und stuft Evaluation – neben Analyse, Planung und Umsetzung – als notwendigen Bestandteil im Sinn der kontinuierlichen und nachhaltigen Weiterentwicklung ein (NPK 2018, s. „Weitere Infos“). Die Akteurinnen und Akteure im betrieblichen Gesundheitsmanagement (BGM) haben somit als interne Dienstleistende den Nachweis der kurz- und langfristigen Wirksamkeit ihrer Interventionen (Ergebnisqualität) sowie der Effizienz des Ressourceneinsatzes (Struktur- und Prozessqualität) zu erbringen und steuern über diese Parameter strategisch die Leistungserbringung: „Es ist zu erwarten, dass ein System, das vorrangig und wo immer möglich evidenzbasierte Maßnahmen umsetzt, effektiver und effizienter ist als ein System, in dem dies nicht der Fall ist“ (DeBock 2021).
Obwohl bislang keine verbindliche Definition für evidenzbasierte Prävention vorliegt, ist die „… Nutzung der jeweils besten verfügbaren wissenschaftlichen Erkenntnisse, der Expertise relevanter Fachleute und Stakeholder und der Werte und Präferenzen der betroffenen Bevölkerung“ (Rehfuess 2021) anerkannter Maßstab. „Wissenschaftliche Erkenntnisse sind dabei als Informationen zu verstehen, die mithilfe von wissenschaftlich anerkannten Methoden in einem transparenten Prozess generiert wurden. Das schließt Ergebnisse zur Wirksamkeit von Public-Health-Maßnahmen ebenso wie Erkenntnisse zu ihrer Implementierung und organisationalen, ökonomischen oder ethischen Fragen ein. Dabei können unterschiedliche wissenschaftliche Methoden genutzt werden, wie z. B. randomisierte kontrollierte Studien, Beobachtungsstudien, qualitative Studien und Auswertungen von Routinedaten“ (Rehfuess 2021).
Dieser Anspruch an öffentliche Präventionsmaßnahmen kann weitgehend auf betriebliche Programme übertragen beziehungsweise an deren Rahmenbedingungen angepasst werden. Für die Umsetzung dieses Qualitätsanspruchs in der Praxis des BGM gibt es jedoch gravierende Barrieren. Häufig erscheint – selbst bei gutem Willen aller Beteiligten – das Verhältnis von Aufwand und Nutzen unwirtschaftlich: Die Datenschutzauflagen und die fachliche sowie organisatorische Komplexität der Interventionen sind hoch, es fehlen personelle Ressourcen, methodisches Know-how, die nötige Unabhängigkeit etc. In einem Reifegradspektrum von „deutlich und nachvollziehbar beschrieben“ über „Wirkung plausibel anzunehmen“ bis hin zu „kausale Wirkung nachgewiesen“ (De Bock 2020) müssen viele betriebliche Präventionsangebote heute daher (noch) den ersten Stufen zugeordnet werden.
Nach einer Neu- und Weiterentwicklung seines Präventionsprogramms 2017 hat es sich Siemens Health Management (die deutsche BGM-Organisation des Unternehmens) zum Ziel gesetzt, nach etwa 1,5 Jahren einen Teil der Gesundheitsförderungsmaßnahmen einer umfassenden, wissenschaftlich unterstützten Evaluation der Struktur-, Prozess- und Ergebnisqualität zu unterziehen. Dabei war es im Rahmen der Ergebnisqualität unter anderem das Forschungsziel, die Wirksamkeit der 4- bis 22-tägigen stationären Gesundheitstrainings zu beleuchten (Pelster 2021). Damit sollte auch die praktische Umsetzung des systematischen Prozesses der kontinuierlichen Verbesserung (PDCA-Zyklus: Plan, Do, Check, Act) im Rahmen des konzernweit etablierten Health-Management-Systems vorangetrieben werden. Dieser Beitrag informiert in eher narrativer Form über die Lösungsfindung und -umsetzung praxisgerechter Evaluationsstrategien und möchte BGM-Verantwortliche ermutigen, sich in ihren jeweiligen betrieblichen Settings Evaluationsansätze zur Qualitätssicherung und -verbesserung zunutze zu machen.
Untersuchungsgegenstand
Gegenstand der Evaluation sind vier Bausteine eines betrieblichen Präventionsprogramms, das in einem ganzheitlichen Ansatz Elemente zur Bewegungsförderung, Ernährung sowie zur psychischen Gesundheit integriert. Das Programm zielt vor allem auf die Prävention von Herz-Kreislauf-Erkrankungen als eine der bedeutendsten Gruppen chronischer nicht übertragbarer Erkrankungsformen (vgl. z. B. NPK 2018, s. „Weitere Infos“), und die Förderung psychischer Resilienz ab. Die vier Programmbausteine sind (Teilnahmezahlen jeweils exemplarisch von 2019)
- ein 2018 neu eingeführter allgemeiner Health Check (HC) für Mitarbeitende auf freiwilliger Basis mit rund 2500 Teilnehmenden pro Jahr,
- ein seit den 50er Jahren kontinuierlich weiterentwickeltes dreiwöchiges stationäres „Gesundheitstraining klassisch“ (GTklass) mit ca. 660 Teilnehmenden pro Jahr,
- ein 2018 eingeführtes ebenfalls stationäres „Gesundheitstraining kompakt“ (GTkompakt) mit einem 11-tägigen Initial- und einem dreitägigen Verfestigungsteil nach sechs Monaten mit ca. 250 Teilnehmenden pro Jahr und
- ein viertägiges Gesundheitsseminar (GS) mit 750 Teilnehmenden pro Jahr.
Der initiale Health Check umfasst neben einer Anamneseerhebung klinische, biometrische und Labor-Blut-Untersuchungen, ein Elektrokardiogramm (EKG) sowie einen Stressfragebogen. Zur Einstufung des Herz-Kreislauf-Risikos wird der Deutschland-Score verwendet. In einem abschließenden Beratungsgespräch werden den Mitarbeitenden von der Betriebsärztin oder dem Betriebsarzt die Untersuchungsergebnisse erläutert. Sie sind Grundlage für ärztliche Empfehlungen zur Verbesserung des persönlichen Gesundheitsverhaltens, gebenenfalls weiterführende fachärztliche Untersuchungen oder die Teilnahme an Präventionsmaßnahmen (u.a. die Teilnahme an einem GTklass,, GTkompakt, GS oder lokalen ambulanten BGM-Angeboten).
Die beiden Gesundheitstrainings und das Gesundheitsseminar werden in ausgewählten Hotels durch interdisziplinäre Teams externer und interner Gesundheitsexpertinnen und -experten durchgeführt. Sie setzen sich aus eng aufeinander abstimmten Praxis-, Workshop- und Theorie-Inhalten zu den Themen Bewegung, Ernährung und psychischer Gesundheit zusammen. Die Inhalte sind vor allem auf Beschäftigte ausgerichtet,
- für die eine generelle Sensibilisierung zum Thema Gesundheit sinnvoll ist,
- bei denen erste gesundheitliche Beeinträchtigungen bestehen, die zwar noch keinen signifikanten Krankheitswert haben, die individuelle Beschäftigungsfähigkeit jedoch (zukünftig) beeinflussen können,
- die durch ihre berufliche Tätigkeit beziehungsweise ihre persönliche Situation in ihrer zeitlichen Flexibilität sehr stark eingeschränkt sind,
- die eine gezielte Unterstützung für einen effektiven Wiedereinstieg in eine gesundheitsbewusste Lebensweise benötigen.
Das Präventionsangebot steht allen Mitarbeitenden in Deutschland zur Verfügung, die Nutzung ist freiwillig. Die Kosten für die Maßnahmen werden von Siemens getragen. Bei den Gesundheitstrainings investieren die Teilnehmenden 9 beziehungsweise 5 Urlaubstage.
Zusätzlich wurde mit der neuen Programmstruktur eine Lotsenrolle für die Betriebsärztinnen und -ärzte eingeführt. Diese Funktion sieht eine begleitende ärztliche Beratungsfunktion über den gesamten Beschäftigten-Lifecycle vor. Neben dem Health Check sowie Vor- und Nachgesprächen zu Präventionsmaßnahmen schließt die Rolle auch arbeitsmedizinische Vorsorgekontakte oder andere Konsultationsanlässe ein (z. B. Erkrankung, Impfung).
Projektsetup
Das interne Projektteam setzte sich aus BGM-Fachleuten zusammen, die mit der Praxis und Organisation der Präventionsangebote vertraut beziehungsweise darin aktiv sind (Medizin, Sport- und Gesundheitswissenschaften, Psychologie) sowie, vor allem zu Beginn, aus Datenschutzfachleuten. Zur methodischen und fachlichen wissenschaftlichen Unterstützung wurden Kooperationsvereinbarungen mit zwei universitären Projektpartnern geschlossen: Für quantitative Datenerhebungen und -analysen sowie Experteninterviews in den GTklass,, GTkompakt und GS mit der Abteilung Sport- und Gesundheitsdidaktik der Fakultät für Sport- und Gesundheitswissenschaften der Technischen Universität München (Prof. Dr. Filip Mess und Team) und für qualitative Erhebungen bei den Betriebsärztinnen und -ärzten mit der Abteilung Bewegungs- und Gesundheitsförderung des Instituts für Bewegungs- und Neurowissenschaft der Deutschen Sporthochschule Köln (Frau Prof. Dr. Dr. Joisten und Team).
Das Projekt startete im Sommer 2018. Nach der Entwicklung eines Datenschutzkonzepts und der Auswahl sowie der Anpassung der eingesetzten Methoden begannen die Datenerhebungen im Frühjahr 2019. Die vorläufigen Abschlussberichte lagen im Sommer 2020 vor, die letzten Befragungen im Rahmen der Langzeitstudie fanden im Sommer 2021 statt.
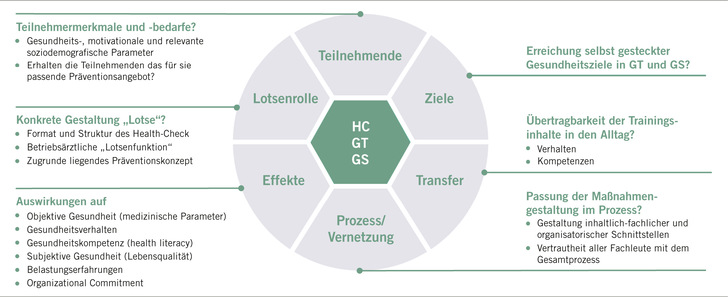
In der Auftaktveranstaltung wurden 32 Evaluationsthemen und Forschungsfragen detailliert festgelegt, die im Lauf des Projekts zu bearbeiten waren (siehe Übersicht in ➥ Abb. 1).
Eine erhebliche Herausforderung zu Projektbeginn war die Entwicklung eines Datenschutz-Grundverordnung- (DSGVO) und Bundesdatenschutzgesetz- (BDSG) konformen Datenschutzkonzepts. Die grundsätzliche Legitimation zur Datenerhebung beruhte darauf, dass vom Gesetzgeber die Datenverarbeitung für gesundheitsbezogene Leistungen präventiver, diagnostischer, kurativer und nachsorgender Art sowie die in diesem Zusammenhang erforderliche Verwaltungstätigkeit anerkannt und zum Zwecke der Verwaltung von Systemen und Diensten im Gesundheitsbereich sowie für Qualitätssicherungsmaßnahmen für zulässig erklärt wird.
Die Projektmethodik und -arbeit hatte daher folgende Datenschutzforderungen zu erfüllen: Prinzip der Datenvermeidung beziehungsweise der Datensparsamkeit, vor der Datenerhebung die Bestimmung der Daten, die für die Ermittlung der Qualität von Diagnostik oder Behandlung zwingend erforderlich sind (Zweckbindung), die Auswertung ausschließlich pseudonymisierter Daten (d. h. keine Verwendung von Klardaten) und die Anonymität der Auswertungsergebnisse (kein Bezug zu einer natürlichen Person mehr möglich).
Um vor allem im Rahmen der Längsschnitterhebungen (also der Datensammlung zu Personen über mehrere Messzeitpunkte) die Nutzung und statistische Kopplung physiologisch-medizinischer und subjektiver Gesundheitsdaten zu ermöglichen, unterzeichneten alle Studienteilnehmenden vor Beginn der ersten Datenerhebung eine schriftliche Einwilligung. Sie informierte detailliert darüber, welche Daten von wem, zu welchem Zweck verarbeitet und wie lange gespeichert werden. Die Einwilligung war nicht gekoppelt an eine Zugangsauflage zu den Gesundheitsangeboten. Die Pseudonymisierung der Daten von Studienteilnehmenden über mehrere Messzeitpunkte, zum Beispiel in Fragebögen, erfolgte über einen individuellen achtstelligen kombinierten Zahlen-Buchstaben-Code, der jedes Mal einfach reproduziert werden konnte (Kombination aus persönlichen und familiären Namens- und Datenelementen).
Methodik
Datenstruktur und -erhebung
Zur Beantwortung der Evaluationsfragen wurde ein Mixed-Method-Design gewählt, das heißt eine Kombination sich komplementär ergänzender qualitativer und quantitativer Verfahren sowie Datenquellen:
- Objektive physiologische Gesundheitsdaten (Standard-Laborwerte [z.B. Triglyzeride, Gesamt-Cholesterin, LDL, HDL, Glukose], EKG, Lungenfunktion, BMI, RR, Raucherstatus etc.), soziodemografische Daten der Teilnehmenden (u.a. Alter, Geschlecht, Firmenzugehörigkeit, Wohnsitz/Bundesland) und – soweit vorliegend – ICD-Diagnosen:
- aus dem betriebsärztlichen Dokumentationssystem (ISIS MED),
- aus Anfangs- und Abschlussbefunden der medizinischen Betreuung im Rahmen des GTklass und GTkomp. (im Rahmen des viertägigen GS werden keine medizinischen Untersuchungen durchgeführt).
- Subjektive Angaben der Teilnehmenden:
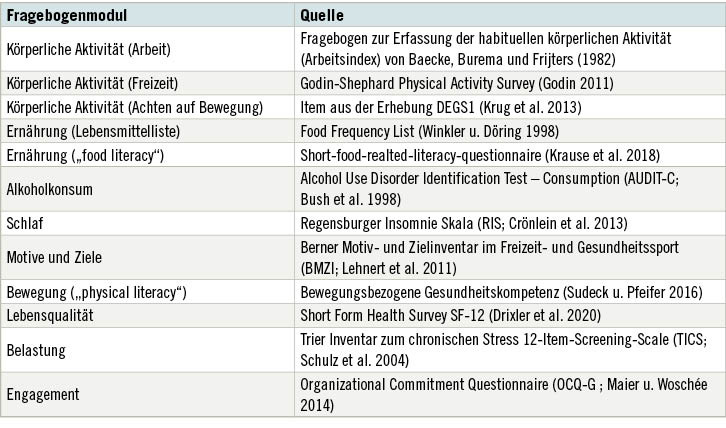
- Ein aus standardisierten Instrumenten zusammengestellter Fragebogen zu soziodemografischen Merkmalen (Alter, Geschlecht, Bildungsabschluss und Familienstand), Gesundheitsstatus, -verhalten und -kompetenz vor und nach HC, GTklass,, GTkompakt, GS (➥ Tabelle 1). Der Fragebogen wurde zu jedem Messzeitpunkt nach inhaltlicher Relevanz aus den Basismodulen zusammengestellt (siehe Tabelle 1),
- Feedback zu HC, GTklass,, GTkompakt, GS, vor allem Bewertung des Ablaufs insgesamt und einzelner Bausteine, erlebter Nutzen, Transfer in den Alltag,
- Telefoninterviews mit zufällig ausgewählten Teilnehmenden, die vor 36 Monaten an einem GTklass teilgenommen hatten.
- Einschätzungen der Expertinnen und Experten zur Struktur-, Prozess- und Ergebnisqualität der Elemente des Präventionsprogramms, die in semistandardisierten Interviews erhoben wurden.
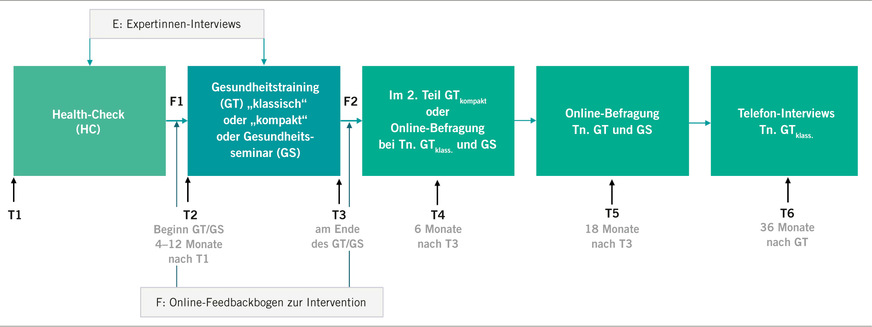
Messzeitpunkte
Die Erhebung von Teilnehmendendaten erfolgte zu insgesamt sechs Messzeitpunkten (T1–T6; ➥ Abb. 2). Da der zeitliche Abstand zwischen dem HC und dem Beginn eines GTklass,, GTkompakt, GS bis zu einem Jahr betragen kann, wurden Teilnehmende sowohl im HC (T1) als auch zu Beginn der GTklass,, GTkompakt, GS (T2) in die Studie eingeschlossen.
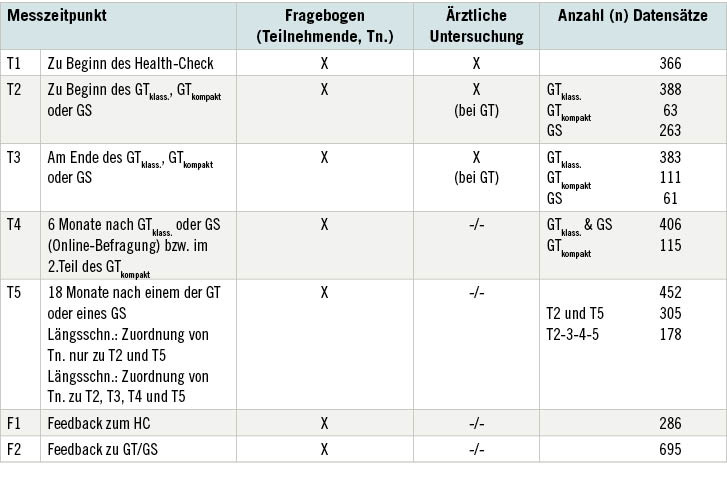
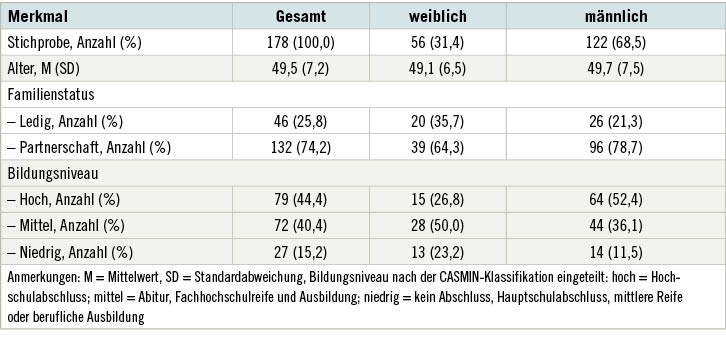
Zu den Messzeitpunkten T1 bis T5 wurde von den Teilnehmenden ein Fragebogen ausgefüllt (s. oben). Zu T1 sowie zu T2 und T3 (bei den beiden GT-Formen) wurden physiologische beziehungsweise ärztliche Untersuchungsdaten erhoben und ausgewertet. Für T4 und T5 war ein Konzept für eine ärztliche Follow-up-Untersuchung zur Gewinnung körperlich-medizinischer Befunde ausgearbeitet, das aber aufgrund der betrieblichen Kontakteinschränkungen im Rahmen der SARS-CoV-2-Pandemiemaßnahmen nicht umgesetzt werden konnte. Nach einem HC, GTklass,, GTkompakt und GS erhielten die Teilnehmenden einen Online-Fragebogen zu ihrer Einschätzung der einzelnen Aspekte der jeweiligen Maßnahme (F1 und F2, s. Tabelle 2). ➥ Tabelle 2 sind die Zahlen der erhobenen Datensätze pro Messzeitpunkt zu entnehmen. Ergänzend dazu kann eine beispielhafte soziodemografische Beschreibung der Teilnehmenden aus der Längsschnittbefragung im Rahmen der stationären Maßnahmen aus ➥ Tabelle 3 entnommen werden.
Datenbankauswertungen
Für die Jahre 2018 und 2019 wurden 5127 Health-Check-Datensätze aus dem Dokumentationssystem des betriebsärztlichen Dienstes (ISIS MED) ausgewertet. Diese Archivdaten enthalten physiologische und andere Diagnostikdaten sowie ärztliche Maßnahmenempfehlungen. Ziel war die Erhebung wesentlicher Informationen zum Gesundheitszustand und spezifischer gesundheitlicher Schwerpunktthemen der Teilnehmenden an der Maßnahme. Der Vergleich der Mitarbeitenden-Stichproben mit denen der Gesamtbevölkerung wurde anhand der gewichteten Prävalenz aus den Gesundheitsparametern mit den Referenzwerten aus repräsentativen epidemiologischen Gesundheitsstatistiken vorgenommen, vor allem aus der Studie zur Gesundheit der Erwachsenen in Deutschland [DEGS1], Gesundheit der Erwachsenen in Deutschland Akut [GEDA].
Fragebogenauswertungen
Innerhalb der Fragebogenerhebung wurden zum HC (T1) 366 Teilnehmende befragt und durch Kombination mit den objektiven Gesundheitsparametern deskriptiv und inferenzstatistisch ausgewertet. Im Rahmen der inferenzstatistischen Analysen dienten verschiedene lineare Regressionsmodelle dazu, den Präventionsbedarf der Teilnehmenden zu quantifizieren. Die Beantwortung der Forschungsfragen mittels Fragebögen erfolgte in den stationären Gesundheitstrainings im Querschnitt (n = 555) zum ersten Messzeitpunkt (T2) und im Längsschnitt (n = 178; T2, T3, T4 und T5) durch deskriptive und inferenzstatistische Auswertungen. Dabei dienten gemischte lineare Regressionsmodelle der Beschreibung der Wirksamkeit und Nachhaltigkeit in Bezug auf die subjektiven Angaben zu Gesundheitsverhalten, -kompetenz und -zustand.
Auswertung der Interviews
Zu den Erfahrungen mit dem neuen HC-Format (Ablauf, Inhalte, Organisation, Rahmenbedingungen) und der ärztlichen Lotsenrolle sowie Optimierungspotenzialen im Zusammenspiel der Präventionsmaßnahmen wurden telefonische Einzelinterviews mit ca. 90 % der Betriebsärztinnen und Betriebsärzte durchgeführt (n = 43, durchschnittliche Dauer ca. 90 Min.). Nach Auswertung der Interviewergebnisse durch eine gemischt deduktiv-induktive Inhaltsanalyse wurden von den Ärztinnen und Ärzten vier qualitätsrelevante Themenkomplexe identifiziert, in Fokusgruppen vertieft analysiert und dazu Verbesserungsvorschläge entwickelt.
Analog fanden semistrukturierte Interviews mit rund 50 % der in GTklass,, GTkompakt und GS aktiven Präventionsfachleuten statt (Ärztinnen/Ärzte, Dipl.-Sportlehrerinnen/ -lehrer, Sozialberatung/Psychologie; n = 16). Hier ging es im Rahmen einer thematischen Analyse der Interviews um die Bewertung von Wirkfaktoren, Ressourcen, Rollenverständnis, Organisation, Transfersicherung und Verbesserungsbedarfen.
Zur Generierung von Hypothesen zu Langzeiteffekten des GTklass. und der gegebenenfalls erforderlichen Anpassung von GT-Transferbausteinen wurden 18 zufällig ausgewählte Beschäftigte telefonisch interviewt, die jeweils vor 36 Monaten an einem GTklass. teilgenommen hatten. Gegenstand dieser semistrukturierten Interviews und der darauffolgenden thematischen Analyse waren vor allem Veränderungen des Gesundheitsverhaltens seit der Maßnahme, Ressourcen und Barrieren dafür, der Umgang mit Hindernissen und Rückschlägen für das Gesundheitsverhalten und die Gesamtbewertung der Maßnahme für das eigene Gesundheitsverhalten.
Ergebnisse
Die hohe Validität der statistisch aufbereiteten Ergebnisse aus den einzelnen Datenquellen und vor allem die Kombination von objektiven und subjektiven beziehungsweise quantitativen und qualitativen Teilnehmendendaten sowie Experteneinschätzungen bieten der Siemens-Health-Management-Organisation eine seriöse Grundlage zur Bewertung und Weiterentwicklung der Struktur-, Prozess- und Ergebnisqualität des Präventionsprogramms.
Struktur- und Prozessqualität
Aus Gründen der Vertraulichkeit der Daten können hier nur Auswertungstrends und -beispiele, jedoch keine inhaltlichen Detailergebnisse wiedergegeben werden. Insgesamt bestätigen die Ergebnisse
- positive Abweichungen der HC-Teilnehmenden in zentralen Gesundheitsparametern im Vergleich mit dem Bevölkerungsdurchschnitt, aber auch klare Hinweise auf spezifische Präventionsschwerpunkte (z. B. Übergewicht bei bestimmten Zielgruppen),
- einen klaren gesundheitlichen Präventionsbedarf,
- die Programmschwerpunkte auf Herz-Kreislauf-Prävention sowie die Prävention psychischer Gesundheit,
- die Vorteile des multidisziplinären Ansatzes des Präventionsprogramms, durchgängig basierend auf einem biopsychosozialen Gesundheitsverständnis.
Befragungsergebnisse zu den Motivationsschwerpunkten und Einschätzungen der Teilnehmenden zu den einzelnen Bausteinen des Programms lieferten konkrete Hinweise zum Design und Marketing der Interventionen. So wird zukünftig durch ein klareres Profil der einzelnen Angebote stärker auf die Erwartungshaltungen der Zielgruppen eingegangen.
Insbesondere die Auswertungen aus den betriebsärztlichen Dokumentationssystemen belegten die Notwendigkeit einer hohen Dokumentationsqualität über den gesamten Prozessverlauf als Grundlage für die BGM-Steuerung. Vollständige und aussagekräftige Datensätze erlauben zukünftig die weitgehende Integration von Evaluationsstrategien und -aspekten in die Präventionsprozesse. Darüber hinaus bieten sie die Möglichkeit, Zielgruppencluster beziehungsweise Präventionsbedarfsprofile für die Weiterentwicklung der Interventionen zu bilden.
Schließlich ergab die Befragung der Expertinnen und Experten eine Fülle konkreter Hinweise zum Interventionsdesign (z. B. Anregungen zu diagnostischen Komponenten des HC), der Verzahnung der Elemente des Präventionsprogramms, vor allem auch mit lokalen ambulanten Gesundheitsförderungsangeboten, der Transfersicherung (z. B. Recall-Systeme zu Follow-up-Terminen der lokalen HM-Organisation) und der Weiterentwicklung und Ausgestaltung der betriebsärztlichen Lotsenfunktion.
Ergebnisqualität
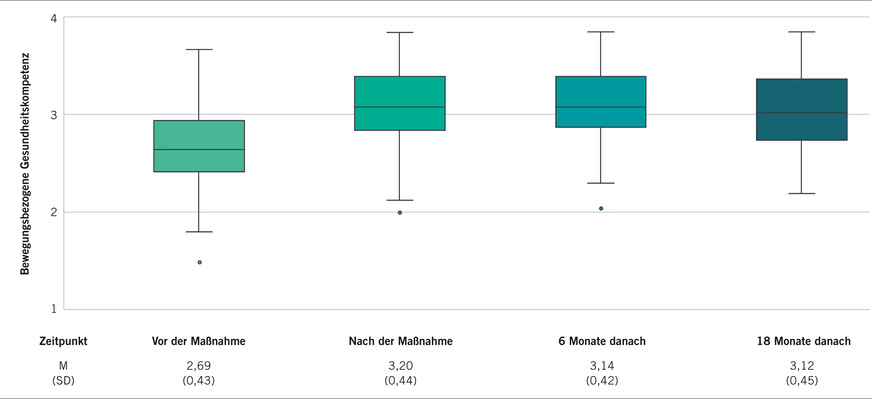
Im Mittelpunkt der Langzeiterhebungen stand die Nachhaltigkeit der Interventionen und der Nachweis langfristiger Auswirkungen und Zusammenhänge zwischen der Gesundheitskompetenz, dem Gesundheitsverhalten und dem Gesundheitszustand. So konnte bis zum Messpunkt T5 (18 Monate nach einem GT) für alle stationären Präventionsformate ein positiver Trend in den zentralen Parametern nachgewiesen werden. Exemplarisch seien die signifikante Steigerung der mentalen Lebensqualität im Zeitraum von Beginn eines GT bis 6 Monate danach (➥ Abb. 3) und die stabile Verbesserung der bewegungsbezogenen Gesundheitskompetenz auch noch 1,5 Jahre nach der Maßnahme (➥ Abb. 4) genannt. Ferner berichten die Teilnehmenden auch im 18-Monats-Follow-up eine nachhaltige Erreichung ihrer im GTklass,, GTkompakt, und GS selbst gesteckten Gesundheitsziele in den Dimensionen Bewegung, Ernährung und Entspannung (die explizite Formulierung von persönlichen mittel- und langfristigen Gesundheitszielen ist Element aller stationären Präventionsformate).
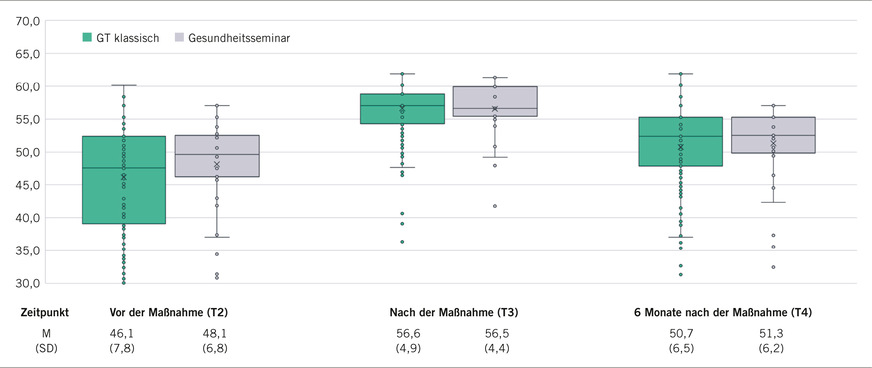
Damit konnte auch die Reduktion von Gesundheitsrisiken für die Arbeitsfähigkeit als zentrales betriebliches Präventionsziel belegt werden. Einzuschränken ist, dass die Ergebnisse zu den Follow-up-Messzeitpunkten T4 und T5 ausschließlich auf subjektiven Angaben der Teilnehmenden beruhen. Der oben erwähnte geplante Abgleich mit medizinischen Follow-up-Untersuchungsdaten ist für die Zukunft nach Beendigung der SARS-CoV-2-Pandemiemaßnahmen geplant.
Weitergehende gemischte lineare Regressionsanalysen ergaben, dass die tendenzielle Verbesserung des Gesundheitsverhaltens und des Gesundheitszustands nach 18 Monaten nicht primär auf direkte Effekte der Maßnahmen zurückgeführt werden kann. Allerdings ist von einer indirekten positiven Beeinflussung dieser Variablen durch die in den Maßnahmen erhöhte Gesundheitskompetenz auszugehen (s. Beispiel in Abb. 4). Diese Ergebnisse liefern wesentliche Anhaltspunkte für die Schwerpunktsetzung in den Interventionen und vor allem für die Transferphase im Anschluss. So werden beispielweise Peer-Coaching-Ansätze oder die Transferbegleitung durch den Einsatz digitaler Tools geprüft. Durch die Möglichkeit niedrigschwelliger und zielgruppengenauer Gesundheitsförderungsmaßnahmen in einem Setting-spezifischen Ansatz, wie beispielsweise betriebsärztliche Follow-up-Beratungsgespräche oder einem erleichterten Zugang zu „passgenauen“ lokalen Angeboten für ehemalige GTklass,, GTkompakt oder GS-Teilnehmende, hat das BGM auf Verhältnis- und Verhaltensebene entscheidende Effizienz- und Nachhaltigkeitsvorteile gegenüber öffentlichen allgemeineren Präventionsprogrammen. Die Kenntnis und Einbindung arbeits- und betriebsspezifischer Rahmenbedingungen stellt darüber hinaus einen wesentlichen Vorteil bei der Integration der Präventionsmaßnahmen in das tägliche (Arbeits)Leben der Teilnehmenden dar und hilft, Transfererfolge zu sichern.
Fazit und Ausblick
Die wohl wichtigsten Ergebnisse des Projekts sind zum einen der kollektive Reflexions- und damit Lernprozess der Health-Management-Organisation im Hinblick auf die Evidenzbasierung des eigenen Handelns, gerade auch in dem engen Austausch der beteiligten Wissenschaftlerinnen und Wissenschaftler über einen Zeitraum von fast zwei Jahren. Zum anderen konnten die Interdisziplinarität im Alltagshandel gestärkt und einzelne Methodenelemente des Evaluationsprojekts direkt in die BGM-Praxis überführt werden. Der Nutzen des Projekts und der investierten Ressourcen geht damit weit über eine einmalige Statusermittlung einzelner Qualitätsparameter hinaus.
Der hier gewählte Projektansatz als Impuls für die betriebliche Präventionspraxis steht im Einklang mit den von der BZgA (2020) empfohlenen „TIKKA“1-Umsetzungsfaktoren für Evidenzbasierung in Prävention und Gesundheitsförderung (s. auch DeBock 2021):
- Theorie: transparente Berücksichtigung der angenommenen – oft komplexen – Wirkmechanismen von Maßnahmen, von deren Konzeption bis zu ihrer Evaluation.
- Interdisziplinarität: die Notwendigkeit der Einbindung von Expertise und Akteuren aus unterschiedlichen Disziplinen in Abhängigkeit vom Gesundheitsthema beziehungsweise der Art der Maßnahme.
- Kontextabhängigkeit und Komplexität: die Berücksichtigung möglicher Wechselwirkungen von Maßnahmen im lokalen Kontext (v. a. hemmende und förderliche Faktoren in Bezug auf die Wirkung von Maßnahmen, z. B. im Transfer von Gesundheitsverhaltensänderungen aus der Intervention in den Alltag).
- Allgemeine gesellschaftliche Aspekte: Hier sind für das BGM betriebliche Kontextelemente in den Vordergrund zu stellen. So müssen bei Entscheidungen für gesundheitliche Maßnahmen oft unterschiedliche Motivationen und Interessen in Einklang gebracht werden.
Zum ersten Punkt „Theorie“ auf Grundlage der Projektergebnisse konnten so zum Beispiel modellhaft Bezüge zwischen der bewegungsbezogenen Gesundheitskompetenz von Büroarbeitenden und dem metabolischen Syndrom identifiziert werden (Blaschke 2021), die eine Grundlage für die praktische Ausgestaltung von BGM-Präventionsangeboten darstellen. Ganzheitliche allgemeine und indikationsspezifische Gesundheits(verhaltens)modelle dienen auch als gemeinsamer Bezugspunkt und Verständnisgrundlage der beteiligten BGM-Akteure in der Planung und praktischen Zusammenarbeit. Sie helfen zum Beispiel, Wechselwirkungen zwischen körperlichem und psychosozialem Wohlbefinden verständlich und handhabbar zu machen (z. B. das Health-Action-Process-Approach-Modell HAPA von Schwarzer, s. „Weitere Infos“). Die Formulierung empirisch abgesicherter logischer „Problemmodelle“ stellt im Übrigen auch den ersten Schritt im Intervention-Mapping-Ansatz von Bartholomew et al. (2016) dar, der als Standard für die Planung von Gesundheitsförderungsprogrammen und -maßnahmen angesehen werden kann.
Die Auswirkungen der SARS-CoV-2-Pandemie haben natürlich auch Einfluss auf die Gestaltung zukünftiger Präventionsprogramme. Obwohl der Projektgegenstand eher traditionelle Gesundheitsförderungsformate waren, lassen sich aus den erhobenen Daten auch wertvolle Schlüsse für zukünftige Angebote und Formate ziehen. Diese werden zum einen stark geprägt sein von den Rahmenbedingungen neuer Arbeitsformen (Stichwort hybride, mobile Arbeitsmodelle). Zum anderen bringt die Digitalisierung die Herausforderung und zugleich Chance mit sich, bewährte analoge Ansätze in Zukunft gewinnbringend mit digitalen Elementen zu kombinieren (vgl. DeBock 2020).
Auf Grundlage des breiten Datenfundus aus dem Projekt wurde bereits begonnen, an Optionen für datenbasierte individualisierte „Precision Prevention“-Ansätze zu arbeiten. Dieser Ansatz erlaubt es, auf Grundlage einer geringfügig modifizierten beziehungsweise erweiterten Diagnostik gesundheitsbezogene Verhaltensmuster zu identifizieren, für die optimal auf diese Cluster abgestimmte Interventionen bereitgestellt werden können. Voraussetzung dafür ist die Entwicklung von Health-Intelligence-Heuristiken, mit denen Daten
modellbasiert zusammengeführt und ausgewertet werden. Sie können den Expertinnen und Experten im betrieblichen Gesundheitsmanagement ebenso wie den Beschäftigten als Entscheidungs- und Planungsunterstützung dienen.
Aufgrund der Komplexität, der fachlichen und datenschutzrechtlichen Anforderungen solcher Entwicklungsvorhaben, aber auch des tatsächlichen Nachweises von Wirksamkeit bei der Evaluation traditioneller Präventions- und Gesundheitsförderungsmaßnahmen ist eine enge Zusammenarbeit zwischen Wissenschaft und Praxis unabdingbar und gleichzeitig, wie das Projekt deutlich gezeigt hat, für alle Beteiligten sehr fruchtbar: „Optimal ist es, die Wissenschaft schon während der Entwicklung einer Maßnahme hinzuzuziehen, damit von Anfang an eine geeignete Form der Evaluation integriert werden kann“ (DeBock 2021).
Interessenkonflikt: Die Autoren geben an, dass keine Interessenkonflikte vorliegen.
Literatur
Bartholomew K et al.: Planning health promotion programs. An intervention mapping Approach. 4. Aufl. San Francisco: Jossey-Bass, 2016.
Blaschke S et al.: The role of physical activity–related health competence and leisure-time physical activity for physical health and metabolic syndrome: a structural equation modeling approach for German office workers. Int J Environ Res Public Health 2021; 18: 10153.
De Bock F, Rehfuess E: Mehr Evidenzbasierung in Prävention und Gesundheitsförderung: Kriterien für evidenzbasierte Maßnahmen und notwendige organisationale Rahmenbedingungen und Kapazitäten. Bundesgesundheitsblatt 2021; 64: 524–533.
De Bock F et al.: Evidenzbasierte Prävention und Gesundheitsförderung. Memorandum der Bundeszentrale für gesundheitliche Aufklärung (BZgA). Köln: BZgA, 2020.
Pelster K: Gesundheits- und Sicherheitskultur als soziale Dimension der Nachhaltigkeit. ASU Arbeitsmed Sozialmed Umwelt 2021; 56: 760–765.
Rehfuess E et al.: Evidenzbasierte Public Health: Perspektiven und spezifische Umsetzungsfaktoren. Bundesgesundheitsblatt 2021; 64: 514–523.
doi:10.17147/asu-1-189953
Weitere Infos
NPK – Die Träger der Nationalen Präventionskonferenz (Hrsg.): Bundesrahmenempfehlungen nach § 20d Abs. 3 SGB V. Berlin: Die Träger der Nationalen Präventionskonferenz, 1. weiterentwickelte Fassung vom 29. August 2018
https://www.npk-info.de/fileadmin/user_upload/ueber_die_npk/downloads/1…
Schwarzer R: The Health Action Process Approach
http://userpage.fu-berlin.de/%7Ehealth/hapa.htm
Kernaussagen
- Die Evaluation betrieblicher Präventionsmaßnahmen wird wegen des hohen Aufwands im Vergleich zum erwarteten Nutzen selten durchgeführt .
- Dieser Beitrag informiert in eher narrativer Form über die Lösungsfindung und -umsetzung praxisgerechter Evaluationsstrategien und möchte BGM-Verantwortliche ermutigen, sich in ihren jeweiligen betrieblichen Settings Evaluationsansätze zur Qualitätssicherung und -verbesserung zunutze zu machen.
- Kernergebnisse des Projekts sind zum einen der kollektive Reflexions- und damit Lernprozess der Health-Management-Organisation im Hinblick auf die Evidenzbasierung des eigenen Handelns, zum anderen wurde die Interdisziplinarität im Alltagshandel gestärkt und einzelne Methodenelemente des Evaluationsprojekts direkt in die BGM-Praxis überführt.
- Der Nutzen des Projekts und der investierten Ressourcen geht damit weit über eine einmalige Statusermittlung einzelner Qualitätsparameter hinaus.
KOAUTOREN
Dr. Ralf Franke
Siemens AG, Environmental Protection, Health Management and Safety (EHS), Frankfurt am Main
franke.ralf@siemens.com
Dr. Ulrich Birner
Siemens AG, Head of Psychosocial Health and Well-being, München
ulrich.birner@siemens.com
Simon Blaschke
Technische Universität München, Fakultät für Sport- und Gesundheitswissenschaften, Sport- und Gesundheitsdidaktik
simon.blaschke@tum.de
Dr. David Friesen
Deutsche Sporthochschule Köln, Institut für Bewegungs- und Neurowissenschaft, Abteilung für Bewegungs- und Gesundheitsförderung
Kontakt
Das PDF dient ausschließlich dem persönlichen Gebrauch! - Weitergehende Rechte bitte anfragen unter: nutzungsrechte@asu-arbeitsmedizin.com.