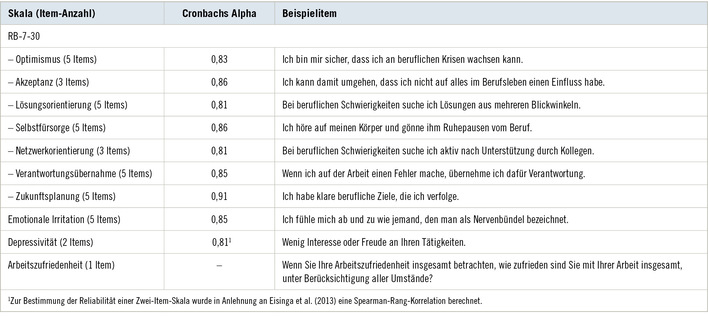
Diabetes- und Prädiabetesdiagnostik mit HbA1c und oGTT im Vergleich. Welche Rolle kann die 1-h-Glukose spielen?
Zielstellung: Ziel ist eine Evaluation der diagnostischen Güte von HbA1c und 1-h-Serumglukose bezüglich Diabetes- und Prädiabetesdiagnostik bei Nüchtern- und 2-h-Serumglukose als Goldstandard.
Methode: Es handelt sich um eine Diagnostikstudie, für die zwischen 2005 und 2010 in Ludwigshafen erhobene Querschnittsdaten verwendet werden. Patienten, bei denen im Rahmen arbeitsmedizinischer Vorsorgen eine Indikation für eine weiterführende Diabetesdiagnostik bestand (z.B. Adipositas), wurde eine gesonderte Bestimmung von HbA1c-Wert sowie Nüchtern-, 1-h- und 2-h-Serumglukose angeboten.
Ergebnisse: Insgesamt konnten Untersuchungen von 537 überwiegend männlichen (87,2%) Personen mit einem Durchschnittsalter von 47 Jahren (Median) verwendet werden. Zwischen HbA1c und oGTT zeigte sich bei Klassifikation nach ADA eine recht hohe Diskrepanz in der Diabetes- (8,0% vs. 13,2%) und Prädiabetesprävalenz (41,7% vs. 52,1%). Sensitivität und Spezifität des HbA1c-Wertes zur Diagnose von Diabetes (Cut-Off: 6,5%) waren jeweils 43,7% und 97,4% und von Prädiabetes (Cut-Off: 5,7%) respektive 50,2% und 69,2%. Als optimal wurden im vorliegenden Kollektiv geringere Werte von 6,2% für Diabetes (Sensitivität: 70,4%/Spezifität: 89,7%) und 5,5% für Prädiabetes (Sensitivität: 67,7%/Spezifität: 53,5%) ermittelt. Die 1-h-Serumglukose war dem HbA1c hinsichtlich Diabetes- (AUC1h-SG: 0,93/AUCHbA1c: 0,86) und Prädiabetesdiagnostik (AUC1h-SG: 0,78/AUCHbA1c: 0,65) überlegen. Für die 1-h-Serumglukose ergaben sich optimale Cut-Off-Werte von 227 mg/dl für Diabetes (Sensitivität: 87,3%/Spezifität: 87,1%) und 167 mg/dl für Prädiabetes (Sensitivität: 74,0%/Spezifität: 69,7%).
Schlussfolgerungen: Aufgrund der niedrigen Sensitivität bleibt bei ausschließlicher Verwendung des HbA1c im Diabetes-Screening potenziell eine große Anzahl an Diabetikern/Prädiabetikern unentdeckt. Möglicherweise wäre eine Absenkung der Grenzwerte hilfreich, was allerdings in Longitudinalstudien geprüft werden sollte. Aufgrund der einfachen Implementierung (kein Fasten/einmalige Blutentnahme) bleibt das Diabetes-Screening mit HbA1c im arbeitsmedizinischen Setting empfehlenswert.
Schlüsselwörter: Diabetes mellitus – Prädiabetes – oGTT – HbA1c – 1-h-Glukose
A comparison of HbA1c and oGTT in screening for diabetes and prediabetes. Is there a role for the 1-hour glucose test?
Aim: The aim is to evaluate the performance of HbA1c and 1-hour serum glucose regarding the diagnosis of diabetes and prediabetes with fasting glucose and 2-hour serum glucose from oGTT set as gold standard.
Method: The diagnostic accuracy study is based on cross-sectional data collected between 2005 and 2010 in Ludwigshafen (Germany). Patients who fulfilled the criteria for testing for diabetes/prediabetes (e.g. obesity) were offered a follow-up examination including the determination of HbA1c, fasting glucose, 1-hour, and 2-hour serum glucose.
Results: Examinations of 537 predominantly male (87.2%) participants with a median age of 47 years were available for analysis. When comparing diagnosis based on HbA1c and oGTT (according to ADA), a rather high discrepancy was found in the prevalence of diabetes (8.0% vs. 13.2%) and prediabetes (41.7% vs. 52.1%). The sensitivity and specificity of HbA1c were 43.7% and 97.4% respectively for the diagnosis of diabetes (cut-off: 6.5%) and 50.2% and 69.2% for prediabetes (cut-off: 5.7%). Lower values of 6.2% for diabetes (sensitivity: 70.4%/specificity: 89.7%) and 5.5% for prediabetes (sensitivity: 67.7%/specificity: 53.5%) were determined to be optimal in this collective. Compared to HbA1c, the 1-hour serum glucose was superior in diagnosing diabetes (AUC1-h SG: 0.93/AUCHbA1c: 0.86) and prediabetes (AUC1-h SG: 0.78/AUCHbA1c: 0.65). Cut-off values of 227 mg/dl for diabetes (sensitivity: 87.3%/specificity: 87.1%) and 167 mg/dl for prediabetes (sensitivity: 74.0%/specificity: 69.7%) were found to be optimal for the 1-hour serum glucose.
Conclusions: Owing to its low sensitivity, the exclusive application of HbA1c for diabetes/prediabetes screening in an occupational medicine context might potentially lead to a high number of missed cases. Lowering the thresholds according to our findings could prove useful, although results should be verified in longitudinal studies. It should be noted that HbA1c remains a recommended diabetes screening method in an occupational medicine setting since overnight fasting is not necessary and a single blood withdrawal suffices.
Keywords: diabetes mellitus – prediabetes – oGTT – HbA1c – 1-hour glucose
Einleitung
Einer aktuellen Studie des Robert Koch-Instituts zufolge liegt die Lebenszeitprävalenz des Diabetes mellitus in der erwachsenen deutschen Allgemeinbevölkerung (18–79 Jahre) bei 7,4% für Frauen und 7,0% für Männer (Heidemann et al. 2013), womit in Deutschland etwa 4,6 Millionen Erwachsene von dieser Stoffwechselerkrankung betroffen sind (Heidemann et al. 2013; Robert Koch-Institut 2016). Mit einer weiteren Zunahme der Erkrankten in naher Zukunft muss aufgrund demografischer Veränderungen hin zu einer älteren Gesellschaft sowie eines Wandels lebensstilbezogener Aspekte (z.B. Anstieg von Adipositas) gerechnet werden.
Um dieser Entwicklung etwas entgegenzusetzen, ist eine möglichst frühzeitige Erkennung und Behandlung von Diabetes bzw. dessen Vorstufe Prädiabetes essentiell. Zur Diabetes- und Prädiabetesdiagnostik stehen dabei verschiedene Verfahren zur Verfügung, wobei international anerkannte praktische Empfehlungen in regelmäßigen Abständen von der American Diabetes Association (ADA) als „Standards of Medical Care in Diabetes“ publiziert werden (American Diabetes Association 2019). Darin wird gleichermaßen die Verwendung von HbA 1c sowie Nüchternplasma- und 2-h-Plasmaglukose nach einem 75 g oralen Glukosetoleranztest (oGTT) empfohlen und für jede Methode werden diagnostische Kriterien eines erhöhten Diabetesrisikos (Prädiabetes) und Diabetes aufgeführt. Bei der Auswahl der geeigneten Methode sollten jedoch die jeweiligen Vor- und Nachteile der einzelnen Parameter berücksichtigt werden (für eine Übersicht siehe beispielsweise Sacks 2011; Landgraf et al. 2018). Für die Verwendung des HbA 1c -Wertes spricht vor allem, dass im Gegensatz zum oGTT ein nächtliches Fasten von mindestens 8 h keine notwendige Voraussetzung darstellt, lediglich eine Blutprobe erfolgen muss, sich der Zeitaufwand für Ärzte und Patienten in Grenzen hält und eine tageszeitunabhängige Bestimmung erfolgen kann. Als Nachteile des HbA 1c werden die Beeinflussbarkeit des Wertes durch u.a. ethnische Zugehörigkeit, Alter, bestimmte Hämoglobinopathien, kürzlichen Blutverlust oder -transfusion, Eisenmangel sowie schwere Leber- und/oder Niereninsuffizienz angeführt (Sacks 2011; Landgraf et al. 2018; American Diabetes Association 2019).
Neben den genannten Methoden besteht im Rahmen des oGTT zusätzlich die Möglichkeit zur Bestimmung der 1-h-Glukose, für die noch keine etablierten Grenzwerte zur Diabetes- bzw. Prädiabetesdiagnostik existieren. Ergebnisse mehrerer prospektiver Studien lassen allerdings vermuten, dass die 1-h-Glukose ein guter Prädiktor des inzidenten Diabetes und assoziierter Komplikationen darzustellen scheint (siehe beispielsweise Alyass et al. 2015; Abdul-Ghani et al. 2009; Oka et al. 2016; Jagannathan et al. 2016b; Sesti et al. 2014). Ein Vergleich der diagnostischen Güte des HbA 1c -Wertes mit der 1-h-Plasmaglukose wurde bezüglich Prädiabetes von Jagannathan und Kollegen (2016) durchgeführt, wobei sich eine Überlegenheit der 1-h-Plasmaglukose (bei oGTT als Goldstandard) fand (Jagannathan et al. 2016a).
Fragestellung/Zielstellung
Ziel der vorliegenden Untersuchung ist zunächst eine Evaluation des HbA 1c -Wertes zur Klassifikation von Diabetes und Prädiabetes gegenüber oGTT als Goldstandard unter Berücksichtigung der ADA-Vorgaben. Dazu wird einerseits die Konkordanz in der Diabetes- und Prädiabetesdiagnostik zwischen HbA 1c und oGTT untersucht, andererseits wird die Sensitivität und Spezifität des HbA 1c -Wertes mittels Receiver-Operating-Characteristic (ROC)-Analyse evaluiert. Darüber hinaus soll die diagnostische Güte der 1-h-Serumglukose untersucht werden, für die bis dato noch keine allgemeingültigen Grenzwerte zur Diabetes- bzw. Prädiabetesdiagnostik existieren.
Methoden
Studiendesign und Kollektiv
Für die vorliegende Diagnostikstudie werden Querschnittsdaten verwendet, die zwischen 2005 und 2010 am Standort Ludwigshafen am Rhein der BASF SE erhoben wurden. Bei den Probanden handelt es sich um Personen, bei denen im Rahmen von arbeitsmedizinischen Vorsorgen im Gespräch mit dem untersuchenden Betriebsarzt eines oder mehrere ADA-Kriterien zum Test auf Prädiabetes/Diabetes bei asymptomatischen Erwachsenen festgestellt wurden (z.B. Adipositas und/oder erhöhtes familiäres Risiko; s. American Diabetes Association 2019), bei denen aber zum Untersuchungszeitpunkt kein bekannter Diabetes mellitus vorlag. Die Mitarbeiter wurden in diesem Fall zu einem erneuten (morgendlichen) Untersuchungstermin für eine weiterführende Diabetesdiagnostik eingeladen und instruiert eine 8- bis 12-stündige Nahrungskarenz einzuhalten. Während der Untersuchung erfolgte zum Zeitpunkt 0 eine venöse Blutentnahme zur Bestimmung des HbA 1c -Wertes und der Nüchternserumglukose (NSG). Nach Aufnahme von 75 g in Wasser aufgelöster Glukose wurden zwei weitere Blutentnahmen nach 60 Minuten (1-h-Serumglukose) und nach 120 Minuten (2-h-Serumglukose [2h-SG]) durchgeführt. Insgesamt wurde im genannten Zeitraum bei 562 Personen sowohl der HbA 1c -Wert bestimmt als auch ein oGTT (inkl. 1-h-Serumglukose [1h-SG]) durchgeführt. Von der weiteren Analyse ausgeschlossen wurden Personen, die zum Zeitpunkt der Untersuchung nicht (mehr) aktiv im Unternehmen beschäftigt waren (z.B. Rentner; n = 3), Schwangere (n = 21) und eine Person, die zum Zeitpunkt der Untersuchung nachweislich nicht nüchtern war (n = 1). Es konnten somit Angaben von 537 Personen für die nachfolgenden Analysen verwendet werden.
Klassifikation des Diabetesstatus
Zur Klassifikation des Diabetesstatus wird auf die Kriterien der ADA zurückgegriffen (American Diabetes Association 2019). Die von der ADA angegebenen Grenzwerte für die Plasmaglukose werden dabei für die Serumglukose übernommen. Bei Verwendung des 75-g-oGTT ergeben sich daraus die Kategorien Diabetiker (NSG 126 mg/dl [7,0 mmol/l] und/oder 2h-SG 200 mg/dl [11,1 mmol/l]), Prädiabetiker (100 mg/dl NSG 1c-Wert die Kategorien Diabetiker (HbA 1c 6,5% [48 mmol/mol]), Prädiabetiker (5,7% HbA 1c 1c 1c
Sonstige Variablen
Neben den diagnostischen Parametern werden Alter (zum Zeitpunkt der Untersuchung), Geschlecht, berufliche Position (gewerblicher, tariflicher oder außertariflicher Mitarbeiter), Arbeitszeitsystem (Tagarbeit/[Wechsel-]Schichtarbeit) und Body-Mass-Index (BMI) zur näheren Beschreibung des Kollektivs verwendet. Gewerbliche Mitarbeiter üben dabei in der Regel Tätigkeiten in der Produktion aus, tarifliche Mitarbeiter sind in heterogenen Berufsgruppen tätig und haben teilweise eine gewisse Weisungsfunktion (z.B. Vorarbeiter, Meister, Labor, Administration etc.) und außertarifliche Mitarbeiter wiederum übernehmen üblicherweise komplexere bzw. Führungsaufgaben. Körpergröße und -gewicht wurden während der arbeitsmedizinischen Sprechstunde vom zuständigen Betriebsarzt erfasst und der daraus berechnete BMI (Gewicht / [Größe in m] 2 ) nach Vorgabe der WHO in normalgewichtig (
Statistische Analysen
Für eine allgemeine Beschreibung des Kollektivs und der diagnostischen Parameter werden im Fall von kategorialen Variablen absolute und relative Häufigkeiten verwendet, im Fall von kontinuierlichen Variablen der Median und Interquartilsabstand (IQR). Eine grafische Veranschaulichung der kontinuierlichen Variablen (HbA 1c , NSG, 1h-SG und 2h-SG) erfolgt mit Box-Quantil-Plots. Zur Analyse der Übereinstimmung zwischen (kategorialem) HbA 1c und oGTT wird Cohen’s Kappa (linear-gewichtet) angegeben. Die Kappa-Werte lassen sich dabei in nicht ausreichend („poor“; 0,20), hinreichend („fair“; 0,21–0,40), moderat („moderate“; 0,41–0,60), gut („good“; 0,61–0,80) und sehr gut („very good“; 0,81–1,00) einteilen (Kwiecien et al. 2011; Altman 1991). Pearson’s Korrelationskoeffizient „r“ wird zur Analyse des Zusammenhangs von HbA 1c und 1h-SG mit NSG und 2h-SG verwendet. Angelehnt an Cohen und Rosenthal wird eine Korrelation von |r| = 0,1 bis
Die diagnostische Güte von HbA 1c und 1h-SG, die Probanden zutreffend in Diabetiker bzw. Prädiabetiker einerseits und Nichtdiabetiker andererseits einzuteilen, wird grafisch per Receiver-Operating-Characteristic-(ROC-)Kurven dargestellt (Goldstandard: oGTT). Als zusätzliche Vergleichsmöglichkeit wird dabei der BMI mitberücksichtigt. Zur Erstellung der ROC-Kurve wird für jede beobachtete Ausprägung von HbA 1c und 1h-SG die Sensitivität (Richtig-Positiv-Rate) auf der Ordinate und 1-Spezifität (Falsch-Positiv-Rate) auf der Abszisse abgetragen. Darüber hinaus wird die Fläche unterhalb der so erstellten ROC-Kurve („area under the ROC-Curve“ [AUC]) mit zugehörigem 95%-Konfidenzintervall (95%-KI) als aggregiertes Maß für die diagnostische Güte des jeweiligen Parameters angegeben. Ein perfekter Prädiktor würde dabei einen AUC-Wert von 1 ergeben, eine lediglich auf Zufall basierende Klassifikation einen Wert von 0,5.
Für die HbA 1c -Cut-Off-Werte der ADA sowie die Cut-Off-Werte von HbA 1c und 1h-SG, zu denen der Youden-Index (Sensitivität + Spezifität – 1) maximal ist (Youden max ), erfolgt darüber hinaus eine tabellarische Darstellung von prozentualer Übereinstimmung, Sensitivität, Spezifität, Falsch-Positiv- und Falsch-Negativ-Raten.
P-Werte
Ergebnisse
Studienkollektiv
Die Probanden (n = 537) waren zwischen 18 und 65 Jahre alt (Median: 47/IQR: 42–53) und überwiegend männlich (87,2%). Im Hinblick auf die berufliche Position handelte es sich bei 37,6% um gewerbliche, bei 46,6% um tarifliche, bei 12,3% um außertarifliche und bei 0,7% um sonstige Angestellte (z.B. Auszubildende). Etwas weniger als ein Drittel (29,6%) war zum Untersuchungszeitpunkt als (Wechsel-)Schichtarbeiter tätig. Der mediane BMI der Teilnehmer lag bei 30,4 kg/m² (IQR: 26,95–35,3), wobei 14,0% normalgewichtig (
Diagnostische Parameter
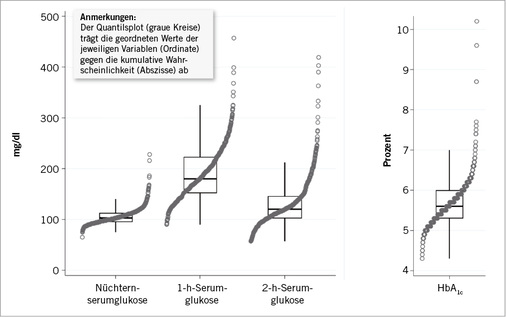
Die Verteilung von NSG, 1h-SG, 2h-SG (alle mg/dl) sowie HbA 1c (%) zeigt Abb. 1 .
Der mediane Serumglukosewert steigt eine Stunde nach oraler Aufnahme von 75 g Glukose zunächst von 103 mg/dl (IQR: 95–113 mg/dl) in nüchternem Zustand auf 180 mg/dl (IQR: 151,5–223 mg/dl) an und fällt nach insgesamt zwei Stunden wiederum auf 120 mg/dl (IQR: 102–146 mg/dl) ab. Der HbA 1c -Wert liegt im Median bei 5,6% (IQR: 5,3–6,0%).
Prävalenz von Diabetes und Prädiabetes
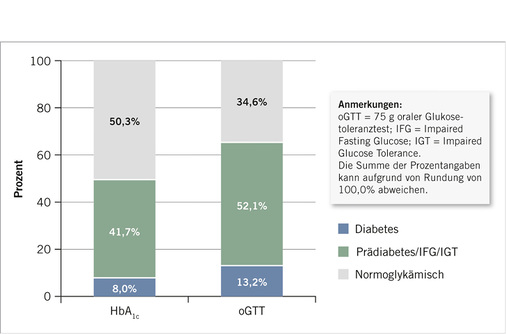
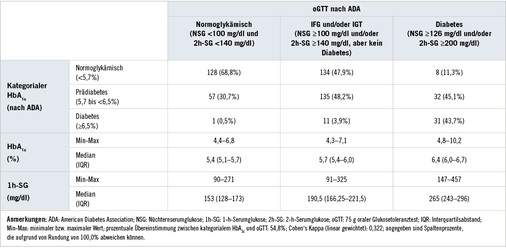
Bei Klassifikation des Diabetesstatus nach ADA ergibt sich im untersuchten Kollektiv eine Diabetes- bzw. Prädiabetesprävalenz von jeweils 8,0% und 41,7% bei Verwendung des HbA 1c -Wertes und von respektive 13,2% und 52,1% bei Verwendung des oGTT ( Abb. 2 ). Der Prädiabetesstatus nach oGTT (52,1%) lässt sich dabei in isoliertes IFG (34,8%), isoliertes IGT (4,3%) sowie IFG und IGT zusammen (13,0%) aufschlüsseln.
Übereinstimmung zwischen HbA 1c und oGTT
Eine Gegenüberstellung von kategorialem HbA 1c und oGTT (oberer Teil von Tabelle 1 ) zeigt, dass von den 71 per oGTT diagnostizierten Diabetesfällen, 31 (43,7%) durch HbA 1c ebenfalls als Diabetiker eingestuft werden, 32 (45,1%) hingegen als Prädiabetiker und 8 (11,3%) als normoglykämisch. Von den 280 per oGTT als prädiabetisch (IFG und/oder IGT) eingestuften Personen wurden durch HbA 1c 11 (3,9%) als Diabetiker, 135 (48,2%) ebenfalls als Prädiabetiker und 134 (47,9%) als normoglykämisch eingestuft.
Mit einem gewichteten Kappa-Koeffizienten von 0,322 zeigt sich zwischen kategorialem HbA 1c und oGTT nach obiger Definition eine hinreichende Übereinstimmung („fair agreement“). Insgesamt stimmte die Klassifikation in 294 Fällen (54,8%) überein.
Sowohl HbA 1c als auch 1h-SG nehmen kontinuierlich von jeweils 5,4% bzw. 153 mg/dl (im Median) bei normoglykämischem oGTT auf 6,4% bzw. 265 mg/dl bei diabetischem oGTT zu (unterer Teil von Tabelle 1 ).
Korrelationen von HbA 1c und 1-h-Serumglukose mit Nüchtern- und 2-h-Serumglukose
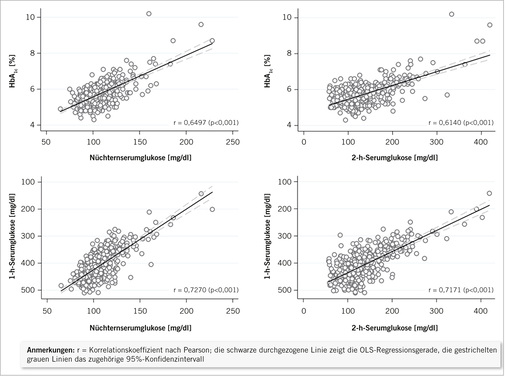
Sowohl für HbA 1c (oberer Teil von Abb. 3 ) als auch für die 1h-SG (unterer Teil) zeigen sich positive Korrelationen mit NSG und 2h-SG.
Die Korrelationen von HbA 1c mit NSG und 2h-SG (jeweils r >0,6) können dabei nach obiger Definition als hoch, diejenigen von 1h-SG mit NSG und 2h-SG (jeweils r >0,7) als sehr hoch eingestuft werden.
Sensitivität und Spezifität von HbA 1c und 1-h-Serumglukose
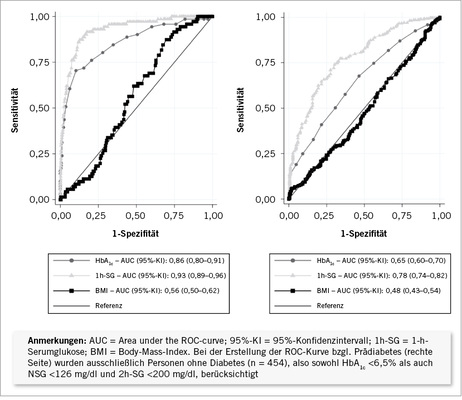
Die ROC-Kurven ( Abb. 4 ) veranschaulichen zu jedem vorhandenen Wert die diagnostische Eigenschaft von HbA 1c und 1h-SG, die Probanden zwischen Diabetikern und Prädiabetikern/normoglykämisch (linke Seite) bzw. zwischen Prädiabetikern und normoglykämisch (rechte Seite) zu separieren, wenn oGTT als Goldstandard angenommen wird.
Mit einer AUC von 0,93 (95%-KI: 0,89–0,96) für Diabetes und 0,78 (95%-KI: 0,74–0,82) für Prädiabetes ist die 1h-SG dem HbA 1c -Wert mit jeweils 0,86 (95%-KI: 0,80–0,91) und 0,65 (95%-KI: 0,60–0,70) überlegen. Für den BMI ist die AUC sowohl für Diabetes (0,56; 95%-KI: 0,50–0,62) als auch für Prädiabetes (0,48; 95%-KI: 0,43–0,54) sehr gering.
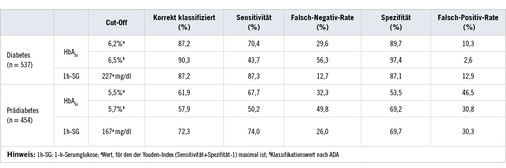
Hinsichtlich der Diabetesdiagnostik zeigt der HbA 1c zum ADA Cut-Off-Wert von 6,5% eine sehr hohe Spezifität von 97,4% ( Tabelle 2 ), aber eine niedrige Sensitivität (43,7%). Der Youden-Index wird zu Werten von 6,2% (HbA 1c ) und 227 mg/dl (1h-SG) maximiert. Die korrespondierende Sensitivität und Spezifität beträgt dabei 70,4% und 89,7% (HbA 1c ) bzw. 87,3% und 87,1% (1h-SG).
Beim Prädiabetes wiederum beträgt die Sensitivität und Spezifität zum ADA-Cut-Off-Wert von 5,7% für HbA 1c jeweils 50,2% und 69,2%. Der Youden-Index wird in diesem Fall zu Werten von 5,5% (HbA 1c ) und 167 mg/dl (1h-SG) maximiert, wodurch sich Sensitivitäten und Spezifitäten von jeweils 67,7% und 53,5% (HbA 1c ) bzw. 74,0% und 69,7% (1h-SG) ergeben.
Diskussion
Wichtigste Ergebnisse
Die vorliegende Untersuchung ergab im Wesentlichen, dass
- eine recht hohe Diskrepanz in der Diabetes- und Prädiabetesprävalenz zwischen HbA 1c und oGTT besteht,
- der HbA 1c -Wert zu Cut-Off-Werten der ADA (bei oGTT als Goldstandard) hinsichtlich Diabetes eine vergleichsweise hohe Spezifität bei niedriger Sensitivität aufweist,
- hinsichtlich Prädiabetes sowohl Spezifität als auch Sensitivität relativ niedrig sind,
- die optimalen Cut-Off-Werte für den HbA 1c -Wert (Youden max ) für Diabetes und Prädiabetes geringer sind als die korrespondierenden Werte der ADA und
- die 1h-SG dem HbA 1c -Wert sowohl in der Diabetes- als auch Prädiabetesdiagnostik überlegen ist.
Implikationen
Für den HbA 1c -Cut-Off-Wert der ADA (6,5%) zeigte sich eine hohe Spezifität von 97,4% bei gleichzeitig niedriger Sensitivität (43,7%). Mehr als die Hälfte der durch oGTT als Diabetiker eingestuften Personen würde somit bei Verwendung des HbA 1c -Wertes übersehen. Ähnliche Befunde, mit niedriger Sensitivität und hoher Spezifität des HbA 1c bzgl. Diabetes bei Nüchtern- und/oder 2-h-Glukose als Goldstandard, zeigten sich auch in anderen internationalen Studien (siehe z.B. Karnchanasorn et al. 2016; Shimodaira et al. 2015; Guo et al. 2014; Kramer et al. 2010; Carson et al. 2010).
Der optimale Wert zur Identifikation von Diabetikern (Youden max ) läge mit 6,2% etwas unterhalb der ADA-Vorgabe von 6,5%. Bei Verwendung dieses Cut-Off-Wertes, würde die Spezifität auf 89,7% sinken, bei gleichzeitig deutlicher Erhöhung der Sensitivität auf 70,4%. In einer Vielzahl von internationalen Untersuchungen lag der optimale Cut-Off-Wert zur Diabetesdiagnostik bei Erwachsenen unter 6,5% (z.B. 6,0% in einer US-amerikanischen Studie [Karnchanasorn et al. 2016], jeweils 6,1% in einer bulgarischen und chinesischen Studie [Tankova et al. 2012; Li et al. 2018], 6,0% in einer japanischen Studie [Shimodaira et al. 2015] und 6,1% als am häufigsten empfohlener Cut-Off-Wert in einem systematischen Review unter Einbeziehung von neun Studien [Bennett et al. 2007]). Es sollte allerdings beachtet werden, dass Vergleiche zwischen Studien aufgrund von unterschiedlicher Zusammensetzung der untersuchten Kollektive (v.a. hinsichtlich Ethnie und Alter) mit der nötigen Vorsicht vorgenommen werden müssen.
Spezifität und Sensitivität des HbA 1c -Wertes bezüglich Prädiabetes waren zum empfohlenen Cut-Off-Wert nach ADA (5,7%) mit 69,2% und 50,2% recht niedrig. Etwa die Hälfte aller durch oGTT als Prädiabetiker eingestuften Personen würde somit übersehen, etwa ein Drittel der normoglykämischen Teilnehmer fälschlicherweise als Prädiabetiker eingestuft. Der optimale Cut-Off-Wert (Youden max ) liegt mit 5,5% wiederum unterhalb des empfohlenen ADA-Wertes von 5,7% und erreicht eine Sensitivität und Spezifität von respektive 67,7% und 53,5%. Ein niedriger HbA 1c -Cut-Off-Wert für Prädiabetes von 5,5% wird ebenfalls in Studien an US-amerikanischen (Guo et al. 2014), chinesischen (Li et al. 2018) und bulgarischen (Tankova et al. 2012) Populationen empfohlen.
Verglichen mit HbA 1c war die diagnostische Güte der 1h-SG sowohl bezüglich Diabetes (AUC 1h-SG : 0,93 vs. AUC HbA1c : 0,86) als auch Prädiabetes (AUC 1h-SG : 0,78 vs. AUC HbA1c : 0,65) höher. Es ergaben sich optimale Cut-Off-Werte (Youden max ) von 227 mg/dl für Diabetes (Sensitivität: 87,3%/Spezifität: 87,1%) und 167 mg/dl für Prädiabetes (Sensitivität: 74,0%/Spezifität: 69,7%). In einer Querschnittstudie an US-amerikanischen Patienten mit erhöhtem Diabetesrisiko (n = 212) untersuchten Jagannathan und Kollegen (2016) die diagnostische Güte der 1-h-Plasmaglukose zur Diagnose von Prädiabetes nach Vorgaben der ADA. Annähernd identisch zu den Befunden unserer Untersuchung fanden die Autoren eine AUC 1h-SG von 0,79 (95%-KI: 0,72–0,85) und eine AUC HbA1c von 0,65 (95%-KI: 0,57–0,73) (Jagannathan et al. 2016a). Die 1-h-Glukose scheint damit eine recht vielversprechende Alternative im Diabetes-Screening darzustellen, da sie einerseits eine höhere diagnostische Güte als der HbA 1c -Wert aufweist und andererseits im Vergleich zur 2-h-Glukose ein geringerer Zeitbedarf besteht. In der existierenden Literatur werden basierend auf einzelnen Longitudinalstudien Cut-Off-Werte von 155 mg/dl für ein erhöhtes Diabetesrisiko und assoziierter Komplikationen diskutiert (siehe z.B. Abdul-Ghani et al. 2009; Alyass et al. 2015; Succurro et al. 2009; Sesti et al. 2014) (vs. 167 mg/dl in unserer Querschnittsanalyse). Weitere Forschungsbemühungen sind notwendig, um standardisierte Cut-Off-Werte zu erhalten.
Limitationen
Als Limitation der vorliegenden Untersuchung muss angeführt werden, dass anstelle von Plasmaglukose, wie von der ADA in ihren Empfehlungen vorgeben, Serumglukose verwendet wurde. Je nach verwendeter Methode können sich die Glukosewerte unterscheiden, wobei die Richtung des Unterschieds umstritten ist. Im Vergleich zum Serum werden in der Literatur bei Verwendung von Plasma sowohl niedrigere, höhere als auch gleichartige Glukosekonzentration berichtet (Sacks 2011). Als weitere Limitation muss angeführt werden, dass die einbezogenen Probanden nicht zufällig ausgewählt, sondern aufgrund der Erfüllung eines oder mehrerer ADA-Kriterien zum Test auf Diabetes/Prädiabetes bei asymptomatischen Erwachsenen in die vorliegende Untersuchung eingeschlossen wurden (American Diabetes Association 2019). Daneben wiesen die Teilnehmer ein relativ hohes Durchschnittsalter (47 Jahren im Median) auf und waren überwiegend männlich. Eine Übertragung der vorliegenden Befunde auf die (arbeitende) Allgemeinbevölkerung ist somit nicht möglich. Weiterhin kann die lediglich einmalige Bestimmung von oGTT und HbA 1c kritisch angeführt werden, auch wenn dies durchaus die Möglichkeiten im Rahmen einer betriebsinternen Check-up-Untersuchung widerspiegeln dürfte. Den aktuellen Empfehlungen der ADA zufolge sollten Tests bei auffälligen Befunden wiederholt werden, um die Diagnose zu bestätigen (American Diabetes Association 2019). Weiterhin lässt sich die Wahl des oGTT als „Goldstandard“ zur Bestimmung von Cut-Off-Werten für HbA 1c und 1h-SG kritisieren; eine optimale Bestimmung von Cut-Off-Werten sollte durch Längsschnittstudien hinsichtlich des Auftretens von mit Diabetes assoziierten mikrovaskulären Komplikationen (z.B. Retinopathie) erfolgen. Darüber hinaus werden zahlreiche Faktoren diskutiert, die den HbA 1c oder oGTT beeinflussen oder verfälschen können (für eine Übersicht siehe z.B. Sacks 2011; Landgraf et al. 2018), die in der vorliegenden Studie aber nicht berücksichtigt wurden.
Empfehlungen für die betriebsärztliche Tätigkeit
Wie eingangs erwähnt, sind 4,6 Millionen Menschen in Deutschland von Diabetes betroffen, Tendenz steigend (Robert Koch-Institut 2016). Die Arbeitsmedizin kann ihren Beitrag dazu leisten, dieser Entwicklung etwas entgegenzusetzen, indem beispielsweise das Screening nach Diabetes bzw. dessen Vorstufe Prädiabetes als Ergänzung der regulären arbeitsmedizinischen Vorsorge in optionale betriebsinterne Check-up-Untersuchungen integriert wird. Kriterien, wer in ein Screening-Programm einbezogen werden sollte, können dabei je nach Vorgabe durchaus variieren (siehe z.B. American Diabetes Association 2019; Siu 2015). Die ADA empfiehlt ein Screening an asymptomatischen Erwachsenen beispielsweise generell ab 45 Jahren oder bei jüngeren Personen mit Übergewicht/Adipositas, die zusätzlich eine oder mehrere der nachfolgenden Risikofaktoren aufweisen: Verwandte ersten Grades mit einer Diabeteserkrankung, Vorgeschichte einer kardiovaskulären Erkrankung, Ethnie mit erhöhtem Risiko, Bluthochdruck (140/90 mmHg oder antihypertensive Therapie), niedriges HDL-Cholesterin (250 mg/dl), physische Inaktivität sowie (bei Frauen) polyzystisches Ovarialsyndrom. Eine Wiederholung der Untersuchung sollte bei unauffälligen Befunden alle drei Jahre, bei Prädiabetikern hingegen jährlich durchgeführt werden (American Diabetes Association 2019). Die Verwendung von HbA 1c , Nüchtern- und 2-h-Plasmaglukose wird von der ADA zwar gleichermaßen empfohlen, jedoch sollte berücksichtigt werden, dass der HbA 1c -Wert aufgrund seiner Vorteile (kein Fasten der Mitarbeiter, keine umfangreiche Patientenvorbereitung, geringer Zeitaufwand, nur eine Blutentnahme) gerade für ein Screening-Programm im arbeitsmedizinischen Kontext geeignet erscheint. Dabei sollten jedoch auch die in dieser Arbeit gezeigten Nachteile, v.a. die niedrige Sensitivität und damit der hohe Anteil an Personen mit falsch-negativem Testergebnis, berücksichtigt werden. Als Ergänzung, oder falls eine Blutentnahme aus praktischen Gründen nicht möglich ist, kann auch auf verschiedene Diabetes-Risiko-Tests zurückgegriffen werden, die beispielsweise in einen betrieblichen Check-up-Fragebogen integriert werden könnten (siehe z.B. FINDRISK [Schwarz 2017] oder DIFE [Deutsches Institut für Ernährungsforschung o. J.])
Unser Unternehmen bietet seit 2011 allen Mitarbeitern die Teilnahme an einem freiwilligen Gesundheitscheck als Ergänzung zur regulären arbeitsmedizinischen Vorsorge an, in dem auch ein Screening nach Diabetes und Prädiabetes mit HbA 1c (und zusätzlich Gelegenheitsglukose) integriert ist und den die Mitarbeiter alle drei Jahre wiederholen können. Wird eine Person als prädiabetisch identifiziert, erhält sie eine so genannte „Modulempfehlung: Diabetesvorstufe (Prädiabetes)“, die individuelle Empfehlungen zur Stabilisierung bzw. Verbesserung des Gesundheitszustandes beinhaltet (z.B. durch Workshops, Beratungen, Kurse und Vorträge).
Schlussfolgerungen
Durch die niedrige Sensitivität des HbA 1c und den damit einhergehenden hohen Anteil an Personen mit einem falsch-negativen Testergebnis bleiben viele potenzielle Diabetiker unentdeckt. Es sollte allerdings berücksichtigt werden, dass der Großteil der Patienten mit falsch-negativem Testergebnis als Prädiabetiker und nur ein geringer Teil als normoglykämisch eingestuft wurde. Damit ist zumindest für die statt richtigerweise als Diabetiker, fälschlicherweise als Prädiabetiker klassifizierten Personen zu erwarten, dass bei diesen im Rahmen von Nachuntersuchungen eine Verlaufskontrolle der Glukosewerte erfolgt. Möglicherweise könnte sich eine Absenkung der Grenzwerte des HbA 1c -Wertes bei der Diagnose von Diabetes und Prädiabetes als sinnvoll erweisen, dabei sollte aber beachtet werden, dass eine solche Absenkung bei einem anderen Kollektiv (Jüngere/Normalgewichtige/Frauen) möglicherweise nicht sinnvoll wäre. Die klinische Relevanz einer solchen Maßnahme müsste in jedem Fall im Rahmen von Längsschnittuntersuchungen bzgl. des Auftretens diabetesassoziierter mikrovaskulärer Komplikationen untersucht werden. Die 1-h-Glukose hat sich als vielversprechende Alternative zu etablierten Screeningverfahren erwiesen, da sie einerseits der Diagnostik mit HbA 1c überlegen ist und andererseits weniger Zeitaufwand als die 2-h-Glukose mit sich bringt.
Interessenkonflikt: Alle Autoren sind Mitarbeiter der BASF SE. Die Autoren SN, MS und SW geben an, dass sie Aktienanteile der Firma BASF SE halten. Weitere Interessenkonflikte bestehen nicht.
Literatur
Abdul-Ghani MA, Lyssenko V, Tuomi T, Defronzo RA, Groop L: Fasting versus postload plasma glucose concentration and the risk for future type 2 diabetes: results from the Botnia Study. Diabetes Care 2009; 32: 281–286.
Altman D: Practical statistics for medical research. Oxford: Chapman and Hall, 1991.
Alyass A, Almgren P, Akerlund M, Dushoff J, Isomaa B, Nilsson P, Tuomi T, Lyssenko V, Groop L, Meyre D: Modelling of OGTT curve identifies 1 h plasma glucose level as a strong predictor of incident type 2 diabetes: results from two prospective cohorts. Diabetologia 2015; 58: 87–97.
American Diabetes Association: Standards of Medical Care in Diabetes – 2019. Diabetes Care 2019; 42: S1–193.
Bennett CM, Guo M, Dharmage SC: HbA( 1c ) as a screening tool for detection of Type 2 diabetes: a systematic review. Diabet Med 2007; 24: 333–343.
Carson AP, Reynolds K, Fonseca VA, Muntner P: Comparison of A 1c and fasting glucose criteria to diagnose diabetes among U.S. adults. Diabetes Care 2010; 33: 95–97.
Cohen J: Statistical Power Analysis for the Behavioral Sciences. 2. Aufl. London: Taylor & Francis Inc, 1988.
Deutsches Institut für Ernährungsforschung Potsdam – Rehbrücke: DIFE – Deutscher Diabetes-Risiko-Test. https://drs.dife.de/ (zuletzt abgerufen am: 12.04.2019).
Guo F, Moellering DR, Garvey WT: Use of HbA 1c for diagnoses of diabetes and prediabetes: comparison with diagnoses based on fasting and 2-hr glucose values and effects of gender, race, and age. Metab Syndr Relat Disord 2014; 12: 258–268.
Heidemann C, Du Y, Schubert I, Rathmann W, Scheidt-Nave C: Prävalenz und zeitliche Entwicklung des bekannten Diabetes mellitus: Ergebnisse der Studie zur Gesundheit Erwachsener in Deutschland (DEGS 1). Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz 2013; 56: 668–677.
Jagannathan R, Sevick MA, Fink D, Dankner R, Chetrit A, Roth J, Buysschaert M, Bergman M: The 1-hour post-load glucose level is more effective than HbA 1c for screening dysglycemia. Acta Diabetol 2016a; 53: 543–550.
Jagannathan R, Sevick MA, Li H, Fink D, Dankner R, Chetrit A, Roth J, Bergman M: Elevated 1-hour plasma glucose levels are associated with dysglycemia, impaired beta-cell function, and insulin sensitivity: a pilot study from a real world health care setting. Endocrine 2016b; 52: 172–175.
Karnchanasorn R, Huang J, Ou HY, Feng W, Chuang LM, Chiu KC, Samoa R: Comparison of the Current Diagnostic Criterion of HbA 1c with Fasting and 2-Hour Plasma Glucose Concentration. J Diabetes Res 2016; 6195494.
Kramer CK, Araneta MR, Barrett-Connor E: A 1c and diabetes diagnosis: The Rancho Bernardo Study. Diabetes Care 2010; 33: 101–103.
Kwiecien R, Kopp-Schneider A, Blettner M: Concordance Analysis: part 16 of a series on evaluation of scientific publications. Dtsch Arztebl Int 2011; 108: 515–521.
Landgraf R, Nauck M, Freckmann G, Müller UA, Heinemann L, Kellerer M, Müller-Wieland D: Fallstricke bei der Diabetesdiagnostik: Wird zu lax mit Laborwerten umgegangen. Dtsch Med Wochenschr 2018; 143: 1549–1555.
Li G, Han L, Wang Y, Zhao Y, Li Y, Fu J, Li M, Gao S, Willi SM: Evaluation of ADA HbA 1c criteria in the diagnosis of pre-diabetes and diabetes in a population of Chinese adolescents and young adults at high risk for diabetes: a cross-sectional study. BMJ Open 2018; 8, e020665.
Oka R, Aizawa T, Miyamoto S, Yoneda T, Yamagishi M: One-hour plasma glucose as a predictor of the development of Type 2 diabetes in Japanese adults. Diabet Med 2016; 33: 1399–1405.
Robert Koch-Institut: Faktenblatt zu DEGS1: Studie zur Gesundheit Erwachsener in Deutschland (2008–2011). Prävalenz von Diabetes mellitus. https://www.rki.de/DE/Themen/Gesundheit-und-Gesellschaft/Gesundheitsberichterstattung/gesundheitsberichterstattung-node.html?__blob=publicationFile (zuletzt abgerufen am: 13.03.2019).
Rosenthal JA: Qualitative Descriptors of Strength of Association and Effect Size. J Soc Service Res 1996; 21: 37–59.
Sacks DB: A 1C vesus glucose testing: a comparison. Diabetes Care 2011; 34: 518–523.
Schwarz P: Der FINDRISK-Test Universitätsklinikum der TU Dresden. Diabetologie 2017; 12 (Suppl 2): S268–S270.
Sesti G, Hribal ML, Fiorentino TV, Sciacqua A, Perticone F: Elevated 1 h postload plasma glucose levels identify adults with normal glucose tolerance but increased risk of non-alcoholic fatty liver disease. BMJ Open Diabetes Res Care 2014; 2: e000016.
Shimodaira M, Okaniwa S, Hanyu N, Nakayama T: Optimal Hemoglobin A 1c Levels for Screening of Diabetes and Prediabetes in the Japanese Population. J Diabetes Res 2015; 932057.
Siu AL: Screening for Abnormal Blood Glucose and Type 2 Diabetes Mellitus: U.S. Preventive Service Task Force Recommendation Statement. Annals of Internal Medicine 2015; 163: 861–868.
Succurro E, Marini MA, Arturi F, Grembiale A, Lugara M, Andreozzi F, Sciacqua A, Lauro R, Hribal ML, Perticone F, Sesti G: Elevated one-hour post-load plasma glucose levels identifies subjects with normal glucose tolerance but early carotid atherosclerosis. Atherosclerosis 2009; 207: 245–249.
Tankova T, Chakarova N, Dakovska L, Atanassova I: Assessment of HbA 1c as a diagnostic tool in diabetes and prediabetes. Acta Diabetol 2012; 49: 371–378.
Für die Verfasser
Dr. rer. physiol. Matthias Claus, M.A. M.Sc.
Corporate Health Management
FEH/CS – H308, BASF SE
67056 Ludwigshafen am Rhein
ASU Arbeitsmed Sozialmed Umweltmed 2019; 54: 314–321
Fußnoten
Corporate Health Management, FEH/CS – H308, BASF SE, Ludwigshafen am Rhein