Rehabilitation – Mehrwert für den Einzelnen und die Gesellschaft
Rehabilitation verfolgt das Ziel, Einschränkungen zu verhindern, zu beseitigen bzw. zu mindern, um Menschen mit Behinderung, Menschen mit drohender Behinderung sowie chronisch kranken Menschen eine möglichst uneingeschränkte Teilhabe zu ermöglichen.
Für den Einzelnen, der von gesundheitlicher Beeinträchtigung betroffen ist, leisten erfolgreiche Reha-Maßnahmen einen entscheidenden Beitrag: Stärkung, Erhalt oder Wiedergewinnung der vollen oder teilweisen Leistungsfähigkeit erreichen ein Mehr an Lebensqualität, Selbstbestimmung und Unabhängigkeit. Gesamtgesellschaftlich gesehen wird durch erfolgreiche Reha-Maßnahmen aber auch die Funktionsfähigkeit der Sozialversicherungssysteme gestützt, wenn dadurch Menschen am Arbeitsleben weiter oder wieder teilhaben können und als Beitragszahler in die Sozialversicherung einzahlen.
Vor diesem Hintergrund hat die Rehabilitation von Menschen im erwerbsfähigen Alter die Aufgabe, die Erwerbsfähigkeit der Menschen zu erhalten bzw. wiederherzustellen, um sie möglichst lange im Erwerbsleben zu halten – eben auch zur Stabilisierung unserer Sozialversicherungssysteme.
Rehabilitation setzt dabei auf individueller Ebene an. Allerdings sind viele Gründe für eine Gefährdung der Erwerbstätigkeit auf gesellschaftlicher Ebene zu orten. Darin findet der zunehmende Druck auf unsere Sozialversicherungssysteme in den steigenden Erwartungen und Anforderungen an Erwerbstätige, länger funktional im Arbeitsleben zu verbleiben, seinen Niederschlag. Die gesellschaftlichen Ansprüche an die Rehabilitation nehmen zu.
Zielgruppen und Ziele von Rehabilitationsleistungen
Es geht dabei nicht über eine nur kleine Gruppe unserer Gesellschaft: Laut Teilhabebericht der Bundesregierung über die Lebenslagen von Menschen mit Beeinträchtigungen (2017) leben in Deutschland beinahe 13 Millionen Menschen mit „Beeinträchtigungen“. Definiert ist Beeinträchtigung hier als das Vorliegen einer amtlich anerkannten Behinderung oder einer Krankheit, die länger als 6 Wochen andauert. Das betrifft rund 16 % der in Deutschland lebenden Bevölkerung. Rund 95 % der Behinderungen treten erst im Lauf des Lebens auf, sind also nicht angeboren. Immer stärker dominieren chronische Erkrankungen und sind Hauptursache für das Auftreten von Beeinträchtigungen von Teilhabe an allen Aspekten des Lebens.
Für eine präzise Abgrenzung zwischen „Behinderung“ und „chronischer Krankheit“ liegen keine klaren Kriterien vor. Unter den Menschen mit Beeinträchtigungen sind chronisch Kranke, die nicht behindert sind, sofern die chronische Krankheit nicht den Grad einer Behinderung erreicht hat, und jene, die zugleich behindert sind.
Das Ausmaß der Teilhabebeeinträchtigung, die als Folge einer Krankheit oder eines gesundheitlichen Problems entstanden ist, lässt sich nicht (allein) durch Krankheitssymptome und -diagnosen beschreiben. Gesundheitsbedingte Einschränkungen bei alltäglichen Aktivitäten werden in Bevölkerungsstichproben (Privathaushalte) mittels Global Activity Limitation Indicators (GALI) erhoben. Hier gibt rund ein Viertel der Befragten in Deutschland an, dauerhaft, genauer: länger als sechs Monate, in der Ausübung ihrer Alltagsaktivitäten mäßig oder stark eingeschränkt zu sein (Robert Koch-Institut 2017).
Tendenz steigend
Durch die steigende Lebenserwartung und damit zunehmende Alterung unserer Gesellschaft wird die Zahl der Menschen mit gesundheitlichen Beeinträchtigungen und Auswirkungen auf Teilhabe steigen. In einer älter werdenden Gesellschaft, der Verlängerung der Lebensarbeitszeit, Veränderungen im Krankheitsspektrum – z.B. dem Hinzukommen weiterer chronischer Erkrankungen –, geburtenstarke Jahrgänge sowie Hochleistungsmedizin werden auch die Bedeutung und die Anforderungen an Rehabilitation steigen.
Die Bewältigung der Herausforderungen wird allerdings Veränderungen in Form einer Anpassung der Reha an die dynamische Entwicklung der Gesellschaft erfordern, und zwar sowohl was die Leistungen der Rehabilitation als auch die Strukturen und ebenso zielgruppenspezifische Fragen des Zugangs in die Rehabilitation betrifft.
Dazu zwei Beispiele:
Studien wie der kürzlich veröffentlichte AOK-Bericht, Berichte der Bundesagentur für Arbeit, eine DAK-Studie, Adipositas-Studien etc. zeigen: Menschen aus bildungsfernen Schichten partizipieren in weit geringerem Maß an Prävention und Rehabilitation – bei gleichzeitig hohem Unterstützungsbedarf.
Adipositas ist eine der Hauptindikationen in der Kinder- und Jugend-Rehabilitation. Dass die Häufigkeit von Adipositas bei Kindern und jungen Erwachsenen in den letzten Jahrzehnten so stark zugenommen hat, ist besorgniserregend. Inzwischen gelten fast 15 % der Kinder und Jugendlichen als übergewichtig, über 6 % als adipös.
Wie eine aktuelle repräsentative Untersuchung der DAK zeigt, ist die Prävalenz bestimmter Erkrankungen – darunter Adipositas – bei Kindern und Jugendlichen von Eltern ohne Bildungsabschluss wesentlich höher gegenüber denen von Eltern mit hohem Bildungsabschluss. Sie sind dreimal häufiger von Fettleibigkeit betroffen als Kinder und Jugendliche aus bildungsnahen Schichten (s. „Weitere Infos“).
Ein Schlüssel zur Bewältigung der Herausforderungen sind altersspezifische, bedarfsgerechte Angebote, die die Zielgruppen aber auch tatsächlich erreichen. Derartige Anpassungserfordernisse sind im Interesse der Rehabilitationsträger, im Interesse der Rehabilitationseinrichtungen, zuallererst aber im Interesse und zur Unterstützung der betroffenen Menschen.
Leistungen und Leistungsträger
Zur Förderung einer vollen und umfassenden Teilhabe von Menschen mit gesundheitlichen Beeinträchtigungen verfügt Deutschland über ein – auch im internationalen Vergleich – beachtliches Leistungsangebot.
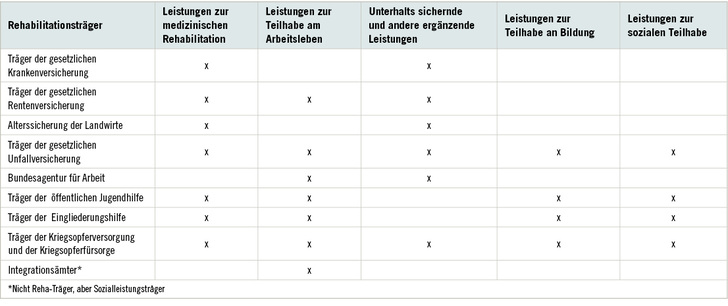
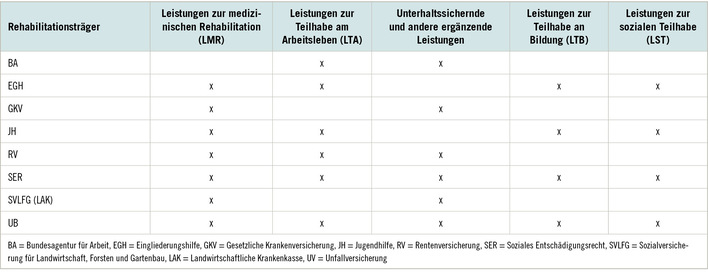
Das Spektrum an Leistungen der Rehabilitation ist breit angelegt und umfasst fünf Leistungsgruppen:
- Leistungen der medizinischen Rehabilitation
- Leistungen zur Teilhabe am Arbeitsleben
- Unterhaltssichernde Leistungen
- Leistungen zur Teilhabe an Bildung
- Leistungen zur sozialen Teilhabe
Der Vielzahl an Leistungen der Rehabilitation steht eine Vielzahl an zuständigen Leistungsträgern gegenüber. Nicht weniger als acht Rehabilitationsträger, darunter vier Sozialversicherungen, drei Fürsorgesysteme und ein Versorgungssystem sind für die Teilhabe von behinderten, schwerbehinderten, gleichgestellten behinderten, von Behinderung bedrohten sowie von chronisch kranken Menschen zuständig ( Tabelle 1). Hinzu kommen die Integrationsämter als weitere Träger von Leistungen.
Fast alle Leistungen werden von mehreren Leistungsträgern angeboten. Welcher Träger letztlich zuständig ist, hängt von den Bedingungen des Einzelfalls ab: Je nach Voraussetzungen, die beim Betroffenen vorliegen, kann z.B. die Krankenversicherung, die Bundesagentur für Arbeit, die Rentenversicherung, die Unfallversicherung oder das Integrationsamt zuständig sein. Zudem können Leistungen der Integrationsämter, die selbst keine Reha-Träger sind, Leistungen eines anderen Trägers ergänzen. In Bezug auf die Voraussetzungen für die Inanspruchnahme der Leistungen ist maßgeblich, auf welche Ursache die Erkrankung oder Behinderung zurückzuführen ist, wie lange der Mensch bereits im Arbeitsleben steht, ob die erforderlichen Unterstützungsmaßnahmen gesundheitsbedingt sind oder ob sie mit den betrieblichen Rahmenbedingungen zusammenhängen.
Rehabilitation ist ein interaktiver Prozess
Rehabilitation ist keine eindimensionale Angelegenheit mit einem Anfang A und einem Ende B. Um Teilhabe zu erreichen, müssen die erforderlichen Unterstützungsmaßnahmen aufeinander abgestimmt sein und ihre Durchführung muss geplant werden. Nicht die verwaltungsmäßige Bearbeitung eines Antrags steht hierbei im Mittelpunkt, sondern die individuelle Gestaltung der Rehabilitation und die Steuerung eines Prozesses.
Nicht immer, aber doch häufig haben Menschen mit Behinderung multiple Problemlagen mit einem komplexen Unterstützungsbedarf. Ist das der Fall, so hilft nicht allein die Bereitstellung von einzelnen Leistungen. Dann geht es um die individuelle Gestaltung der Rehabilitation und die Steuerung eines Prozesses.
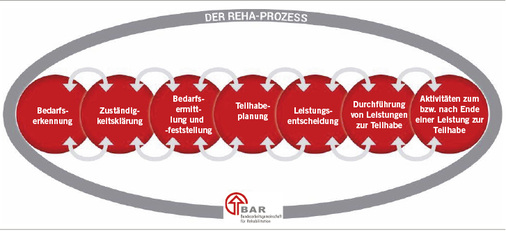
Um der Prozessgestaltung von Rehabilitation und Teilhabe Rechnung zu tragen, haben die Reha-Träger auf Ebene der BAR den Reha-Prozess in sieben Phasen eingeteilt (s. Abb. 1).
Der Erfolg des Reha-Prozesses hängt zunächst davon ab, dass der Bedarf überhaupt und frühzeitig erkannt wird. Dann geht es darum, wie passgenau und umfassend Bedarfe erhoben werden und wie die erforderlichen Teilhabeleistungen miteinander verknüpft sind. Hier kommen neben den Rehabilitationsträgern weitere wichtige Akteure hinzu: Ärzte, Therapeuten, Arbeitgeber – um nur einige zu nennen. So verstanden ist Rehabilitation ein interaktiver Prozess, in dem das professionelle Zusammenspiel aller Akteure, einschließlich des potenziellen Rehabilitanden selbst, eine zentrale Rolle spielt.
Im Bundesteilhabegesetz finden sich dazu konkretisierte Regelungen, die den Reha-Trägern seit dem 01.01.2018 ganz eindeutig ein Fallmanagement und eine Beratung vorschreiben: Um den Reha-Prozess zu gestalten, führt der Gesetzgeber neue und verbindliche verfahrensrechtliche Regelungen für die trägerübergreifende Zusammenarbeit im Reha-Prozess ein. Beratungsstrukturen werden verändert sowie Instrumente des Fallmanagements und der Steuerung eingeführt: Teilhabeplanung mit Teilhabeplan und Teilhabekonferenz werden unter bestimmten Voraussetzungen nunmehr verbindlich, als Anspruch des Leistungsberechtigten und als Pflicht der Träger.
Die BAR – Plattform für Koordination und Kooperation
Als System funktioniert das Sozialleistungssystem erst dann, wenn trägerspezifische und trägerübergreifende Aspekte sinnvoll, d.h. in erster Linie zum Wohl des betroffenen Menschen, zusammenwirken. Zur Sicherstellung, Gestaltung und Weiterentwicklung der Rehabilitation als Gesamtsystem der sozialen Sicherung wurde 1969 die Bundesarbeitsgemeinschaft für Rehabilitation e.V. (BAR) auf Initiative der Sozialpartner gegründet. In der BAR sind die Reha-Träger zu einer Arbeitsgemeinschaft zusammengeschlossen. Diese sind:
- Bundesagentur für Arbeit
- Deutsche gesetzliche Rentenversicherung
- Deutsche gesetzliche Unfallversicherung
- Verbände der gesetzlichen Krankenkassen auf Bundesebene
- Sozialversicherung für Landwirtschaft, Forsten und Gartenbau
- Bundesländer
- Kassenärztliche Bundesvereinigung
- Bundesarbeitsgemeinschaft der überörtlichen Sozialhilfeträger
- Bundesarbeitsgemeinschaft der Integrationsämter und Hauptfürsorgestellen
- Sozialpartner
Die BAR bildet den operativen Rahmen für die Organisation und die Gestaltung der trägerübergreifenden Zusammenarbeit der Rehabilitationsträger. Konkret geht es darum, die für alle Leistungsträger gleichermaßen geltenden Vorschriften einheitlich auszulegen, ihre Umsetzung gemeinsam auszugestalten und nachzuhalten sowie trägerübergreifende Entwicklungen anzustoßen.
Auftrag und zentrale Handlungsfelder der BAR sind auf Basis des Neunten Sozialgesetzbuches (SGB IX) mit den Leitlinien „Kooperation, Koordination und Konvergenz“ umschrieben. Eine ihrer zentralen Aufgaben ist es, darauf hinzuwirken, dass die Leistungen der Rehabilitation nach gleichen Grundsätzen im Interesse der Menschen mit Behinderungen oder chronischen Erkrankungen erbracht werden.
Mit dem Bundesteilhabegesetz (BTHG) – der Novellierung SGB IX – hat sich der Gesetzgeber entschieden, an dem gegliederten Sozialleistungssystem festzuhalten. Die mit dem BTHG geänderten bzw. neu eingeführten Vorschriften schärfen die Pflichten zur Zusammenarbeit und führen Instrumente für eine bessere Koordination der Rehabilitationsleistungen sowie eine Optimierung der Übergänge im Reha-Prozess ein.
Die BAR schafft für ihre Mitglieder und darüber hinaus für alle Akteure im Reha-Geschehen träger- und sektorenübergreifende Grundlagen. Der Fokus ist die Verständigung, die Koordination und die Vernetzung im Sinne eines professionellen Case Managements als wesentliche Voraussetzungen für den Erfolg von Rehabilitation. Die Integration unterschiedlicher Blickwinkel ist für die BAR handlungsleitend: Zum einen für ihren Anspruch an die Aufgabenerfüllung insgesamt und zum anderen bei der konkreten Bearbeitung der einzelnen Themenfelder. Zu diesen Blickwinkeln gehören unter anderem auch die rechtlichen Vorschriften, die trägerseitigen Rahmenbedingungen und Anforderungen aus der Praxis.
Eine zentrale Leitlinie der BAR lautet: „Der Mensch steht im Mittelpunkt“. Oberste Zielsetzung ist deshalb, die für Rehabilitation und Teilhabe verantwortlichen Akteure dabei zu unterstützen, die breit aufgestellten Möglichkeiten zur Förderung einer vollen und umfassenden Teilhabe von Menschen mit Beeinträchtigungen auszuschöpfen.
Trägerübergreifende Ausgaben für Rehabilitation und Teilhabe1
Auf Seiten der Leistungsträger stehen als für die Erbringung von Reha-Leistungen verantwortliche Organisationen fast 1500 Reha-Träger.
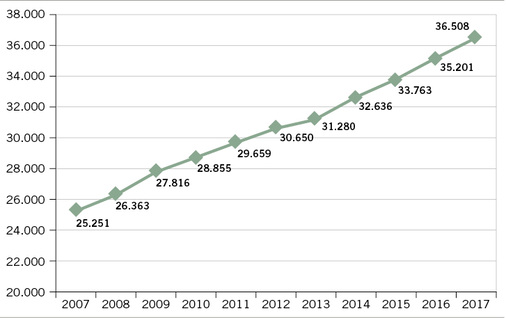
Seit über zehn Jahren bündelt die BAR jährlich die Höhe der Ausgaben der unterschiedlichen Reha-Träger sowie der Integrationsämter im Bereich Rehabilitation und Teilhabe. Diese Ausgabenstatistik soll dazu beitragen, das Rehabilitationsgeschehen und die Höhe der Ausgaben transparent für alle Akteure darzustellen, zeitliche Entwicklungen aufzuzeigen und zu hinterfragen, ob die Ausgaben für Rehabilitation und Teilhabe dem Bedarf entsprechen. Die Datenbasis der vorliegenden Ausgabenstatistik fokussiert die Aufwendungen im Jahr 2017, stellt aber auch Vergleiche zu Vorjahreszeiträumen her ( Abb. 2).
36,5 Milliarden Euro für Leistungen zur Reha und Teilhabe
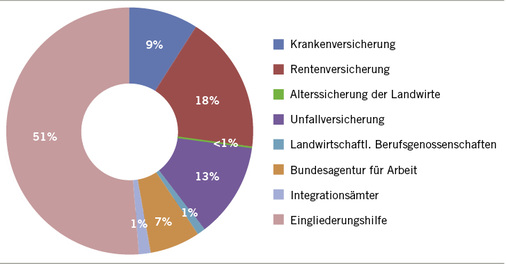
Die Ausgaben für Reha und Teilhabe steigen konsequent und betragen im Jahr 2017 insgesamt 36,5 Mrd. Euro. Gegenüber 2016 ergibt sich ein Anstieg um 3,7 %. Im Vergleich der drei Jahre 2015–2017 ist ein Zuwachs von 8,1 % zu verzeichnen. In der Gegenüberstellung der Berichtsjahre 2007 zu 2017 ergibt sich eine Steigerung von rund 44,6 % ( Abb. 3). Das entspricht nominal einem Plus von 11,3 Mrd. Euro gegenüber 2007. Der größte Ausgabenanteil für Leistungen zur Rehabilitation und Teilhabe entfällt auf die Eingliederungshilfe, die rund 51 % der Gesamtausgaben trägt. Wie gestalten sich insgesamt die Entwicklungen bei den einzelnen Reha-Trägern? Dazu werden im Folgenden die Zahlen näher betrachtet.
Gesetzliche Krankenversicherung
In der Gesamtbetrachtung steigen 2017 die Ausgaben im Bereich der gesetzlichen Krankenversicherung gegenüber dem Vorjahr um 3,2 %. Das ergibt ein Volumen von 3,3 Mrd. Euro, von dem der Großteil auf den Kostenpunkt „Stationäre Anschlussrehabilitation“ entfällt (1,9 Mrd. Euro). Bei nur geringen Ausgabenveränderungen im stationären Bereich, nimmt gerade die ambulante Rehabilitation im langfristigen Vergleich um 37,9 % zu (2007: 95 Mio. Euro, 2017: 131 Mio. Euro). Im Vergleich zum Vorjahr sind die Aufwendungen für das „Persönliche Budget“ in der gesetzlichen Krankenversicherung am deutlichsten gesunken (–47,1 %). Die Ausgaben für Disease-Management-Programme (DMP) als ergänzende Leistungen zur Reha haben sich mehr als verdoppelt (Anstieg um 120,4 %), was mit einer steigenden Zahl der Teilnehmer an DMP sowie der Festlegung von weiteren DMP-Indikationen zusammenhängen kann.
Gesetzliche Rentenversicherung
Die Gesetzliche Rentenversicherung trägt wie auch in den Vorjahren den zweitgrößten Ausgabenteil an in 2017 durchgeführten Leistungen zur Rehabilitation und Teilhabe in Deutschland (rund 18 %). Mit Aufwendungen von insgesamt 6,6 Mrd. Euro bzw. einem Plus von 2,9 % verändert sich der Wert im Vergleich zu 2016 nur gering. In absoluten Zahlen sind die Ausgaben für „Leistungen zur medizinischen Rehabilitation“ mit 4,3 Mrd. Euro am höchsten. In der Gegenüberstellung der beiden Jahre 2007 und 2017 wendet die Rentenversicherung 1,2 Mrd. mehr (+ 39,4 %) für die medizinische Rehabilitation auf. Die geburtenstarken Jahrgänge (1955–1969) haben mittlerweile ein Alter erreicht, in dem sie vermehrt medizinische Reha-Leistungen in Anspruch nehmen, um mit der nötigen körperlichen und psychischen Fitness weiterhin am Arbeitsleben teilnehmen zu können. In Bezug auf das „Persönliche Budget“ ist eine Abnahme der Ausgaben um 57 % im Vergleich zum Vorjahr zu verzeichnen.
Alterssicherung der Landwirte
Die Ausgaben für Leistungen zur Teilhabe durch die Landwirtschaftliche Alterskasse werden historisch bedingt im Bereich der Deutschen Rentenversicherung separat erfasst und ausgewiesen. Die Aufwendungen der Alterssicherung der Landwirte für Reha und Teilhabe steigen 2017 im Vergleich zum Vorjahr um 3,9 % auf 13,2 Mio. Euro. In der retrospektiven Betrachtung von 2007 bis 2017 ist ein allgemeiner Trend zu rückläufigen Ausgaben festzustellen, der mit dem Rückgang der landwirtschaftlichen Betriebe in Deutschland korrespondiert, z.B. minus 24,4 % in der Gegenüberstellung von 2007 zu 2017.
Gesetzliche Unfallversicherung
Im Zeitverlauf ist ein anhaltend konstanter Ausgabenanstieg in den Jahren 2007 bis 2017 in der gesetzlichen Unfallversicherung festzustellen. Im Vergleich der Jahre 2016 zu 2017 beträgt der Kostenanstieg 3 %. Wie auch in den Jahren zuvor, entfallen im Jahr 2017 mit 1,6 Mrd. Euro die meisten Ausgaben auf den Bereich „Ambulante Heilbehandlung und Zahnersatz“. Eine Verminderung um 1,8 % erfahren im Jahre 2017 die Aufwendungen für „Leistungen zur Teilhabe am Arbeitsleben“. Die Höhe der Leistungen zum „Persönlichen Budget“ wird nicht separat ausgewiesen.
Landwirtschaftliche Unfallversicherung
Unabhängig von der Statistik der gesetzlichen Unfallversicherung werden die Ausgaben für Leistungen zur Teilhabe der Landwirtschaftlichen Unfallversicherung (Berufsgenossenschaften) historisch bedingt separat ausgewiesen. Sie verbuchen 2017 einen Wert von 381 Mio. Euro und damit eine weitere Zunahme von 3,9 % im Vergleich zum Vorjahr. Ein Teil der Aufwendungen wird über das „Persönliche Budget“ erbracht: Die Ausgaben hierfür betragen im Jahr 2017 rund 1,8 Mio. Euro, was einem Ausgabenplus von 3,9 % gegenüber dem Vorjahr entspricht.
Bundesagentur für Arbeit
Die Aufwendungen der Bundesagentur für Arbeit im Bereich der Teilhabe behinderter Menschen am Arbeitsleben liegen 2017 bei rund 2,4 Mrd. Euro. Gegenüber dem Vorjahr ist im Jahr 2017 ein Ausgabenanstieg von 2,1 % festzustellen. Den größten Kostenanteil machen „Pflichtleistungen für die Teilhabe am Arbeitsleben“ aus (2,3 Mrd. Euro). Ihnen folgen mit Abstand die „Ermessensleistungen für die Teilhabe am Arbeitsleben“ (112 Mio. Euro) und das „Persönliche Budget“ (12,5 Mio. Euro).
Integrationsämter
Die Integrationsämter geben 2017 mit rund 556 Mio. Euro 5 % mehr Geld für die Teilhabe schwerbehinderter Menschen am Arbeitsleben aus. Aus der so genannten Ausgleichsabgabe, die die Arbeitgeber erbringen, wurde der größte Teil für „Begleitende Hilfen im Arbeitsleben“ (429 Mio. Euro) verwendet. Die Ausgaben für das „Trägerübergreifende Persönliche Budget“ haben sich im Vergleich zum Vorjahr mehr als verdoppelt und liegen jetzt bei 370.000 Euro. Diese Möglichkeit einer flexiblen Leistungsgestaltung lässt ein selbstbestimmtes Handeln der einzelnen Person zu, z.B. indem sie diese Leistungen bei verschiedenen Anbietern in unterschiedlichem Umfang in Anspruch nehmen kann. Im Vorjahr noch als rückläufig identifiziert, gestalten sich die Investitionen für Leistungen zur Förderung der Einstellung schwerbehinderter Menschen über regionale „Arbeitsmarktprogramme“ positiv (plus 18,3 %).
Eingliederungshilfe
Was Eingliederungshilfe für Menschen mit Behinderungen anbelangt, ist seit 2005 die Gesamtzahl der Leistungsempfänger kontinuierlich angestiegen, insbesondere in der Altersgruppe der über 65-Jährigen. Mit 18,7 Mrd. Euro macht die Eingliederungshilfe für behinderte Menschen den größten Teil der Aufwendungen für Reha und Teilhabe im Jahr 2017 aus. Finanziert durch die Sozialhilfeträger, bestreitet die Eingliederungshilfe – wie im Vorjahr – gleichzeitig mehr als die Hälfte der Ausgaben der Sozialleistungsträger für Reha- und Teilhabeleistungen (51 %). Im Vergleich der Jahre 2017 zu 2016 ist ein Ausgabenzuwachs um 4,4 % festzustellen. Über die letzten dreizehn Jahre betrachtet zeigt sich: Während die Aufwendungen für Leistungen zur Teilhabe am Leben in der Gemeinschaft („Soziale Teilhabe“) und für Leistungen in anerkannten Werkstätten für behinderte Menschen („WfbM“) substanziell steigen, ist für Leistungen zur medizinischen und beruflichen Reha die gegenläufige Ausgabenentwicklung zu beobachten. Dabei ist zu beachten, dass die Eingliederungshilfe für medizinische und berufliche Rehabilitation nur nachrangig zuständig ist, d.h. nur wenn die anderen Rehabilitationsträger für die jeweiligen Leistungen nicht aufkommen.
Eine Zwischenbilanz
Laut Zwischenbericht zum Nationalen Aktionsplan (NAP) der UN-Behindertenrechtskonvention (BMAS 2018) ist Deutschland auf einem guten Weg zu mehr Inklusion (s. „Weitere Infos“). Bereits mehr als 60 % diesbezüglicher Maßnahmen konnten erfolgreich abgeschlossen oder umgesetzt werden. Zu den Vorhaben, die verabschiedet wurden, gehört das Bundesteilhabegesetz, das die Leistungen für Menschen mit Behinderungen neu regelt. Die mit dem BTHG verbundenen Reformen sind teilweise zum 1. Januar 2018 in Kraft getreten. Andere werden erst später wirksam. So wird am 1. Januar 2020 die Eingliederungshilfe für behinderte Menschen aus dem Recht der Sozialhilfe (SGB XII) herausgelöst und in das Rehabilitations- und Teilhaberecht (SGB IX) überführt. Das geht einher mit Änderungen der statistischen Erhebungen, die sich ggf. in Zukunft auch auf die jährlich veröffentlichte Statistik der BAR niederschlagen werden.
Die Bedeutung von Rehabilitation wird weiter steigen – Aspekte für die Weiterentwicklung
Prävention und Rehabilitation sind medizinisch und volkswirtschaftlich sinnvoll. Teilhabe braucht eine Rehabilitation, die individuell und flexibel ausgestaltet ist. Gleichzeitig muss das Image von Rehabilitation durch Überzeugung gesteigert werden. Hier sind Ärzte und Betriebe eine wichtige Anlaufstelle. Sie haben eine Schlüsselstellung beim Zugang zu Prävention und Rehabilitation und bei der Wiedereingliederung. Gerade Ärzte – niedergelassene Ärzte, Arbeitsmediziner, Sozialmediziner – sind vielfach die ersten Ansprechpartner für Menschen mit gesundheitlichen Einschränkungen. Hier geht es darum, Rehabilitationsbedarf so frühzeitig wie möglich zu erkennen, initiativ zu werden und Maßnahmen zu veranlassen.
Ärztinnen und Ärzte aus verschiedenen Versorgungssektoren erbringen medizinische und präventivmedizinische Leistungen für einen gelingenden Rehabilitationsprozess, wie die Fachärzte für physikalische und rehabilitative Medizin, Fachärzte mit der Zusatzweiterbildung (ZW) Rehabilitationswesen, Fachärzte mit der ZW Sozialmedizin, Hausärzte, Ärzte vom Medizinischen Dienst der Krankenkassen (MDK) sowie Arbeitsmediziner und Betriebsärzte in der Arbeitswelt. Dies spiegelt die Zusammensetzung der Mitglieder des „Sachverständigenrats der Ärzteschaft“ der BAR wider. Auf dieser Plattform unterstützen Ärzte die Sozialversicherungsträger bei der Gestaltung des Rehabilitationsprozesses. Haus- und Betriebsärzte in der Aus- und Weiterbildung für das Thema Rehabilitation intensiver fortzubilden, ist die eine Seite des Handlungsansatzes, das Antragsverfahren für Reha-Leistungen einfacher zu gestalten, ist die andere Seite.
Im jetzigen – vielfach als sehr unübersichtlich und schwer durchschaubar wahrgenommenen – System fühlen sich Betriebe häufig überfordert. In ihrem Fokus steht der Unterstützungsbedarf des Patienten mit Beeinträchtigung, der sich nicht am einzelnen Träger und am einzelnen Leistungsgesetz ausrichtet. Demgegenüber stehen zunächst die vielfältigen Möglichkeiten aller Leistungsgesetze und des gesamten Sozialleistungssystems, die bedarfsgerecht und passgenau Anwendung finden sollen. Die Grenze für die Ermittlung ist also nicht das einzelne Leistungsgesetz, das für den jeweiligen Träger gilt.
Dieser geforderte trägerübergreifende Blickwinkel steht im Spannungsfeld zu den geltenden trägerspezifischen Regelungen, bei denen es ja auch um Zuständigkeiten geht. Um in diesem Spannungsfeld kreativ zum Wohl des Menschen mit Beeinträchtigung und gleichzeitig rechtssicher zu handeln, braucht es für die Träger selbst und für die weiteren Akteure im Reha-Geschehen verbindliche und verlässliche Orientierung sowie Grundlagen und Rahmenbedingungen. Dazu zählen Vereinbarungen der Akteure untereinander ebenso wie die Qualifizierung der Reha-Berater vor Ort.
Zusammenarbeit erzeugt Mehrwerte
Die neuen Angebote, die gestiegenen Anforderungen an die Akteure sowie die hohen Erwartungen der Menschen mit Beeinträchtigung und ihrer Angehörigen erfordern, dass sich mit dem, was so selbstverständlich erscheint und doch so anspruchsvoll ist, auseinandergesetzt wird. Zusammenarbeit im Reha-Prozess ist alles andere als ein Selbstzweck. Teilhabe erfordert professionelle Zusammenarbeit und davon profitieren alle. Ein Zusammenspiel erzeugt
- Mehrwerte für den Rehabilitanden,
- Mehrwerte für den Reha-Berater und seinen Träger,
- Mehrwerte für die Gesellschaft.
Der Mehrwert für den Menschen mit Behinderung ist seine individuelle, bestmögliche Teilhabe. Der Mehrwert für den Reha-Träger sind Wirksamkeit und Wirtschaftlichkeit. Leistungen, die ihre Wirkung erzielen, sind „gut angelegtes Geld“. Mehrwerte für das System sind erreicht, wenn Menschen wieder bestmöglich teilhaben können, wenn Menschen z.B. durch Ausbildung, Umschulung oder Wiedereingliederung ins Arbeitsleben kommen oder zurückkommen und – sofern es eine Rückkehr in den allgemeinen Arbeitsmarkt ist – Beiträge in das System der Sozialversicherung zahlen.
Eine derart aufgestellte Zusammenarbeit und entsprechende Strukturen für die Zusammenarbeit stellen sowohl für die betroffenen Menschen als auch für die Träger des Sozialleistungssystems einen Mehrwert dar. Aufeinander abgestimmte Leistungen, eine koordinierte Leistungsbewilligung sowie Leistungserbringung sind Grundlage für arbeitsökonomisches Verwaltungshandeln und eine wichtige Voraussetzung dafür, dass Menschen mit Behinderung die Unterstützung bekommen, die sie für ihre Inklusion und Teilhabe brauchen.
Um die unterschiedlichen Zielgruppen der Gesellschaft zu erreichen, sollten
- sich die Maßnahmen für Prävention und Rehabilitation an den Entwicklungen der Gesellschaft orientieren,
- hierbei die einzelnen Zielgruppen, deren unterschiedliche Voraussetzungen, Zielgruppenerreichung und Zugangswege in den Blick genommen werden,
- die Informationen in ihrer inhaltlichen Aufbereitung sowie in ihrer Vermittlung an den Bedürfnissen und den Voraussetzungen der Bürger/der Betriebe/der Beschäftigten ausgerichtet sein.
Dies betrifft auch die Passgenauigkeit von Maßnahmen im Einzelfall. Das mit dem Bundesteilhabegesetz verbindlich eingeführte Teilhabeplanverfahren ist kein Selbstzweck – es hat dienende Funktion. Die Reha-Träger sollten die ihnen zur Verfügung stehende Gestaltungsspielräume proaktiv, flexibel und individuell nutzen.
Und schließlich: Teilhabe ist nicht einseitig – Teilnahme fordert auch die Eigenverantwortung der Bürgerinnen und Bürger. Um die Eigenverantwortung zu fördern, gilt es, soziale Medien wie das Internet einzusetzen, um die Gesundheitskompetenz der Menschen zu stärken. Zielgerichtete Aufklärung und der Zugang zu Informationen sind die eine, die zielgruppenorientierte Aufbereitung von Informationen die andere Seite. Wer Menschen mit seinen Informationen erreichen will, muss auf die Besonderheiten der unterschiedlichen Zielgruppen eingehen.
Interessenkonflikt: Die Autorin gibt an, dass kein Interessenkonflikt vorliegt.
Weitere Infos
https://www.dak.de/dak/download/dak-kinder--und-jugendreport-2018-2002322.pdf
Bundesarbeitsgemeinschaft der Integrationsämter und Hauptfürsorgestellen (BIH), Jahresberichte 2015-2017
https://www.integrationsaemter.de/jahresbericht/67c/index.html
Bundesagentur für Arbeit, Monatsergebnisse des Beitragshaushalts 2015-2017
https://www.arbeitsagentur.de/ueber-uns/veroeffentlichungen/berichte-und-haushalt
Bundesministerium für Gesundheit (BMG), Endgültige Rechnungsergebnisse der Gesetzlichen Krankenversicherung 2015-2017
Deutsche gesetzliche Unfallversicherung (DGUV) Geschäfts- und Rechnungsergebnisse 2015-2017
https://www.dguv.de/de/zahlen-fakten/veroeffentlichungen/index.jsp
Landwirtschaftliche Alterssicherung, Geschäfts- und Rechnungsergebnisse 2015-2017
https://www.svlfg.de/11-wir/wir916_daten_zahlen/wir0205/wir0205_02/index.html
Landwirtschaftliche Unfallversicherung, Geschäfts- und Rechnungsergebnisse 2015-2017
https://www.svlfg.de/11-wir/wir916_daten_zahlen/wir0205/wir0205_01/index.html
Statistisches Bundesamt, Statistik der Sozialhilfe 2015-2017
https://www-genesis.destatis.de/genesis/online/data
Statistik der Deutschen Rentenversicherung, Rehabilitation 2015-2017
Autorin
Prof. Dr. phil. Helga Seel
Geschäftsführerin der Bundesarbeitsgemeinschaft für Rehabilitation e.V. (BAR)
Solmsstraße 18
60486 Frankfurt am Main