Im Zuge einer Überarbeitung der DGUV Grundsätze für die nächste Auflage wird der Anhang A2 „Leitfaden für die Ergometrie“ überarbeitet. Neben redaktionellen Überarbeitungen und einer Anpassung der Literaturquellen sind grundlegende inhaltliche Änderungen vorgesehen.
Rahmenbedingungen
Mit der Novellierung der Verordnung zur arbeitsmedizinischen Vorsorge (ArbMedVV) im Jahre 2013 ist das Thema „informationelles Selbstbestimmungsrecht“ der Beschäftigten gestärkt worden.
Körperliche und klinische Untersuchungen im Rahmen einer arbeitsmedizinischen Vorsorge, zusätzlich zur ärztlichen Beratung, dürfen nur mit Einverständnis der Beschäftigten erfolgen.
Die DGUV Grundsätze für arbeitsmedizinische Untersuchungen, die in der betrieblichen Praxis seit über 40 Jahren eine gern genutzte Orientierungshilfe für Betriebs- und Werksärzte darstellen, sind nach Inkrafttreten der ArbMedVV aus verschiedenen Gründen zu überarbeiten.
Seitens des Ausschusses Arbeitsmedizin der Gesetzlichen Unfallversicherung (AAMED – GUV) wurden die Kritikpunkte vor Beginn der Arbeiten an der nächsten Auflage der DGUV Grundsätze für arbeitsmedizinische Untersuchungen aufgenommen. Die Neuauflage wird im Rahmen einer Kooperation mit der wissenschaftlichen Fachgesellschaft DGAUM erfolgen (ASU Nr. 51/Juli 2016 S. 482–484).
Im Zuge der Aktualisierung der DGUV Grundsätze findet u. a. auch eine Überarbeitung des Anhangs A2 – „Leitfaden für die Ergometrie“ statt.
Grundsätzliche Überlegungen zur Ergometrie als Untersuchungsmethode
Betrachtet man die untersuchungstechnischen Entwicklungen der letzten Jahre innerhalb der Medizin, so ist festzustellen, dass zur Diagnostik von Herzerkrankungen in vielen Kliniken heute Stress-Echokardiografien, in einigen spezialisierten Kliniken auch Stress-Kernspintomografien (MRT) zur Anwendung kommen. Eine lange bewährte und aussagekräftige Untersuchungsmethode für die Leistungsdiagnostik stellt die Spiroergometrie dar. Allen Untersuchungstechniken gemeinsam ist jedoch, dass ihre Durchführung erhebliche technische, finanzielle und nicht zuletzt personelle Voraussetzungen erfordert. Sie gehen damit über den Rahmen einer Screening-Methode als Standard arbeitsmedizinischer Vorsorge hinaus. Auch für die Beantwortung routinemäßiger Fragestellungen der körperlichen Eignung im Zusammenhang mit beruflichen Tätigkeiten sind die genannten Untersuchungsmethoden zu weitgehend.
So bleibt eine methodisch richtig durchgeführte Ergometrie im medizinischen Alltag eine bewährte Untersuchungsmethode als erste Stufe der Diagnostik, um beispielsweise dem Verdacht auf das Vorliegen einer Herz-Kreislauf-Erkrankung nachzugehen. Dies gilt auch für den Arbeitsalltag der allermeisten arbeitsmedizinisch tätigen Kolleginnen und Kollegen.
Eine Gefährdungsbeurteilung nach § 5 Arbeitsschutzgesetz (ArbSchG) bildet die Grundlage für die Entscheidung, ob Beschäftigte aufgrund ihrer Tätigkeit einer arbeitsmedizinischen Vorsorge bedürfen. Im Anhang der ArbMedVV sind die Vorsorgeanlässe definiert, nach denen der Arbeitgeber/die Arbeitgeberin arbeitsmedizinische Vorsorge veranlassen oder anbieten muss. Bei der Durchführung derselben entscheiden Betriebs- und Werksärztinnen und -ärzte, ob und welche Untersuchungsmethoden sie für angebracht halten und den Probanden und Probandinnen deshalb als Screening-Verfahren zur Anwendung empfehlen.
Hierbei können sie sich an den DGUV Grundsätzen für arbeitsmedizinische Untersuchungen orientieren. Je nach beruflicher Tätigkeit kann beispielsweise eine Exposition mit bestimmten Gefahrstoffen das Tragen persönlicher Schutzausrüstung erfordern oder die Tätigkeit selbst eine Belastung für das Herz-Kreislauf-System darstellen.
In diesen Fällen ist es medizinisch sinnvoll, eine Ergometrie unter dem Aspekt einer präventiv-diagnostischen Indikation durchzuführen, um eine für die Tätigkeit bedeutsame latente Erkrankung wie koronare Herzerkrankung, Herzrhythmusstörung oder eine arterielle Hypertonie auszuschließen bzw. möglichst frühzeitig zu erkennen und dann eine Vorstellung der Probandinnen und Probanden bei kurativ tätigen Ärztinnen oder Ärzten zu initiieren.
Bestimmte berufliche Tätigkeiten, wie die Arbeit von Feuerwehreinsatzkräften unter Einsatzbedingungen, gehen mit einer hohen bzw. sehr hohen Belastung des kardiozirkulatorischen Systems einher. In diesen Fällen erfolgt die Durchführung einer Ergometrie unter einer leistungsphysiologischen Indikation. Hier sollen eine Aussage zur körperlichen Leistungsfähigkeit getroffen und Grenzen der Belastbarkeit des kardiozirkulatorischen Systems erkannt werden.
Allerdings kann eine arbeitsmedizinische Beurteilung nicht allein aufgrund eines Ergometriebefunds erfolgen.
Ergometrie – Methode zur Diagnosestellung/zur Leistungsbeurteilung
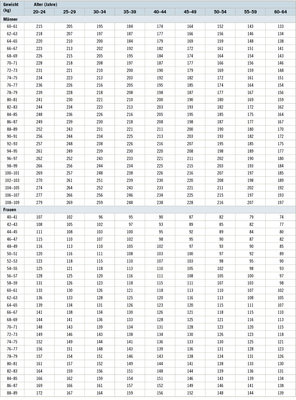
Die differenzierte Betrachtung der Indikationen führte zu einer Anpassung der Empfehlungen für die Belastungsanforderung in Watt nach Reiterer (1975), die Hinweise auf die maximale erschöpfende Leistung bei ansteigender Belastung nach Alter, Geschlecht und Körpergewicht gibt (s. Tabelle 1 im Leitfaden).
Im Falle einer präventiv-diagnostischen Indikation findet jetzt eine geschlechtsspezifische Differenzierung der Empfehlung für die Belastungshöhe statt, um Frauen speziell im mittleren und höheren Lebensalter nicht zu über- und Männer entsprechend nicht zu unterfordern.
Auch vor dem Hintergrund, dass die Aussagekraft einer Ergometrie mit steigender Belastung zunimmt, beispielsweise für den Nachweis einer Ischämie, ist im Falle einer leistungsphysiologischen Indikation eine höhere Belastungsanforderung angezeigt. Für diese Indikation wird daher zukünftig eine 5-stufige Belastung als Standard vorgesehen. Bei fehlender geschlechterspezifischer Unterscheidung von Tätigkeitsanforderungen in diesem Zusammenhang kann keine geschlechtsspezifische Unterscheidung der Belastungshöhe stattfinden.
Eine Abweichung von den Leistungsanforderungen gemäß Physical Working Capacity (PWC) nach unten setzt voraus, dass dies im Rahmen der gesundheitlichen Gefährdungsbeurteilung fachlich gut begründet werden kann. Für die leistungsphysiologische Indikation wird aufgrund der hohen körperlichen Anforderungen an die individuelle Leistungsbereitschaft seitens des Arbeitskreises eine solche Abweichung in der Regel für nicht gerechtfertigt gehalten.
Da die aktuelle ArbMedVV vom 23.10.2013 bei der Durchführung von Untersuchungen im Rahmen einer arbeitsmedizinischen Vorsorge ausdrücklich die Möglichkeit einer Ablehnung der klinischen Untersuchung insgesamt oder in Teilen durch die Beschäftigten vorsieht und eine Aufklärung über die Risiken bei der Durchführung einer Ergometrie ohnehin erforderlich ist, wurde für den überarbeiteten Leitfaden ein Aufklärungsbogen mit Einverständniserklärung erarbeitet und integriert.
Innerhalb des Arbeitskreises wurde erkannt, dass bei Anwendung der überarbeiteten Empfehlungen für die leistungsphysiologische Indikation einer Ergometrie möglicherweise bei mehr Versicherten (beispielsweise in Feuerwehren bei der unmittelbaren Brandbekämpfung) als bisher im Ergebnis Bedenken gegen ihre einsatzspezifische Einsatzfähigkeit geäußert werden müssen.
Dies ist im Rahmen der individuellen und aus forensischen Gründen vorzugsweise schriftlichen Beratung der Untersuchten zu dokumentieren. Arbeitgeber erhalten nur eine Bescheinigung über die Teilnahme an der arbeitsmedizinischen Vorsorge ohne inhaltliche Detailangaben.
Im Zusammenhang mit einer separaten Beauftragung außerhalb des Rahmens der ArbMedVV sind die Ergebnisse zusammenfassend sowohl für den Untersuchten als auch für den Arbeitgeber zu dokumentieren, aber selbstverständlich ohne Nennung spezifischer Befunde. Einzelheiten werden darüber hinaus nur dem Untersuchten mitgeteilt.
In Anbetracht der sehr hohen Belastungen für das Herz-Kreislauf-System in Einsatzsituationen und der steigenden Anzahl von älteren Beschäftigten erscheinen hohe Anforderungen im Falle der Feststellung einer Einsatzfähigkeit unverzichtbar.
Dabei muss ausdrücklich betont werden, dass die Durchführung einer Gefährdungsbeurteilung für den jeweiligen Arbeitsplatz als Grundlage für die Indikationsstellung einer Ergometrie unter präventiv-diagnostischer oder leistungsphysiologischer Betrachtung zu sehen ist.
Insgesamt sind die DGUV Grundsätze und damit auch die jeweiligen Anhänge Empfehlungen für Betriebs- und Werksärztinnen/-ärzte bei der Ausübung ihrer Tätigkeit und stellen keine ausschließlichen Vorgaben dar. Eine Abweichung hiervon ist insbesondere dann möglich, wenn die Nutzung anderer Methoden im Ergebnis zu vergleichbaren Aussagen führt.
Die Inhalte des Leitfadens werden hiermit der breiten arbeitsmedizinischen Fachwelt zur Kenntnis gegeben mit der Bitte um kritische Diskussion und Rückmeldung von Hinweisen innerhalb der nächsten 3 Monate nach Veröffentlichung.
Verfasser
Dr. med. Madhumita Chatterjee
Berufsgenossenschaft Rohstoffe und Chemische Industrie
Kompetenz Center Arbeitsmedizin
Leiterin Referat Grundlagen der Arbeitsmedizin
Dr. med. Giso Schmeißer
Leiter des Bereichs Arbeits- und Betriebsmedizin
Institut für Arbeit und Gesundheit (IAG) der
Deutschen Gesetzlichen Unfallversicherung (DGUV)
Anhang 2: Leitfaden für die Ergometrie bei arbeitsmedizinischen Untersuchungen nach DGUV Grundsätzen
Bearbeitung: Ausschuss Arbeitsmedizin der Gesetzlichen Unfallversicherung (Fassung 14.06.2017)
1 Grundlagen
Unter Ergometrie versteht man die quantitative Bestimmung und Beurteilung der kardiozirkulatorischen Leistungsfähigkeit. Sie dient ebenfalls zur Erkennung und Beurteilung von Erkrankungen des Herz-Kreislauf-Systems eines Menschen aufgrund einer definierten und standardisierten körperlich-dynamischen Belastung.
Die Ergometrie befindet sich als Methode an der Schnittstelle zwischen arbeitsmedizinischer Vorsorge und gesundheitlicher Eignung. Die Aussagekraft der Ergometrie steigt mit dem Grad der Ausbelastung.
Bei arbeitsmedizinischen Untersuchungen wird die Ergometrie vorgenommen, um
- Erkrankungen des Herz-Kreislauf-Systems frühzeitig zu erkennen (präventiv/diagnostische Indikation) oder/und um
- die kardiozirkulatorische Leistungsfähigkeit eines Probanden für bestimmte, in der Regel körperlich belastende Tätigkeiten zu prüfen (leistungsphysiologische Indikation).
Eine tätigkeitsbezogene Gefährdungsbeurteilung unter Einbeziehung der gesundheitlichen Aspekte ist Bestandteil der Indikationsstellung.
Präventiv-diagnostische Indikation. Aufgabe der Ergometrie in diesem Bereich ist die Erkennung einer latenten Erkrankung. Krankheiten, zu deren Diagnostik die Ergometrie eingesetzt wird, sind u. a.
- koronare Herzkrankheit,
- Herzrhythmusstörungen,
- (labiler) arterieller Hochdruck,
- hyperkinetisches Herzsyndrom.
Leistungsphysiologische Indikation. Aufgabe der Ergometrie in diesem Zusammenhang ist es, die Leistungsfähigkeit des Herz-Kreislauf-Systems zu ermitteln, um zu überprüfen, ob Versicherte körperlich höher belastende Tätigkeiten an einem Arbeitsplatz ausführen können. Das Ergebnis der Ergometrie kann jedoch nicht die alleinige Grundlage der arbeitsmedizinischen Beurteilung sein.
2 Methodik
2.1 Vorbemerkungen
Die Durchführung einer Ergometrie im Rahmen der arbeitsmedizinischen Vorsorge bzw. gesundheitlichen Eignung sollte sich an die in diesem Leitfaden gegebenen Empfehlungen zur Standardisierung anlehnen. Nur so lassen sich vergleichbare und reproduzierbare Untersuchungsergebnisse gewinnen. Voraussetzung für die Durchführung einer Ergometrie ist ein zuvor korrekt abgeleitetes Ruhe-EKG im Liegen.
2.2 Apparative Empfehlungen
2.2.1 Ergometer
Die Untersuchung wird in der arbeitsmedizinischen Praxis zum überwiegenden Teil mittels Fahrradergometer im Sitzen durchgeführt. Aus Gründen der Qualitätssicherung ist eine regelmäßige Kalibrierung des Ergometers entsprechend den gesetzlichen Vorgaben vorzunehmen.
2.2.2 Elektrokardiogramm
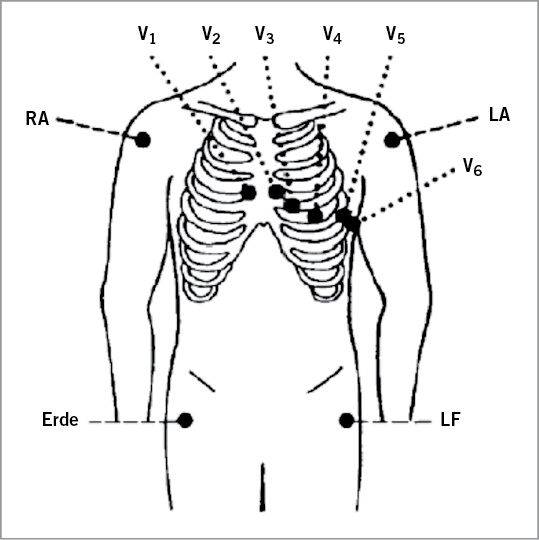
Die elektrokardiographische Untersuchung besteht aus einem Ruhe-EKG sowie einer EKG-Ableitung während der Ergometrie (Belastungs-EKG). Die EKG-Registrierungen werden mit einer Zwölf-Kanal-Ableitung durchgeführt. Die gesamte elektrokardiographische Untersuchung muss reproduzierbar dokumentiert werden. Das Ruhe-EKG im Liegen wird nach standardisierten Vorgaben abgeleitet, während beim Belastungs-EKG aus Gründen der Praktikabilität auf eine stammnahe Extremitätenableitung zurückgegriffen werden kann ( Abb. 1). Das Belastungs-EKG wird fortlaufend über einen Monitor dargestellt und überwacht.
2.3 Messgrößenbestimmung
2.3.1 Herzfrequenz
Die Herzfrequenz muss ständig überwacht und dokumentiert werden.
2.3.2 Blutdruck
Der Blutdruck muss in regelmäßigen Abständen bezogen auf die Belastungsstufe mitbestimmt werden, üblicherweise erfolgt dies heutzutage durch vollautomatische Geräte. Es genügt aber auch, den Blutdruck mit einem manuellen Gerät auskultatorisch zu ermitteln.
3 Notfallmanagement
Bei ergometrischen Untersuchungen können Komplikationen auftreten. In der arbeitsmedizinischen Praxis sind solche Komplikationen selten. Dennoch muss in jedem Ergometrielabor ein dem aktuellen Stand der Notfallmedizin angepasstes Konzept zur Erstversorgung von Notfällen inklusive der organisatorischen Sicherstellung einer Rettungskette vorhanden sein.
3.1 Personal
Das Personal muss nach den Vorgaben des Medizinproduktegesetzes in die Bedienung der Geräte eingewiesen und in der Erstversorgung von medizinischen Notfällen ausgebildet und regelmäßig geschult sein.
3.2 Ausrüstung
- Stethoskop,
- Blutdruckmessgerät,
- Defibrillator,
- Beatmungsbeutel,
- Beatmungsmaske.
Erwünscht:
- supraglottische Atemwegshilfe,
- endotrachealer Tubus,
- medizinischer Sauerstoff, Inhalationsmaske, Absauggerät,
- Besteck zur Punktion peripherer Venen,
- Notfallmedikamente entsprechend aktueller Leitlinien.
4 Kontraindikationen
Der arbeitsmedizinisch tätige Arzt wird in der Regel im Rahmen der Untersuchungen keine schwerkranken Probanden ergometrisch belasten. Beispielsweise sind hier folgende Kontraindikationen aufgeführt:
Absolute Kontraindikationen:
- Kardial
- Akuter Myokardinfarkt (in den letzten 48 Stunden)
- Instabile Angina pectoris mit hohem Infarktrisiko
- Unkontrollierte symptomatische und hämodynamisch instabile Arrhythmien
- Schwere symptomatische Aortenstenose
- Unkontrollierte symptomatische Herzinsuffizienz
- Akute Myo- oder Perikarditis
- Pulmonal
- Akute Lungenembolie oder akuter Lungeninfarkt
- Vaskulär
- Akute Aortendissektion
Relative Kontraindikationen:
- Kardial
- Hauptstammstenose
- Leichte Aortenstenose
- Arrhythmien Tachyarrythmien, Bradyarrhythmien, gehäufte VES
- Höhergradiger atrioventrikulärer Block
- Schwere Hypertrophe obstruktive Kardiomyopathie eines Ausflusstrakts
- Schwere arterielle Hypertonie (systolischer BD > 200 mmHg und/oder diastolischer BD > 110 mmHg)
- Metabolisch
- Elektrolytstörungen, insbesondere Hyperkaliämie,
- Physische oder psychische Beeinträchtigungen, aufgrund derer eine optimale Untersuchung nicht möglich ist (z. B. fieberhafter Infekt).
5 Durchführung
Vor jeder Ergometrie sind eine Anamnese (einschließlich Medikamentenanamnese), eine klinische Untersuchung, die Messung des Ausgangsblutdrucks in Ruhe und die Ableitung eines Ruhe-EKGs obligat. Eine schriftlich dokumentierte Aufklärung mit Einverständniserklärung des Probanden über die Ergometrie sollte vorliegen. Dieses Vorgehen ist auch im Hinblick auf die Verordnung zur arbeitsmedizinischen Vorsorge (ArbMedVV) zu empfehlen, weil klinische Untersuchungen nicht gegen den Willen des zu Untersuchenden zulässig sind.
Eine unmittelbar vor der Ergometrie stattgehabte Nahrungsaufnahme kann die Untersuchungsergebnisse ebenso verfälschen wie hoher Koffein- und/oder Nikotinkonsum, die Nichteinnahme sonst üblicher Medikamente oder nicht ausreichende Erholung von vorangegangener körperlicher Aktivität.
Die Ergometrie ist in unmittelbarer Anwesenheit eines Arztes durchzuführen. Es wird eine ansteigende Belastung mit mehreren Belastungsstufen in Abhängigkeit von der Indikation (s. u.) empfohlen.
5.1 Messzeitpunkt
Die Messung der Herzschlagfrequenz und die EKG-Registrierung werden kontinuierlich vorgenommen. Die Blutdruckmessung erfolgt vor Beginn der Belastung sowie gegen Ende der jeweiligen Belastungsstufe.
5.2 Durchführung der Ergometrie
- Beginn in der Regel mit 75 Watt
- Steigerung 50 Watt/2 min. bzw. 25 Watt/2 min. Stufen in Abhängigkeit von Fragestellung (Vorsorge oder Eignung) und anamnestisch erhobenen Daten
- Beendigung bei Erreichen des Zielwertes gemäß Fragestellung (z. B. Herzfrequenz, Leistung), Drehzahl 60 U/min
- Für Anlässe der arbeitsmedizinischen Vorsorge sind mindestens 3 Belastungsstufen erforderlich
- Für Anlässe zur Klärung der gesundheitlichen Eignung sind mindestens 5 Belastungsstufen erforderlich
5.2.1 Präventiv-diagnostische Indikation (arbeitsmedizinische Vorsorge)
Mindestens 3 Belastungsstufen:
- Vorbelastungsphase
- Ruhewerte für Herzfrequenz und Blutdruck der letzten drei Minuten vor Belastungsbeginn
- Ausgangs-EKG, während der Proband auf dem Ergometer sitzt
- Belastungsphase (Frauen)
- 50 Watt, Dauer 2 min
- 75 Watt, Dauer 2 min
- 100 bzw. 125 Watt, Dauer 2 min
- ggf. weitere Belastungsstufe
- Belastungsphase (Männer)
- 75 Watt, Dauer 2 min
- 125 Watt, Dauer 2 min
- 150 Watt, Dauer 2 min
- ggf. weitere Belastungsstufe
- Nachbelastungsphase: 6 min oder Erreichen der Ausgangsfrequenz und des Ausgangs-Blutdruckwertes
Die geschlechtsspezifischen Unterschiede ergeben sich aus Tabelle 1 und sind ausschließlich für die präventiv-diagnostische Indikation anwendbar.
5.2.2 Leistungsphysiologische Indikation (Eignung)
Mindestens 5 Belastungsstufen, entsprechend der Tätigkeit angemessene Zielbelastung.
- Vorbelastungsphase
- Ruhewerte für Herzfrequenz und Blutdruck der letzten drei Minuten vor Belastungsbeginn
- Ausgangs-EKG, während der Proband auf dem Ergometer sitzt.
- Belastungsphase
- 75 Watt, Dauer 2 min
- 125 Watt, Dauer 2 min
- 175 Watt, Dauer 2 min
- 225 Watt, Dauer 2 min
- 250 Watt, Dauer 2 min (oder 275 Watt, Dauer 2 min)
- Nachbelastungsphase: mindestens 6 min und Erreichen der Ausgangsfrequenz und des Ausgangsblutdruckwertes
Die Anforderungen für die leistungsphysiologische Indikation ergeben sich geschlechtsunabhängig aus der jeweiligen Tätigkeit.
5.3 Nachbelastungsphase
Nach der Belastung sollte zunächst eine Minute mit 25 Watt und dann eine Minute leergetreten werden, um orthostatische Fehlreaktionen zu vermeiden. Während der Nachbelastungsphase sind eine kontinuierliche EKG-Registrierung sowie Messungen der Herzfrequenz und des Blutdrucks vorzunehmen.
6 Kriterien zum vorzeitigen Abbruch
Subjektive Symptome:
Schmerzen im Brustkorb, Schwindel, Ataxie, progrediente Angina pectoris, progrediente Dyspnoe, körperliche Erschöpfung.
Objektive Zeichen:
Fahle Blässe, Zyanose.
EKG-Befunde:
- Progrediente Arrhythmien
- Gehäufte ventrikuläre Extrasystolen (z. B. Couplets, Salven)
- Kammertachykardien
- Zunehmende supraventrikuläre Extrasystolen
- Vorhoftachykardien
- Vorhofflattern
- Neu auftretendes Vorhofflimmern.
- Progrediente Erregungsleitungsstörungen
- Zunehmende QRS-Verbreiterung
- Auftreten eines Schenkelblocks
- Progrediente Erregungsrückbildungsstörungen
- z. B. horizontale oder deszendierende ST-Streckensenkung > 0,2 mV
- Progrediente ST-Hebung
- Monophasische Deformierung.
Hämodynamik:
- Progredienter Blutdruckabfall
- Unzureichender Blutdruckanstieg
- Übermäßiger Blutdruckanstieg (> 250 mmHg systolisch und/oder > 120 mmHg diastolisch)
- Unzureichender Anstieg der Herzschlagfrequenz, Abfall der Herzschlagfrequenz
7 Beurteilung der Belastungsuntersuchung
Nach der Belastung werden die Mitarbeit des Probanden, die subjektiven und objektiven Symptome sowie der Grund für einen eventuellen Belastungsabbruch protokolliert und eine Abschätzung der Ausbelastung vorgenommen. Mögliche Symptome bei oder nach Belastung sind stärkere Dyspnoe, Brustschmerz, Schwindel, Palpitationen.
Folgende Parameter werden im Rahmen der Ergometrie erfasst und beurteilt:
- die Leistung (in Watt), insbesondere die maximal erzielte Leistung,
- das Herzfrequenzverhalten,
- Blutdruckverhalten,
- EKG-Veränderungen.
7.1 Leistung
Die Referenzwerte ( Tabelle 1 oder Formel nach Tanaka) geben Hinweise für die Ermittlung der maximalen Leistungsfähigkeit. Diese muss nicht zwingend mit den Leistungsanforderungen am Arbeitsplatz übereinstimmen. Auf der Basis dieser Werte kann die Leistung für die Ausgangsstufe der Ergometrie abgeschätzt werden.
Die maximale Leistung (in Watt) ist ein Kriterium für die Leistungsfähigkeit (s. Tabelle 1) sowie ein Indikator für eine zukünftige Erkrankungswahrscheinlichkeit (z. B. koronare Herzkrankheit, prognostische Aussage).
Eine verminderte Belastbarkeit (Leistung in Watt) oder eine verminderte funktionelle Kapazität können auf frühere kardiale Ereignisse hinweisen oder auch auf ein vorzeitiges potenziell vitales Gesundheitsrisiko.
Die Tabelle 1 ist ein individuelles Maß und erlaubt als alleinige Größe nicht die Beurteilung für den Einsatz am Arbeitsplatz.
Zur Risikoabschätzung, z. B. der koronaren Herzkrankheit, liegen weitere, verschiedene Scores vor.
7.2 Herzfrequenz
Für die Beurteilung der maximalen Herzfrequenz im Belastungstest gilt die Formel (nach Tanaka):
Herzfrequenz max. = 208 – 0,7 × Alter (Jahre)
Diese Formel gilt für Frauen und Männer.
Bewertung des Herzfrequenzverhaltens:
Ursachen einer bradykarden Reaktion während der Ergometrie können beispielsweise sein:
- gute kardiozirkulatorische Leistungsfähigkeit (z. B. bei sportlich Trainierten),
- Medikamenteneinnahme (z. B. Betablocker),
- koronare Herzerkrankung.
Ursachen einer tachykarden Reaktion während der Ergometrie können beispielsweise sein:
- eingeschränkte kardiozirkulatorische Leistungsfähigkeit (z. B. Trainingsmangel),
- hyperkinetisches Herzsyndrom,
- Hyperthyreose,
- Anämie,
- Medikamenteneinnahme,
- Rekonvaleszenzphase nach einem Infekt.
Ein verzögerter Herzfrequenzanstieg oder das Nichterreichen des Bereiches des maximalen Herzfrequenzwertes bei ausreichender Mitarbeit kann Ausdruck einer gestörten Sinusknotenfunktion sein, ggf. auch einer koronaren Herzkrankheit. Auch Medikamente können eine Ursache sein.
Herzfrequenz in der Erholungsphase:
Nach Belastungsende sollte bei normaler autonomer Funktion die Frequenz um mindestens 12 Schläge pro Minute abgefallen sein.
7.3 Blutdruck
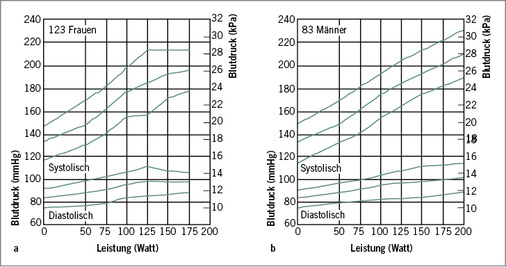
Als Referenzwerte für den arteriellen Blutdruck haben sich Werte der Abb. 2a,b bewährt. Bei 100 Watt sollte der Blutdruck 200/100 mmHg im Sitzen bei 30- bis 50-Jährigen nicht überschreiten. Für über 50-Jährige gilt als Grenzwert 215/105 mmHg im Sitzen.
Einer weiteren Abklärung bedürfen:
- ein pathologisch erhöhter Blutdruck unter Belastung,
- ein unzureichender Blutdruckanstieg unter Belastung,
- ein Blutdruckabfall unter Belastung.
7.4 Belastungs-EKG
Der Stromkurvenverlauf ist während der Aufzeichnung des Belastungs-EKGs ständig zu beurteilen. Einer weiteren Abklärung bedürfen insbesondere die folgenden Veränderungen.
- AV-Blockierungen, die unter Belastung auftreten, sind in der Regel pathologisch.
- QRS-Komplexveränderungen: Jede neu auftretende Verbreiterung des QRS-Komplexes ist in der Regel pathologisch.
- Hyper-Q: Die Messung als neue Methode kann eine koronare Ischämie mit höherer Zuverlässigkeit nachweisen.
- ST-Streckenveränderungen: Pathologisch ist eine horizontale bzw. deszendierend verlaufende ST-Streckensenkung oder ST-Streckenhebung während (Abbruchkriterium) und nach Belastung.
- Ventrikuläre Rhythmusstörungen können unter Belastung häufiger auftreten. Das Auftreten von einzelnen VES oder das Verschwinden unter Belastung kann differenzialdiagnostisch nicht verwertet werden. Pathologisch sind gehäufte VES (mehr als 10/min) sowohl unter Belastung (Abbruchkriterium) als auch in der Erholungsphase. Salven, ventrikuläre Tachykardien und Kammerflimmern sind immer pathologisch (Abbruchkriterium, Reanimationsbereitschaft).
Bei ungeklärten Symptomen ist die Belastung im Zweifelsfall abzubrechen.
Häufigster Fehler für einen fehlenden Ischämienachweis ist
eine unzureichende Ausbelastung.
7.5 Abgeleitete Beurteilungsgrößen
Die Bewertung der bei der Ergometrie erzielten Leistung erfolgt über die Bestimmung der W150 (präventivdiagnostische Indikation) bzw. W170 (leistungsphysiologische Indikation). Die leistungsphysiologische Indikation wird ab dem 40. Lebensjahr in die präventivdiagnostische Indikation entsprechend der jeweiligen Gefährdungsbeurteilung risikoadaptiert übergeleitet.
Die W150/170 ist diejenige Leistung, gemessen in Watt, die bei einer Herzschlagfrequenz von 150/min bzw. 170/min anlässlich einer stufenweise ansteigenden Belastung erbracht wird. Sie ist grafisch oder rechnerisch durch Interpolation zu ermitteln. Eine Extrapolation ist hingegen deutlich weniger aussagekräftig und soll daher möglichst nicht zur Anwendung kommen. Die erbrachte Leistung wird mit dem zu erbringenden W150/170-Sollwert verglichen.
Die gewichtsbezogene Leistungsbeurteilung kann bei Übergewichtigen erschwert sein.
Sofern im Einzelnen Leistungsdaten benannt werden, handelt es sich dabei jeweils um Mindestanforderungen. Abweichungen nach unten haben eine eingeschränkte Beurteilbarkeit zur Folge und sind daher für jeden Einzelfall plausibel zu begründen.
8 Dokumentation
Der Verlauf, die erhobenen Befunde sowie die Beurteilung der Ergometrie werden in geeigneter Weise dokumentiert (siehe z. B. Abb. 3).
9 Literatur
Astrand P-O, Rodahl K, Dahl HA, Stroemme SB: Textbook of work physiology. Champaign II, Human Kinetics, 4th edn., 2003.
Bundesärztekammer (Hrsg. für den Deutschen Beirat für Erste Hilfe und Wiederbelebung): Reanimation-Empfehlungen für die Wiederbelebung, 4. Aufl. Köln: Deutscher Ärzteverlag, 2007.
Cooper CB, Storer T W: Exercise testing and interpretation. Cambridge: Cambridge University Press, 2001.
Eichverordnung vom 12.08.1988, BGBL 1, 1657
Ellestadt MH: Stress testing, 4th edn. Philadelphia: Davis Comp., 1996.
Froehlicher V F, Myers JN: Exercise and the heart, 4th. edn. Philadelphia: Saunders, 2000.
Gibbons RJ (ed.): ACC/AHA 2002 guidelines update for exercise testing: Summary article. J Am Coll Cardiol 2002; 40: 1531–1540.
Gleichmann U: Diskussionsbemerkung. In: Anlauf M, Bock KD (Hrsg.): Blutdruck unter körperlicher Belastung. Darmstadt: Steinkopf, 1984.
Heblich F, Sammito S: Belastung von Atemschutzgeräteträgern – Wie tauglich ist die Tauglichkeitsuntersuchung? Zbl Arbeitsmed 2015; 65: 87–91.
Hollmann W, Hettinger TH: Sportmedizin. 4. Aufl. Stuttgart: Schattauer, 2000.
Jones NL: Clinical exercise testing. 4. Aufl. Philadelphia: Saunders, 1997.
Lentner C (Hrsg.): Geigy Scientific Tables 5, Heart and Circulation. Basel: Ciba Geigy, 1990.
Löllgen H, Ulmer H-V: Ergometrie, Empfehlungen zur Durchführung und Bewertung ergometrischer Untersuchungen. Klin Wschr 1985; 63: 651–677.
Löllgen H: Kardiopulmonale Funktionsdiagnostik, 3. Aufl. Nürnberg: Novartis, 2000.
Löllgen H, Erdmann E (Hrsg.): Ergometrie. 2. Aufl. Berlin: Springer, 2000.
Pantet O, Monney P, Aebischer N: Die Ergometrie in der Diagnostik der koronaren Herzkrankheit im Jahr 2012 – ein Überblick. Schweiz Med Forum 2012; 12: 578–584.
Pescatello L, Arena R, Riebe D, Thompsen P: ACSM’s Guidelines for Exercise Testing and Prescription, 9th ed. 2014, S. 54–57.
Piepoli M, Hoes A, Agewall S et al.: 2016 European Guidelines on cardiovascular disease prevention in clinical practice 9–10
Reiterer W: Methodik eines rektangulär-triangulären Belastungstestes. Herz Kreisl. 1975; 7: 457–462.
Sharir T, Merzon K, Kruchin I et al.: Use of electrocardiographic depolarization abnormalities for detection of stress-induced ischemic as defined by myocardial perfusion imaging. Am J Cardiol 2012; 109: 642–650.
Skinner RJ, Miller HS (eds.): Exercise testing and exercise prescription for special cases. Philadelphia: Lea & Febinger, 1992.
Tanaka H, Monahan KD, Seals DR: Age-predicted maximal heart rate revisited. J Am Coll Cardiol 2001; 37: 153–156.
Trappe HJ, Löllgen H: Leitlinien zur Ergometrie. Z Kardiol 2000; 89: 821–837.
Ulmer HV: Arbeits- und Sportphysiologie. In: Schmidt RF, Thews G (Hrsg.): Physiologie des Menschen. 26. Aufl. Berlin: Springer, 1995, S. 672–696.
Wasserman K, Hansen JE, Sue DY, Whipp BJ (eds.): Principles of exercise testing and interpretation. 3rd edn. Philadelphia: Lippincott, Williams & Wilkins, 1999.
Weber KT, Janicki JS: Cardiopulmonary exercise testing. Philadelphia: Saunders, 1986.
Weisman IM, Zeballos RJ (eds.): Clinical exercise testing. Basel: Karger, 2002.
Fußnoten
1 Berufsgenossenschaft Rohstoffe und Chemische Industrie, Kompetenz Center Arbeitsmedizin
2 Institut für Arbeit und Gesundheit (IAG) der Deutschen Gesetzlichen Unfallversicherung (DGUV)
Weitere Mitglieder der Arbeitsgruppe und Koautoren:
Karl Friedrich (Medizinaldirektor, Bundesfeuerwehrarzt); Prof. Dr. Herbert Löllgen (Niedergelassener Kardiologe, ehem. Ltd. Arzt, Kardiologische Klinik, Remscheid); Eike Marek und Dr. Jörg W. Walther, Institut für Prävention und Arbeitsmedizin der Deutschen Gesetzlichen Unfallversicherung, Institut der Ruhr-Universität Bochum (IPA)