Mit dem Präventionsgesetz soll das Betriebliche Gesundheitsmanagement (BGM) gefördert und professionalisiert werden. Erklärte Ziele des Gesetzgebers sind die Stärkung des Settings Betrieb für das Thema Mitarbeitergesundheit und die bessere Vernetzung der beteiligten Akteure (Betriebsärzte, Sozialversicherungsträger etc.). Das Setting Betrieb ist hierbei deshalb von Bedeutung, weil Beschäftigte einen relevanten Anteil ihrer Zeit am Arbeitsplatz verbringen. Zudem können am Arbeitsplatz durch Maßnahmen zur Verbesserung der Mitarbeitergesundheit auch diejenigen (frühzeitig) erreicht werden, die üblicherweise (noch) nicht zum Arzt gehen. Die Fokussierung der Maßnahmen zur Gesundheitsförderung auf das Arbeitsumfeld begrenzt jedoch vielfach den Instrumenteneinsatz im BGM. Enhealthment durchbricht diese Begrenzung und basiert auf einer erweiterten Perspektive auf die Gesundheit. Ihm unterliegt ein Gesundheitsverständnis, das den Menschen in den Blick und in die Verantwortung für die eigene Gesundheit nimmt und ihm hierfür bei Bedarf die geeignete Unterstützung bietet.
Gesundheit – eine ganzheitliche Perspektive
Bis heute sind die Fachdiskussionen bei der Suche nach geeigneten Präventions- und Gesundheitsförderungskonzepten sowie deren Integration in ein umfassendes BGM vielfach geprägt durch Methodenfragen und das Ringen um die richtigen Konzepte (Wie soll das Zusammenspiel von Verhaltens- und Verhältnisprävention sein? Was sind jeweils geeignete Instrumente? Wie können sie in ein schlüssiges Gesamtkonzept integriert werden?). Dabei fällt Folgendes auf (Burger 2013):
- Der Mensch wird hinsichtlich seiner Gesundheit nicht als Ganzes in den Fokus genommen, sondern segmentiert und im BGM auf seine Rolle als Mitarbeiter begrenzt. Adressiert wird er oftmals mit Maßnahmen nach dem Gießkannenprinzip, die zum Teil weder zielgerichtet sind noch die individuellen gesundheitlichen Bedarfe über die Arbeitsbedingungen hinaus berücksichtigen.
- Ähnlich wie in der Gesundheitsversorgung geraten dabei die Adressaten selbst, in diesem Fall die Mitarbeiter mit ihren ganz spezifischen Gesundheitsfragen und -problemen, bei der Gesundheitsförderung leicht aus dem Blick.
- Eine Segmentierung findet auch bei den Handlungsfeldern im BGM, also dem Arbeits- und Gesundheitsschutz, dem Betrieblichen Eingliederungsmanagement (BEM) und bei Maßnahmen der Betrieblichen Gesundheitsförderung (BGF), statt, mit jeweils eigenen Akteuren, die oftmals nur unzureichend miteinander vernetzt sind (Bundesverband Betriebliches Gesundheitsmanagement 2016, s. „Weitere Infos“).
- Konzeptionell fehlt im BGM eine systematische Verbindung zu den Angeboten des Gesundheitswesens, insbesondere der Regelversorgung, auch wenn das Präventionsgesetz hierfür die Möglichkeiten bietet. Fragen der Betrieblichen Gesundheit entwickeln in der Theorie und Praxis so schnell den Charakter einer „Spezialdisziplin“.
Eine Segmentierung und Verengung des Themas betriebliche Gesundheit auf den Betrieb würde dazu führen, gesundheitsfördernde Maßnahmen in ihrer möglichen Wirksamkeit und Reichweite zu beschneiden. Gesundheit im Betrieb – ganzheitlich gedacht – sollte daher auch gesundheitsrelevante Aspekte, die Mitarbeiter „mit in den Betrieb bringen“, berücksichtigen, z. B. familiäre Konflikte, Belastungssituationen durch die Pflegebedürftigkeit von Angehörigen oder eigene bereits vorliegende gesundheitliche Probleme. Ein wichtiger Schritt in Richtung ganzheitlicher Unterstützung über das Arbeitsumfeld hinaus sind die so genannten Employee Assistance Programme (EAP). Sie umfassen Dienstleistungen zur Beratung und Unterstützung von Beschäftigten und ihren Familien. Die Ausgestaltung dieser Leistungen kann, je nach Anbieter, unterschiedlich sein: Von allgemeiner Lebensberatung, über psychische Belastungen, Case Management, Krisenintervention, Suchtberatung, Beratung bei Überschuldung bis hin zu Familienservice und Rechtsberatung können zahlreiche Inhalte Bestandteile eines EAP sein.
EAP haben sich mittlerweile auch in Deutschland etabliert. Allerdings greifen auch sie das Thema Mitarbeitergesundheit nur eingeschränkt auf, meistens in Bezug auf den Umgang mit psychischen Belastungssituationen wie Stress und Burnout. Sie berücksichtigen vielfach nicht den großen Themenkomplex Gesundheit und Medizin. Hierdurch rücken der Zusammenhang zwischen körperlichen und psychischen Beschwerden sowie die Entwicklung chronischer Erkrankungen, die sowohl abwesenheitsbedingte Kosten (Absentismus) als auch gesundheitsbedingte Produktivitätseinbußen (Präsentismus) verursachen, in den Hintergrund. Die ganzheitliche Betrachtung von Gesundheit im Rahmen des BGM ist daher für Unternehmen nicht zuletzt in finanzieller Hinsicht relevant und lohnenswert, da vermeintlich „externe“, d. h. außerhalb des Arbeitsplatzes und des Arbeitsumfeldes liegende Belastungsfaktoren, in Form von Präsentismus und Absentismus in den Betrieb hineinwirken. Letztlich trägt das Unternehmen die Kosten für Produktivitätsausfälle oder Produktivitätseinbußen, und zwar unabhängig davon, ob sie ursächlich mit dem Arbeitsplatz bzw. den Arbeitsbedingungen im Zusammenhang stehen oder nicht.
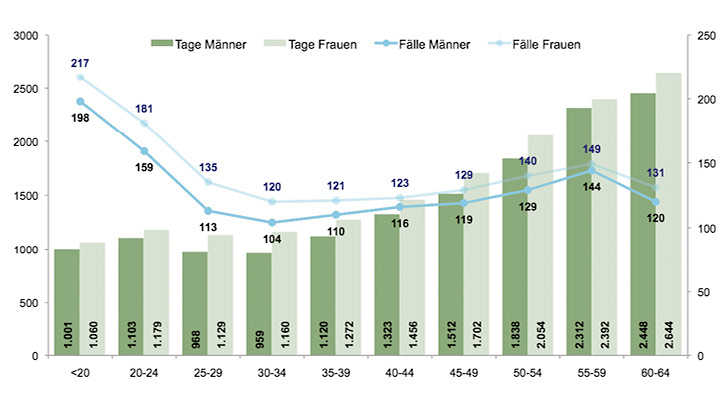
Die Herausforderung für Unternehmen liegt in der Spannbreite des Unterstützungsbedarfs von der Gesundheitsförderung bzw. dem Erhalt der Gesundheit jüngerer Beschäftigter bis zum Erhalt oder auch der Wiederherstellung der Arbeitsfähigkeit älterer Beschäftigter. Jüngere Beschäftigte sind – beobachtet man das Krankheitsgeschehen – häufiger über wenige Tage krankgeschrieben. Ursachen für die Krankschreibungen sind tendenziell leichtere Akuterkrankungen (z. B. Atemwegsinfekte) oder Verletzungen. Mit zunehmendem Alter sinkt die Häufigkeit der Arbeitsunfähigkeit, die Dauer steigt jedoch ( Abb. 1). Gründe hierfür sind, dass ältere Beschäftigte häufiger von Muskel-Skelett- oder Herz-Kreislauf-Erkrankungen betroffen sind. Diese Erkrankungen verursachen, auch aufgrund von Chronifizierungen oder dem Vorliegen mehrerer Erkrankungen, längere Arbeitsunfähigkeitszeiten.
Jeder dritte Arbeitnehmer ist heute wegen einer chronischen Erkrankung in Behandlung, und das Risiko, chronisch zu erkranken, steigt mit zunehmendem Alter. Vor allem vor dem Hintergrund der Alterung der Erwerbsbevölkerung (im Jahr 2020 wird etwa jeder dritte Erwerbstätige 50 Jahre und älter sein; Bertelsmann 2012, s. „Weitere Infos“) bei gleichzeitigem Rückgang des Anteils der Erwerbstätigen an der Gesamtbevölkerung sollte das BGM ganzheitlich ausgerichtet sein und die Sekundär- und Tertiärprävention mehr in den Fokus betrieblicher Aktivitäten rücken. Bei den Aktivitäten spielt – wie im Präventionsleitfaden dargelegt – neben der Verhältnisprävention die Verhaltensprävention eine wichtige Rolle; insbesondere verhaltensbedingte Gesundheitsrisiken sind für die Entwicklung von Herz-Kreislauf-, Muskel-Skelett- und Stoffwechselerkrankungen wie Diabetes mellitus ursächlich und in Kombination mit psychischen Belastungen die wesentlichen Gründe für länger andauernde Ausfallszeiten und die damit einhergehenden Wiedereingliederungsschwierigkeiten sind. Maßnahmen, die am Verhalten ansetzen und die Lebensumstände von Menschen berücksichtigen, können zur Gesundheitsförderung sowie zur Erhaltung oder Wiederherstellung des Gesundheitszustands bereits erkrankter Mitarbeiter beitragen und folglich Produktionseinbußen entgegenwirken.
Enhealthment – mit Gesundheitskompetenz zur Eigenverantwortung
Enhealthment ist mehr als ein weiteres Element im BGM: Auf der Basis eines breiten, ganzheitlichen Blickwinkels auf die Gesundheit zielt dieser Ansatz auf die Stärkung der Eigenverantwortung von Menschen für ihre eigene Gesundheit ab. Menschen treffen täglich Entscheidungen, die nachhaltigen Einfluss auf ihre Gesundheit haben. Sie halten daher den Schlüssel für die eigene Gesundheit selbst in der Hand. Damit sie ihrer eigenverantwortlichen Rolle beim Thema Gesundheit gerecht werden können, benötigen sie oftmals jedoch individuelle Unterstützung. Diese beinhaltet die Entwicklung von Gesundheitskompetenz (Enrichment), die Stärkung und Aktivierung zu gesundheitsbewusstem Verhalten (Enablement) und schlussendlich das Zutrauen, eigenverantwortlich handeln zu können (Enhancement/Empowerment).
Grundlage für die Entwicklung von Gesundheitskompetenz sind verlässliche Informationen. Entscheidend für die Nutzbarkeit der Informationen sind deren Qualität und Verständlichkeit. Zentrale Anlaufstelle bei Gesundheitsfragen ist heute vor allem das Internet. Informationen über gesundheitsförderliches oder gesundheitsschädigendes Verhalten sind hier im Überfluss vorhanden. Für den Einzelnen ist es jedoch nicht immer leicht, die für ihn und seine ganz individuelle Situation relevanten Informationen verfügbar zu machen und in der richtigen Weise zu nutzen. Gleichzeitig fällt es Menschen häufig schwer, das generierte und als „richtig“ empfundene Wissen im Alltag konsequent umzusetzen.
Mit der zunehmenden Digitalisierung, die gerade auch für die BGF große Chancen bietet, nehmen Menschen durch die Nutzung von Gesundheits-Apps und Wearables ihre Gesundheit mehr und mehr in die Hand. Die durch Eingaben oder Selbstmessung gewonnenen Daten lösen jedoch selbst wiederum Informationsbedarfe aus. Auch hier kommt es wieder darauf an, diese Daten zu „personalisieren“, d. h. sie auf die spezifischen Ausgangsbedingungen und Lebensumstände des Nutzers digitaler Anwendungen zu beziehen und die für ihn relevanten Informationen und Handlungsmöglichkeiten abzuleiten. Um das Wissen für gesundheitsfördernde Entscheidungen nutzen zu können, müssen die Informationen zugänglich, verlässlich und verständlich sein sowie in den spezifischen Lebenskontext übertragen werden.
Informationen allein sind für den Erhalt oder die Verbesserung der Gesundheit jedoch nicht ausreichend. Häufig fällt es Menschen aufgrund persönlicher Sichtweisen und Erfahrungen, individueller Lebensbedingungen sowie gewohnter Verhaltensweisen schwer, das Wissen im Alltag konsequent umzusetzen. Verhaltensänderungen erfordern veränderte Einsichten, Motivation und den Willen zur Umsetzung neuer Lebensgewohnheiten. Um den „inneren Schweinehund“zu überwinden (Motivation), ist es entscheidend, Menschen Handlungsmöglichkeiten und die Vorteile einer Änderung des Gesundheitsverhaltens aufzuzeigen. Den Willen zur Umsetzung des Verhaltens entwickeln Menschen, indem sie sich erreichbare Ziele setzen und Beweggründe vor Augen führen. Bedeutsam hierfür ist eine Fokussierung auf vorhandene Ressourcen und nicht auf die Risiken, damit der Mensch das Selbstbewusstsein entwickelt, selbständig handeln zu können (Selbstwirksamkeit).
Gesundheitscoaching als partnerschaftliche Begleitung gesundheitsförderlicher Veränderungsprozesse ist ein Instrument, den Prozess vom Wissen zum Handeln zu unterstützen. Grundlage hierfür ist das sozial-kognitive Prozessmodell des Gesundheitsverhaltens (HAPA-Modell; Schwarzer 1992). Ein gesundheitskompetenter Mensch, der sich seiner Stärken und Möglichkeiten bewusst ist sowie die Motivation und den Willen zur Verhaltensumsetzung hat, kann in Bezug auf seine Gesundheit eigenverantwortlich, zielgerichtet und reflektiert handeln.
Enhealthment durch Gesundheitscoaching
Bei der Unterstützung von Menschen, gesundheitskompetent und eigenverantwortlich zu handeln, hat sich der persönliche 1-zu-1-Kontakt bewährt. Telefonisch bietet dieser die Vorteile, immer und überall, qualitätsgesichert und bei Bedarf anonym individuell zu unterstützen: von der jederzeit möglichen Sofortberatung bei einmaligen Anfragen bis hin zur begleitenden Unterstützung bei komplexen gesundheitlichen Herausforderungen im Alltag. Telefonisches Gesundheitscoaching durch erfahrene medizinische Fachkräfte kann Menschen ganzheitlich bedarfs-, ressourcen- und lösungsorientiert Hilfestellung bieten. Ein großer Pluspunkt ist zudem die vertrauliche Gesprächsumgebung, in der auch sensible Themen angesprochen werden können. Bei den medizinischen Coaches handelt es sich um medizinisches und pharmazeutisches Fachpersonal mit einem breit gefächerten Spektrum an Qualifikationen (Medizinische Fachangestellte, Case Manager etc.) und Zusatzqualifikationen (Präventionsmanagement, Ernährungsberatung etc.). Zudem verfügen alle Coaches über langjährige Berufserfahrung in der Gesundheitsversorgung.
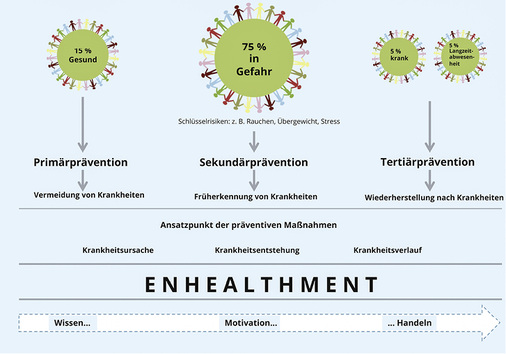
Ziel ist es, Menschen zum richtigen Zeitpunkt, möglichst unter Berücksichtigung aller gesundheitlichen Einflussfaktoren, in einem persönlichen Gespräch zu unterstützen. Der Vorteil des Gesundheitscoachings besteht insbesondere in der breiten Einsatzmöglichkeit auf allen Präventionsebenen von der Vorbeugung über das Verhindern des Fortschreitens einer Erkrankung bis hin zum Entgegenwirken von Folge- und Begleiterkrankungen ( Abb. 2).
Nahezu jeder Betrieb ist durch eine Mitarbeiterstruktur gekennzeichnet, die sich schematisch unterteilen lässt in eine kleinere Gruppe von gesunden und gesundheitsbewussten Menschen meist jüngeren Alters (ca. 15 %), bei der die Aufgabe im BGM in der Gesunderhaltung besteht. Dem steht eine ebenso kleine Gruppe an kranken und arbeitsunfähigen bzw. langzeiterkrankten Mitarbeitern gegenüber (10 %). Dazwischen findet sich typischerweise eine große Gruppe an Beschäftigten (75 %), die ein gewisses Maß an gesundheitlichen Risiken trägt, früher oder später chronisch zu erkranken. Diese Risiken aufgrund altersphysiologischer Veränderungen steigen verhaltensbedingt z.B. durch Rauchen, einen Mangel an körperlicher Aktivität, ungesundes Ernährungsverhalten. Gerade hier liegt eine große Chance betrieblicher Gesundheitsförderungsmaßnahmen, die Beschäftigten bei der Reduktion von Risiken und der Verhinderung möglicher gesundheitlicher Folgen zu unterstützen. Damit sinkt gleichermaßen das Ausfallrisiko der i. d. R. mit hohem Erfahrungswissen ausgestatteten Beschäftigten für das Unternehmen.
Die breite Einsatzmöglichkeit des Gesundheitscoachings erstreckt sich nicht nur über alle Präventionsebenen, sondern auch auf alle Handlungsfelder des BGM vom Arbeitsschutz über sämtliche Maßnahmen der Gesundheitsförderung bis zum Personalmanagement.
Der gesetzlich vorgeschriebene Arbeits- und Gesundheitsschutz widmet sich der Unfallverhütung und der Vermeidung arbeitsbedingter Gefahren. Zentraler Ansprechpartner des Arbeitgebers, seiner Mitarbeiter und Führungskräfte in der Arbeitsmedizin und damit im BGM ist der Betriebsarzt. Er kennt die Arbeitsbedingungen und kann Mitarbeitern bei Gesundheitsfragen in Bezug auf den Arbeitsplatz oder die Arbeitstätigkeit weiterhelfen. Im Präventionsgesetz wird eine Ausweitung des bisherigen arbeitsmedizinischen Aufgabenspektrums in Form von gezielter Einbindung durch mehr Beratungs-, Vorsorge- und Impfleistungen in der BGF gefordert. Gesundheitscoaching kann den Betriebsarzt in der Betreuung der Mitarbeiter unterstützen. Beispielsweise kann der Betriebsarzt aufgrund seiner begrenzten Einsatzzeit, aber anhaltendem Unterstützungsbedarf den Mitarbeitern das Gesundheitscoaching anbieten, das die arbeitsmedizinischen Maßnahmen somit flankiert. Umgekehrt können Gesundheitscoaches Mitarbeiter bei Bedarf an den Betriebsarzt oder auf weitere Angebote des Arbeits- und Gesundheitsschutzes verweisen.
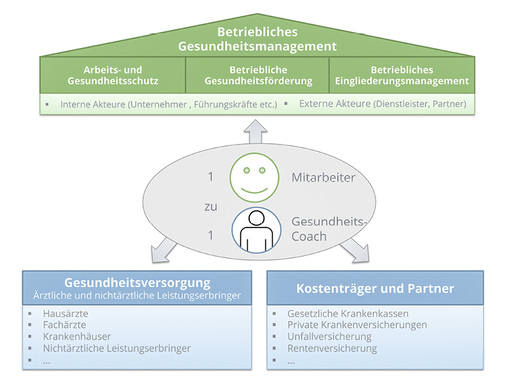
Gesetzlich vorgeschrieben für den Arbeitgeber ist neben dem Arbeits- und Gesundheitsschutz auch die betriebliche Wiedereingliederung erkrankter oder behinderter Menschen. Das BEM fokussiert sich insbesondere auf die Tertiärprävention, die die Lebensqualität eines Mitarbeiters trotz gesundheitlicher Einschränkungen größtmöglich wiederherstellen und die Verschlimmerung einer Erkrankung verhindern möchte. Bei der Gestaltung des BEM sollte auch die Primär- und Sekundärprävention berücksichtigt werden, um weiteren (Folge- und Begleit-)Erkrankungen vorzubeugen. BEM ist Aufgabe des Arbeitgebers, wobei weitere interne (Betriebsarzt, Schwerbehindertenvertretung etc.) und externe Akteure (Sozialversicherungsträger, Integrationsämter etc.) beteiligt sein können. Unterstützung kann der Mitarbeiter auch durch ein Gesundheitscoaching erfahren, das Mitarbeitern beispielsweise in der Wiedereingliederung begleiten kann ( Abb. 3).
BGF als Baustein im BGM ist im Gegensatz zum Arbeitsschutz und dem BEM ein freiwilliges Engagement des Arbeitgebers. BGF-Maßnahmen legen ihren Fokus nicht auf die Verhütung von Krankheit, sondern auf die Förderung der Gesundheit, dem Wohlbefinden und der Selbsthilfe. Bei der gesundheitsförderlichen Arbeitsgestaltung und der Förderung eines gesundheitsbewussten Arbeits- und Lebensstils werden Arbeitgeber steuerlich gefördert. Bei Letzterem können verhaltenspräventiv beispielsweise Kurse zum Stressmanagement, zur Herzgesundheit oder der Schlafqualität angeboten werden. Fragen von Mitarbeitern zur Förderung ihrer Gesundheit in Bezug auf diese und weitere Gesundheitsthemen (z. B. Arzneimittel, Pflege) können durch ein Gesundheitscoaching in einem individuellen Gespräch rund um die Uhr und auf Wunsch anonym beantwortet werden. Beispielsweise erhalten Mitarbeiter Hilfe beim Umgang mit Stress oder den Ergebnissen der Messung von Vitalparametern. Bei Hinweisen auf das Vorliegen eines Gesundheitsrisikos nach der Durchführung von medizinischen Check-ups, Screenings oder einer vergleichbaren Maßnahme kann ein gezieltes Gesundheitscoaching der Entstehung oder der Verschlimmerung einer Erkrankung im Sinne der Sekundärprävention entgegenwirken. Die Beratung greift angebotene Maßnahmen des Unternehmens auf, steht bei gesundheitlichen Fragen hierzu sowie zu 23 medizinischen Fachrichtungen (von der Allgemeinmedizin über die Kardiologie bis hin zur Zahnheilkunde) und weiteren gesundheitlichen Themenfeldern zur Verfügung. Zudem kann sie durch eine Vernetzung zu Angeboten der Gesundheitsversorgung die Effektivität der einzelnen Maßnahmen erhöhen.
Die Vorteile eines wissens- und ressourcenaktivierenden Gesundheitscoachings sind vielfältig: Es ist unternehmensindividuell anpassbar und kann auf branchenspezifische Gesundheitsaspekte gezielt Bezug nehmen. Zudem ist der Implementierungsaufwand gering. Gesundheitscoaching ist unabhängig von der Unternehmensgröße und der Anzahl der Mitarbeiter einsetzbar und leistet eine schnelle, unbürokratische sowie unkomplizierte Unterstützung im BGM.
Gesundheitscoaching: mit System vernetzt
Ein zentraler Erfolgsfaktor von Enhealthment ist – neben der Stärkung von Gesundheitskompetenz bis hin zum eigenverantwortlichen Handeln – die Vernetzung. Aktuell und perspektivisch bedeutsam ist insbesondere die Vernetzung betrieblicher Maßnahmen mit den jeweils spezifischen Angeboten der verschiedenen Sozialversicherungsträger. Bei Letzteren spielen insbesondere die gesetzlichen Krankenkassen eine zentrale Rolle, weil sie sowohl Kostenträger als auch Partner von Unternehmen sind. Darüber hinaus nehmen sie auch eine beratende und unterstützende Funktion ein, die mit dem Präventionsgesetz bzw. dem Präventionsleitfaden noch einmal mehr hervorgehoben worden ist (GKV-Spitzenverband 2014).
Um Mitarbeiter ganzheitlich in ihrer individuellen gesundheitlichen Situation von der Primär- bis zur Tertiärprävention unterstützen zu können, müssen Gesundheitsangebote des Betriebs – neben Angeboten von Sozialversicherungsträgern –auch mit den Angeboten der Gesundheitsversorgung (Regelversorgung) vernetzt werden (Bader, 2016). Hier gilt es, Grenzen zu überwinden und Lücken zu schließen. Gesundheitscoaching kann hierbei einen wichtigen Beitrag leisten und eine Brückenfunktion einnehmen. Medizinische Gesundheitscoaches können Mitarbeiter zum einen in Bezug auf ihre körperliche und seelische Gesundheit beraten. Zum anderen sind sie mit dem Organisationswissen über Versorgungsstrukturen und ‑prozesse im Gesundheitswesen in der Lage, Mitarbeiter in geeignete medizinische Gesundheitsangebote zu lotsen. In der Beratung greifen sie auf Datenbanken zu, die eine individuelle Unterstützung bei der Suche nach Ärzten und anderen Leistungserbringern ermöglicht.
Gesundheitscoaching fungiert somit als Bindeglied zwischen dem BGM (Maßnahmen des Arbeitsschutzes und der BGF des Betriebs), der medizinischen Gesundheitsversorgung (z. B. durch Ärzte, Therapeuten und Pflegedienste) und der privaten Lebenswelt von Menschen. Auf diese Weise kann eine sinnvolle Einbindung aller internen und externen an der Mitarbeitergesundheit Beteiligten zum Nutzen des Mitarbeiters, seines familiären Umfelds und des Arbeitgebers gelingen (Burger u. Habel 2014).
Auch innerhalb des Settings Betrieb kann Gesundheitscoaching einen Beitrag zur Vernetzung leisten, indem heute zum Teil oft nebeneinander stehende Maßnahmen von im BMG tätigen internen und externen Akteuren verknüpft werden. Je nach Unterstützungsbedarf können Gesundheitscoaches Mitarbeiter z. B. in Vorsorgemaßnahmen des Betriebsarztes lotsen, Präventionsangebote von mit dem Unternehmen kooperierenden Dienstleistern empfehlen oder im Prozess des Betrieblichen Wiedereingliederungsmanagements an den BEM-Beauftragten verweisen. Alle Informationen darüber, welche unternehmensspezifischen Maßnahmen Mitarbeitern im Arbeits- und Gesundheitsschutz, im Rahmen der betrieblichen Gesundheitsförderung oder im BEM zur Verfügung stehen, können in den Systemen, mit denen im Gesundheitscoaching gearbeitet wird, dokumentiert und bereitgehalten werden. Dies bietet für jeden Betrieb die Möglichkeit, Mitarbeiter bedarfsspezifisch und individuell auf Angebote, die dem Einzelnen oftmals nicht bekannt sind, zu verweisen. Dadurch kann der Nutzungs- und Wirkungsgrad der Leistungen erhöht werden.
Eine Vernetzung von Angeboten verschiedenster Akteure, die sich der Gesundheit von Menschen widmen, findet derzeit selten statt. Gesundheitscoaches stehen im direkten persönlichen Kontakt mit dem Mitarbeiter und können die Effektivität von Maßnahmen innerhalb des BGM durch die Vernetzung mit den allgemein zugänglichen Gesundheitsangeboten steigern.
Fazit
Der Begriff Enhealthment macht deutlich, dass das Thema Gesundheit ganzheitlich und vom Adressaten der betrieblichen Maßnahmen her gedacht werden sollte. Im BGM werden durch das Präventionsgesetz ausdrücklich bedarfsgerechte und strukturiere Maßnahmen gefordert, die den Mitarbeiter nicht aus seiner Verantwortung für seine eigene Gesundheit entlassen Ein geeignetes Instrument für eine bedarfsgerechte Unterstützung ist die 1:1-Beratung im Rahmen eines Gesundheitscoachings, das vertraulich und anonym das gesundheitsrelevante Lebensumfeld des Mitarbeiters berücksichtigen kann. Der Baustein medizinisches Gesundheitscoaching kann als inhaltliche Weiterentwicklung und sinnvolle Ergänzung der EAP verstanden werden. Begleitend zu anderen Maßnahmen der BGF hat er das Potenzial, Akteure, Handlungsfelder und Maßnahmen im BGM untereinander und bei Bedarf auch mit der Regelversorgung im Medizinbetrieb sinnvoll zu vernetzen und die Effektivität der gewählten Maßnahmen zu erhöhen.
Literatur
Bader A, Dembek L: Präventionsgesetz: Moderne Zusammenarbeit zwischen Unternehmen und Betriebskrankenkassen. Welt der Krankenversicherung 2016; 5: 283–285.
Burger S (Hrsg.): Alter und Multimorbidität – Herausforderungen an die Gesundheitsversorgung und die Arbeitswelt. Heidelberg: medhochzwei, 2013.
Burger S, Habel M: Patientenorientierter Wissenstransfer im Gesundheitscoaching. In: Rebscher H, Kaufmann S (Hrsg.): Wissensmanagement in Gesundheitssystemen. Heidelberg: medhochzwei, 2014, S. 425–444.
Schwarzer R: Self-efficacy in the adoption and maintenance of health behaviors: Theoretical approaches and a new model. In: Schwarzer R (Hrsg.): Self-efficacy: Thought control of action. Washington: Hemisphere, 1992, S. 217–243.
Definition
Enhealthment …
… ist ein ganzheitlicher und salutogener Ansatz, der Gesundheitskompetenz und eigenverantwortliches gesundheitsbewusstes Handeln systematisch stärkt. Bedarfs- und lösungsorientiert wird Hilfe zur Selbsthilfe gegeben und der Mensch bei Bedarf in geeignete Gesundheitsangebote gelotst.
Weitere Infos
Bertelsmann Stiftung/Booz & Company: Effekte einer gesteigerten Therapietreue: Bessere Gesundheit und Arbeitsproduktivität durch nachhaltige Änderung des Patientenverhaltens. 2012
Bundesverband Betriebliches Gesundheitsmanagement: Arbeitsergebnisse Bundesverband Betriebliches Gesundheitsmanagement e.V. [BBGM]. Fachgruppe: Integrierte betriebliche Versorgung [IBV]. 2016
www.bgm-bv.de/fileadmin/dokumente/BBGM/Mitglieder-Steckbriefe/161006_IBV_Arbeitsergebnisse_final.pdf
Für die Autoren
Prof. Dr. rer. pol. Stephan Burger
MedicalContact AG
Kronprinzenstraße 5–7
45128 Essen