Die Arbeitssituation psychisch kranker Menschen – Die aktuelle Situation in Deutschland
Die Teilhabe am Arbeitsleben stellt ein zentrales Rehabilitationsziel für Menschen mit (schweren) psychischen Erkrankungen dar. In Deutschland existiert eine Vielzahl von Einrichtungen und Programmen zur beruflichen Teilhabe. Trotz dieser Vielfalt an beruflichen Rehabilitationsbemühungen verweist die Realität auf ein hohes Ausmaß an Exklusion der Betroffenen, die sich oft mit einem Dauerarbeitsplatz in einer Werkstatt für behinderte Menschen zufrieden geben müssen, arbeitslos bleiben oder frühzeitig eine Erwerbsunfähigkeitsrente erhalten. Die Ursachen dafür sind vielfältig und erfordern ein komplexes Handeln auf verschiedenen Ebenen, das Betroffene und Angehörige ebenso einschließt wie Behandler, Arbeitgeber und Kollegen, Politiker und die schwer zu durchdringenden Systeme der Leistungsträger.
Schlüsselwörter: schwer psychisch Kranke – berufliche Rehabilitation – Inklusion – Arbeit
The work situation for mentally ill people – Current situation in Germany
The participation in working life is a key target in rehabilitation for people with (severe) mental illness. In Germany, there is a variety of facilities and programs for vocational rehabilitation. Despite this variety of vocational rehabilitation efforts, reality points to a high degree of exclusion of those affected with mental illness, who often have to be content with a permanent job in a sheltered workshop, remain unemployed or receive an early disability pension. The reasons for this are manifold and require a complex action at various levels, that includes patients and their families, clinicians, employers and colleagues, politicians, and the systems of the health and care insurance providers.
Keywords: severe mental illness – vocational rehabilitation – inclusion – work
Arbeitsmed Sozialmed Umweltmed 2016; 51: –444
Der Zusammenhang zwischen Arbeit(slosigkeit) und psychischer Gesundheit ist deutlich
Bereits 1933 hat Marie Jahoda in ihrer klassischen Studie erstmals systematisch die Auswirkungen von Arbeitslosigkeit auf psychische Erkrankungen beschrieben (Jahoda 1933). Seither ist eine Vielzahl von Studien und Übersichtsarbeiten zu diesem Thema erschienen. Der rein deskriptive Zusammenhang zwischen Arbeitslosigkeit und psychischer Krankheit gilt daher heute als hinreichend belegt (z. B. Paul et al. 2006; Weber et al. 2007, 2015). Zwei Hypothesen werden in diesem Zusammenhang diskutiert. Laut der „Kausalitätshypothese“ scheint Arbeitslosigkeit kausal zu psychischer Krankheit zu führen (vgl. u. a. Olesen et al. 2013; Strandh et al. 2014) und umgekehrt kann auch psychische Krankheit zu Arbeitslosigkeit führen („Selektionshypothese“; vgl. u. a. Olesen et al. 2013; Lerner et al. 2004).
Demgegenüber stehen die gesundheitsförderlichen Aspekte von Arbeit. Diese wurden in der Behandlung psychisch Kranker schon lange erkannt und genutzt (Riedel-Heller et al. 2012). Positive Effekte von Arbeit auf zahlreiche nichtarbeitsbezogene Größen wie die psychopathologische Symptomatik, psychosoziale Funktionen, Selbstwertgefühl und Lebensqualität sowie auf das Inanspruchnahmeverhalten stationärer und teilstationärer psychiatrischer Behandlungen konnten auch für Menschen mit schweren psychischen Erkrankungen aufgezeigt werden (Mueser et al. 1997; Eklund et al. 2004; Bond et al. 2001; Hoffmann et al. 2014). Dabei zeichnet sich im Vergleich zu anderen Formen von Arbeit und Beschäftigung eine besondere Stellung kompetitiver Beschäftigung ab (Mueser et al. 1997; Eklund et al. 2004; Bond et al. 2001). Luciano und Kollegen (2014) untersuchten im Rahmen einer systematischen Übersicht den Einfluss von Erwerbstätigkeit auf den Verlauf schwerer psychischer Erkrankungen und konnten ganz klar aufzeigen, dass die Aufnahme einer Beschäftigung den Krankheitsverlauf nicht negativ beeinflusst.
Wie zeigt sich die soziale Exklusion psychisch kranker Menschen?
Psychisch kranke Menschen sind in verschiedenen Bereichen einem erhöhten Risiko sozialer Exklusion ausgesetzt (Gühne et al. 2015). Die Betroffenen haben beispielsweise ein dreifach erhöhtes Risiko, verschuldet zu sein und ein vergleichbar hohes Risiko, geschieden zu werden. Jeder 4. Mieter mit psychischer Erkrankung hat zudem Mietrückstände und läuft Gefahr, seine Wohnung zu verlieren (Social Exclusion Unit 2004).
Auch im Bereich Arbeit wird ein hohes Risiko deutlich. Obwohl die meisten Menschen mit psychischen Erkrankungen arbeiten wollen (Becker u. Drake 1994), belegen internationale Studien, dass auch die Arbeitslosigkeit in dieser Bevölkerungsgruppe überdurchschnittlich hoch ist. Insbesondere für Patienten mit einer Erkrankung aus dem schizophrenen Formenkreis wird angenommen, dass sie zu der am stärksten benachteiligten Gruppe hinsichtlich beruflicher Inklusion zählt (Kilian u. Becker 2007). In einem Literaturreview konnte gezeigt werden, dass die Arbeitsraten bei Patienten mit einer Schizophrenie in der Mehrheit der eingeschlossenen europäischen Studien lediglich zwischen 10 und 20 % liegen. Etwas höhere Raten finden sich allenfalls unter Patienten mit einer ersten psychotischen Episode (Marwaha u. Johnson 2004).
Ein Großteil der Betroffenen muss sich mit einem Dauerarbeitsplatz in einer Werkstatt für behinderte Menschen (WfbM) zufrieden geben. Dabei wird über die Jahre ein zunehmender Anteil psychisch kranker Menschen in den Werkstätten registriert. Gleichzeitig ist die Fluktuation in dieser Gruppe sehr hoch. Man geht davon aus, dass der lediglich „arbeitnehmerähnliche“ Status, das geringe Entgelt und das Setting einer Werkstatt letztlich den hohen Andrang psychisch Kranker hier wieder ausbremst. Allein der hohe Zulauf verweist auf mangelnde berufliche Alternativen für die Betroffenen (Detmar et al. 2008). Ein weiterer, nicht zu vernachlässigender Anteil der Betroffenen nimmt Hilfsangebote wie Tagesstätten in Anspruch (Doose 2012). Die Möglichkeiten zum Übergang von der WfbM zum allgemeinen Arbeitsmarkt sind unsicher und mit Risiken verbunden und in der Praxis derzeit nur für eine sehr kleine Gruppe betroffener Personen möglich (BMAS 2013).
Auch Daten der Deutschen Rentenversicherung weisen auf ein beträchtliches Ausmaß sozialer Exklusion im Bereich Arbeit bei psychisch kranken Menschen hin. Danach waren 42,7 % aller gesundheitsbedingten Frühberentungen im Jahr 2013 auf eine psychische Erkrankung zurückzuführen. Psychische Erkrankungen sind damit Hauptursache für ein vorzeitiges gesundheitsbedingtes Ausscheiden aus dem Erwerbsleben (DRV 2014) und spielen in der medizinischen Rehabilitation der Rentenversicherung eine wachsende Rolle. Eine dauerhafte berufliche (Re-)Integration durch entsprechende Rehabilitationsmaßnahmen gelingt umso seltener, je höher die Zahl der krankheitsbedingten Fehltage vor der Rehabilitation ist und weist damit auf die Bedeutung von Chronizität und Krankheitsschwere hin. Innerhalb der Gruppe der psychischen und Verhaltensstörungen, die zu einer Erwerbsminderungsrente führen, stehen die affektiven Störungen wie Depression und Angststörungen an der Spitze. Sie nehmen kontinuierlich zu (DRV Bund 2014), während die Zahl der Neuberentungen wegen schizophrener, schizotyper und wahnhafter Störungen über die Jahre gesehen stabil geblieben ist.
Jedoch haben im Jahr 2012 lediglich 54 % der neu berenteten Versicherten mit einer psychischen Erkrankung in den letzten fünf Jahren zuvor eine Leistung zur medizinischen Rehabilitation in Anspruch genommen. Neben verschiedenen subjektiven Gründen für die Nichtinanspruchnahme von Reha-Leistungen, wie beispielsweise einer fehlenden Aussicht auf Besserung oder einer Verschlimmerung der Erkrankung, wird aus Sicht der Reha-Träger angenommen, dass die Antragstellung für eine Rehabilitation bei Menschen mit psychischen Erkrankungen häufig erst in einem fortgeschrittenen Stadium der Erkrankung erfolgt, in dem die Voraussetzungen für eine Leistung zur medizinischen Rehabilitation oder Leistungen zur Teilhabe am Arbeitsleben kaum noch gegeben seien (DRV Bund 2014).
Worin sind die Barrieren einer erfolgreichen beruflichen Inklusion psychisch Kranker zu sehen?
Neben der bereits benannten sozialrechtlichen Ausgrenzung lassen sich weitere Barrieren identifizieren. Auf Seiten der Rehabilitanden sind es die krankheitsbedingten Folgen der Erkrankung, die die berufliche Leistungsfähigkeit schmälern, und der instabile, wenig vorhersagbare Krankheitsverlauf. Laut einer BPtK-Studie (2013) führen psychische Erkrankungen zu überdurchschnittlich langen Krankschreibungen und stellen damit eine hohe ökonomische Belastung für Arbeitgeber dar. Ein psychisch kranker Arbeitnehmer fehlt rund fünf Wochen pro Krankschreibungsfall (34,5 Tage).
Auch von Seiten der Arbeitgeber bzw. von Seiten potenzieller Kollegen werden die Erfahrungen im Arbeitsprozess mit psychisch erkrankten Mitarbeitern im Gegensatz zu den Mitarbeitern mit körperlicher oder geistiger Behinderung deutlich problematisch dargestellt. Das betrifft die Arbeitsleistung, die nur schwer bzw. überhaupt nicht kalkulierbar sei. Ausfallzeiten seien vergleichsweise hoch, eine Kontinuität des Arbeitsablaufs nicht erreichbar (Fietz et al. 2011). Insgesamt finde sich hier eine deutlich geringere Akzeptanz durch das soziale Umfeld, aber auch eine große Unsicherheit den Betroffenen gegenüber, verbunden mit gewissen Ängsten und einem ausweichenden, kontaktvermeidenden Verhalten. Krankheitsbedingte Beeinträchtigungen hinsichtlich psychischer Phänomene (z. B. Frustrationstoleranz, Selbsteinschätzung, Ausdauer) einschließlich sozialer Fertigkeiten erschweren die Bewältigung der Arbeitsaufgaben und die Integration ins Team (APK 2004–2007; Haerlin 2005). Stigmatisierung und Diskriminierung werden neben den krankheitsbedingten Beeinträchtigungen als Schlüsselbarrieren auf dem integrativen Weg ins Erwerbsleben betrachtet (Bevan et al. 2013).
Einen nicht zu unterschätzenden Einfluss stellt die Art der Maßnahme dar. Grob lassen sich zwei große methodische Ansätze der Arbeitsrehabilitation unterschieden. Beim Pre-vocational Training, das dem Stufenleiterprinzip folgt, erfolgen mit dem Ziel einer Rückkehr auf den ersten Arbeitsmarkt zunächst berufsvorbereitende Maßnahmen, die beispielsweise aus Arbeitstherapie, Bewerbungstrainings und übergangsweiser Beschäftigung in einem geschützten Arbeitsverhältnis bestehen können (Reker u. Eikelmann 2004; Matschnig et al. 2008). Erst im Anschluss an dieses Training unter „beschützten“ Bedingungen wird die Eingliederung in den allgemeinen Arbeitsmarkt angestrebt („first-train-then-place“). Nicht selten enden die Hilfen mit dem Abschluss des Trainingsprogramms (Reker u. Eikelmann 2004) und die Selektionseffekte, die sich aus solchen Programmen ergeben, sind immens. Oft fallen schon bis zum Abschluss der „Abklärungsphase“ 70 % der Rehabilitanden durchs Netz (vgl. Hoffmann 2004).
Beim Supported Employment (SE) erfolgt ein umgekehrtes Vorgehen. Der Betroffene wird unter der Voraussetzung ausreichender Motivation und psychopathologischer Stabilität ohne (längere) Vorbereitungszeit bereits in der ersten Phase der Rehabilitation auf dem ersten Arbeitsmarkt platziert und dort durch spezialisierte Dienste (im angloamerikanischen Raum „job coaches“) professionell unterstützt („first-place-then-train“). Diese direkte Unterstützung am Arbeitsplatz durch einen Job Coach ist zeitlich nicht limitiert (Bond et al. 1997).
Ansätze nach dem Prinzip von SE haben ihren Ursprung in den USA, wo sie in den 1980er Jahren entstanden (Bond et al. 1997). Eine manualisierte Version von SE ist das Individual Placement and Support (IPS; Becker u. Drake 1993). Die Kernprinzipien von IPS sind:
- Der Fokus liegt auf dem Ziel kompetitiver Beschäftigung (Arbeitsplätze in der Gemeinde, auf die sich jeder bewerben kann, die Mindesteinkommen oder höher zahlen und in denen überwiegend nichtbehinderte Menschen tätig sind).
- Die Zugangskriterien sind sehr niedrig gehalten: der Wunsch nach einer kompetitiven Beschäftigung beim Klienten ist ausreichend.
- Die rasche Suche nach Arbeit steht im Vordergrund.
- Es wird eine enge Zusammenarbeit der medizinischen und arbeitsrehabilitativen Dienste angestrebt.
- Die Klienten-Präferenzen werden bei der Jobsuche berücksichtigt.
- Die Unterstützung am Arbeitsplatz erfolgt individuell und zeitlich unbegrenzt (Bond 2004; Drake et al. 1999).
Kein anderer Ansatz von beruflicher Rehabilitation wurde so intensiv evaluiert wie SE oder erbrachte so konsistent positive Befunde hinsichtlich kompetitiver Beschäftigung. Dennoch basiert die Mehrheit der beruflichen Rehabilitationsangebote auf dem Stufenleiterprinzip. Die Ergebnisse einer systematischen Recherche im Rahmen der S3-Leitlinie „Psychosoziale Therapien bei schweren psychischen Erkrankungen“ (DGPPN 2013), in denen die beiden arbeitsrehabilitativen Ansätze hinsichtlich ihrer Wirksamkeit bei Menschen mit schweren psychischen Erkrankungen betrachtet wurden, zeigen nahezu stringent die Effektivität bzw. Überlegenheit von SE bezüglich arbeitsbezogener Zielgrößen auf. Insbesondere gilt dies, wenn SE in der manualisierten Form (IPS) durchgeführt wird. Der Konsens aus allen Reviews ist, dass Patienten unter der Bedingung von SE mindestens doppelt so hohe Raten kompetitiver Beschäftigung erzielen wie Patienten unter der Bedingung alternativer beruflicher Rehabilitationsansätze (Crowther et al. 2001; Twamley et al. 2003; Bond et al. 2008; Campbell et al. 2011). Zudem zeigt sich, dass SE-Teilnehmer im Vergleich zu Teilnehmern anderer Ansätze insgesamt durchschnittlich länger (mehr Wochen pro Jahr) auf dem ersten Arbeitsmarkt arbeiten sowie eine höhere monatliche Arbeitszeit und einen höheren monatlichen Verdienst aufweisen.
Auch aktuelle Übersichtsarbeiten und Metaanalysen wie die der Cochrane Collaboration bestätigen die Überlegenheit von SE (Kinoshita et al. 2013). Zudem wurden positive Effekte auf nichtarbeitsbezogene Zielvariablen beschrieben. So resultierte die Teilnahme an IPS in einer höheren Lebensqualität und verringerter stationärer Behandlungsnotwendigkeit, erweitertem Empowerment sowie einer höheren Arbeitsmotivation bei den Betroffenen (z. B. Areberg u. Bejerholm 2013; Hoffmann et al. 2014).
Entscheidend bei der Umsetzung von SE ist die Programmtreue, was jüngst auch in einer retrospektiven Untersuchung im „freien Feld“ unterstrichen wurde. Henry und Kollegen (2014) analysierten die Ergebnisse 21 implementierter SE-Programme beruflicher Rehabilitation in Massachusetts. Dabei wurden Daten von 3474 Rehabilitanden mit verschiedenen psychiatrischen Krankheitsbildern berücksichtigt, von denen 51 % innerhalb eines Jahres eine Beschäftigung aufgenommen hatten. Die Wahrscheinlichkeit, eine Beschäftigung zu erhalten bzw. mindestens 20 Stunden pro Woche zu arbeiten, war bei größerer Programmtreue um 45 % bzw. um 52 % erhöht. Unbenommen blieb dabei die Höhe des Einkommens. Eine gute Programmtreue führt demnach zu höheren Eingliederungsraten in die freie Wirtschaft. Hiermit ist eine entscheidende Forderung bei der Implementierung von SE verbunden, die nur dann wie erwartet gelingen kann, wenn tatsächlich die Kriterien des Konzepts entsprechend berücksichtigt werden.
In verschiedenen Arbeiten wird auf zurückliegende erfolgreiche berufliche Erfahrung als ein relativ stabiler Prädiktor für den künftigen Erwerbsstatus verwiesen (z. B. Marwaha u. Johnson 2004; Tsang et al. 2010). Studienübersichten zeigen auch gewisse Zusammenhänge zwischen Arbeit und Symptomschwere, dem Ausmaß der sozialen Beeinträchtigungen, der Lebensqualität und dem Selbstwertgefühl. So gehe aus den betrachteten Studien hervor, dass ein gutes prämorbides soziales Funktionsniveau mit einer höheren Arbeitsrate assoziiert sei (Marwaha u. Johnson 2004; Burns et al. 2009).
Die zahlreichen Befunde gelten dennoch als widersprüchlich, was zum Großteil auf die große Varianz innerhalb der Studien hinsichtlich Studienteilnehmer, Interventionen, Erhebungsinstrumente etc. zurückzuführen ist. Demgegenüber ist ein Befund von Campbell et al. (2010) von besonderer Bedeutung. Hierin wurde aufgezeigt, dass die personenbezogenen Prädiktoren durch SE in den Hintergrund treten und die Art der Maßnahme als Prädiktor von größerer Bedeutung ist. Die personenseitigen Prädiktoren der Arbeitsbiografie, der soziodemografischen Merkmale und der klinischen Merkmale erwiesen sich statistisch bedeutungslos, sobald die Arbeitsrehabilitation nicht nach Ansätzen des Stufenleiterprinzips, sondern nach den Grundsätzen von SE durchgeführt wurde.
Die berufliche Inklusion psychisch Kranker wird auch durch die gegenwärtigen Arbeitsmarktbedingungen sowie sozioökonomischen und kulturellen Bedingungen bestimmt (Kilian u. Becker 2007). So wirkt sich beispielsweise die allgemeine Arbeitslosenrate in einer Region auch auf die Erfolge beruflicher Eingliederung psychisch Kranker aus (Burns et al. 2007). Weniger qualifizierte Arbeitsplätze oder Nischenarbeitsplätze werden zunehmend rarer; die Ansprüche der freien Wirtschaft an die Arbeitnehmer werden immer höher.
Welche Angebote zur beruflichen Teilhabe werden für wen in Deutschland angeboten?
In Deutschland steht zum einen ein breites Spektrum von Leistungen zur Teilhabe am Arbeitsleben zur Verfügung, zum anderen existiert ein umfassendes, sehr differenziertes System an Einrichtungen, Diensten und weiteren Angeboten zur beruflichen Rehabilitation psychisch kranker Menschen. Dabei gibt es Einrichtungen, die speziell für die Rehabilitation psychisch kranker Menschen konzipiert wurden. Hierzu zählen insbesondere die Rehabilitationseinrichtungen für psychisch Kranke (RPK) und die beruflichen Trainingszentren (BTZ). Andere Einrichtungen sind auch auf die Rehabilitation von Menschen mit Beeinträchtigungen körperlicher oder geistiger Verursachung ausgerichtet.
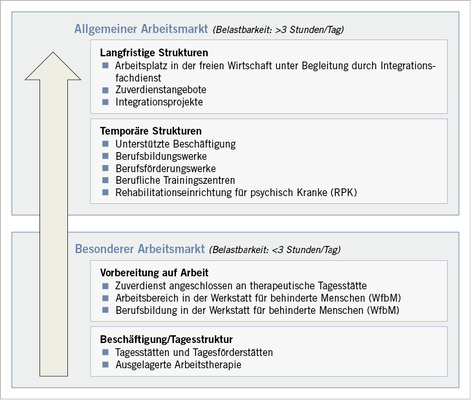
Grundsätzlich kann zwischen Möglichkeiten auf dem allgemeinen und dem besonderen Arbeitsmarkt unterschieden werden ( Abb. 1). Zum besonderen Arbeitsmarkt zählen insbesondere die Beschäftigungsmöglichkeiten ausgelagerter Arbeitstherapieplätze sowie die Arbeits- und Beschäftigungsangebote in Tagesstätten und Tagesförderstätten, der Berufsbildungs- und Arbeitsbereich der Werkstätten für behinderte Menschen sowie Zuverdienstangebote, wie sie sich beispielsweise unter dem Dach gemeindepsychiatrischer Versorgungseinrichtungen finden lassen. Möglichkeiten auf dem allgemeinen Arbeitsmarkt bestehen in temporären Strukturen, wie z. B. denen der Einrichtungen beruflicher Trainingszentren oder Rehabilitationseinrichtungen für psychisch Kranke, sowie in langfristig angelegten Strukturen, wie sie Arbeitsplätze der freien Wirtschaft und Integrationsfirmen bieten. Die Wahl der einzelnen Angebote/Einrichtungen orientiert sich am Leistungsvermögen bzw. der Stabilität der psychisch erkrankten Menschen; aber noch vielmehr wird sie durch die regionalen Gegebenheiten des Arbeitsmarktes sowie der vorherrschenden Rehabilitationslandschaft bestimmt. Hinzu kommen sozialrechtliche Barrieren, die eine Passung zwischen der beruflichen Teilhabemöglichkeit und den Voraussetzungen des Rehabilitanden erschweren.
Die Wahl der Leistungsform wird zudem von den Zielen bestimmt. Für den Erhalt des Arbeitsplatzes, die Beschäftigung auf einem anderen Arbeitsplatz oder die Wiedereingliederung stehen unterschiedliche Ansätze wie beispielsweise begleitende Hilfen, arbeitsplatzbegleitendes Case-Management, berufliche Anpassung und Weiterbildung oder die behinderungsgerechte Gestaltung des Arbeitsplatzes zur Verfügung (BAR 2010).
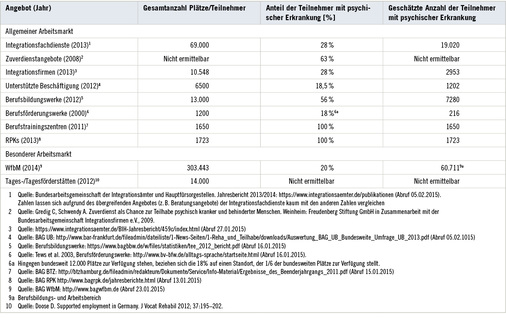
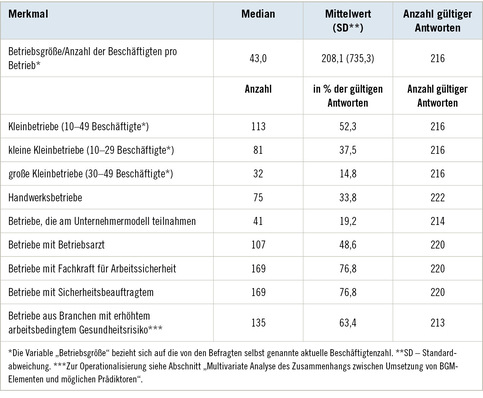
Tabelle 1 hält eine Übersicht vorgehaltener Plätze beruflicher Rehabilitationsmöglichkeiten und ggf. eine Schätzung der Anteile von Menschen mit psychischer Erkrankung in den jeweiligen Einrichtungen bzw. Angeboten bereit. Verbindliche und aussagekräftige Daten auf Bundesebene zur Situation psychisch kranker Menschen in Zusammenhang mit beruflicher Teilhabe und Erwerbstätigkeit liegen nicht vor. Die Daten wurden von den Internetseiten der jeweiligen Leistungsanbieter gewonnen. Einige der Angaben beziehen sich auf ältere bzw. regionale Erhebungen.
Es kann davon ausgegangen werden, dass sich per Definition die am schwersten Betroffenen und gleichzeitig am wenigsten Belastbaren in Einrichtungen der Arbeitstherapie, den Werkstätten für behinderte Menschen sowie in Tagesstätten und Tagesförderstätten befinden. Die Zahlen machen deutlich, dass hierbei insbesondere die Werkstätten eine tragende Rolle einnehmen. Einmal hier platziert haben die Betroffenen jedoch kaum eine Perspektive, auf den ersten Arbeitsmarkt zu wechseln. Für die Mehrzahl unter ihnen bedeutet dies die „Endstation der Rehabilitation“ (Eikelmann u. Reker 1994). 2013 schafften lediglich 2,9 % der Menschen in Begleitung der Integrationsfachdienste einen erfolgreichen Sprung aus einer beschützten Werkstatt auf den freien Arbeitsmarkt (BIH 2013/2014). Dies gilt in gewisser Weise auch für die Zuverdienstangebote und Integrationsfirmen, die gleichwohl wichtige Angebote des Allgemeinen Arbeitsmarktes darstellen, weil hier eine Annäherung der Arbeitsbedingungen an diejenigen des Allgemeinen Arbeitsmarktes unter beschützender Atmosphäre stattfindet (Hoffmann 2004).
Ein Großteil der vorgehaltenen Reha-Angebote steht (mehr oder weniger) in der Tradition des Stufenleiterprinzips und ist deshalb, wie die internationale Evidenz aufzeigt, den Ansätzen von SE unterlegen (vgl. DGPPN 2013). Dabei nehmen die RPKs als spezielle Rehabilitationseinrichtungen für psychisch Kranke eine besondere Stellung ein, da sie so konzipiert sind, dass Rehabilitationsangebote mit einer nahtlosen Verzahnung medizinischer und beruflicher Rehabilitationsmaßnahmen bei gleichzeitiger psychosozialer Betreuung durch spezielle Vereinbarungen der beteiligten Kosten- und Leistungsträger realisierbar sind (Stengler et al. 2015). Die Rehabilitationsmaßnahmen einer RPK sind in ihrem Kern als Komplexleistung konzipiert und orientieren sich am individuellen Bedarf und den Lebenswelten der Rehabilitanden und können damit „als Meilenstein in dem ansonsten ausgesprochen zergliederten deutschen Sozialsystem bezeichnet werden“ (Stengler et al. 2014a, S. 100). Allerdings ist die Verteilung dieser Einrichtungen keinesfalls flächendeckend und die inhaltlich-therapeutischen und strukturellen Merkmale der RPKs unterliegen regionalen Schwankungen. So wird auch die flexible und langfristige ambulante Nachbetreuung am Übergang in ein Beschäftigungsverhältnis bisher nur in einigen Regionen umgesetzt (BAG RPK 2014).
Auch die Beruflichen Trainingszentren sind allein auf die berufliche Rehabilitation psychisch Kranker ausgerichtet. Viele der Trainingszentren bieten auch die Maßnahme der Unterstützten Beschäftigung in Form individueller betrieblicher Qualifizierung (InbeQ) und ggf. anschließende Berufsbegleitung an, obwohl hier der Anteil davon an allen Maßnahmen nicht ermittelbar ist. Von denjenigen mit einer Anpassungsqualifizierung (61,6 % aller TN) hatten immerhin knapp 60 % sechs Monate nach Trainingsende eine Stelle auf dem ersten Arbeitsmarkt. Alle weiteren Angebote richten sich an Menschen mit Beeinträchtigungen und Behinderungen unterschiedlicher Art.
Die Integrationsprojekte stehen in der Tradition von SE. Gleichsam mit den Integrationsfachdiensten, der persönlichen Arbeitsassistenz und dem Persönlichen Budget wurden diese erstmals 2001 im IX. Buch des SGB festgeschrieben (Doose 2012). Ursprünglich für Menschen mit psychischer Erkrankung geschaffen, ist die vorgehaltene Kapazität für seelisch behinderte Menschen in Integrationsprojekten äußerst gering. Heute machen Betroffene mit einer psychischen Erkrankung weniger als ein Drittel aus. Ähnlich verhält es sich mit den Integrationsfachdiensten, auch hier ist der Anteil der zu Beratenden mit einer psychischen Erkrankung sukzessive gesunken. Aussagen hinsichtlich des Integrationserfolgs für psychisch Kranke sind hier nicht möglich.
Letztlich steckt die Umsetzung von SE trotz ihrer überzeugenden Evidenz in den Kinderschuhen. Ein echter Paradigmenwechsel vom Prinzip des „erst Trainieren – dann Platzieren“ hin zum „erst Platzieren – dann Trainieren“ ist in Deutschland bisher nicht erfolgt (Doose 2012).
Welche Konsequenzen lassen sich ableiten?
Die aktuelle Bestandsaufnahme unterstreicht einmal mehr die Befunde der Vergangenheit, dass psychisch kranke Menschen zu einer der am stärksten benachteiligten Gruppen hinsichtlich beruflicher Inklusion zählen. Die Ursachen dafür sind vielfältig und erfordern ein komplexes Handeln auf verschiedenen Ebenen, das Betroffene und Angehörige ebenso einschließt, wie Behandler, Arbeitgeber und Kollegen, Politiker und die schwer zu durchdringenden Systeme der Leistungsträger. Die Ursache für die Unter- und Fehlversorgung arbeitsloser Menschen mit psychischen Beeinträchtigungen ist nämlich auch in der schieren Überforderung chronisch psychisch Kranker mit dem Dschungel der Zuständigkeiten und Einrichtungen mit ihrer Vielzahl an Programmen zu sehen, die oftmals auch für deren Behandler zutrifft. Diese Vielfalt an Leistungsträgern wurde immer wieder kritisiert, da sie eine gegenseitige Verschiebung der Finanzierungslasten begünstigt (z. B. Weinmann u. Gaebel 2005) und der Auffassung über ein grundsätzlich bestehendes Versorgungskontinuum aus Prävention, kurativer Behandlung und Rehabilitation entgegenwirkt (Stengler et al. 2014b).
Nicht nur aus arbeitsmedizinischer Sicht ist präventives Handeln genauso erforderlich wie eine geeignete Unterstützung bei der Wiedereingliederung im Betrieb. Genauso wie berufliche Teilhabe frühzeitig mit dem Patienten in einem Behandlungssetting geplant werden muss, erfordert das Auftreten psychischer Beeinträchtigungen und Probleme, die sich im Arbeitskontext äußern nach Möglichkeit einen offenen Umgang und die gemeinsame Suche nach Lösungsmöglichkeiten. Bei psychisch kranken Menschen, die noch in Arbeit stehen, hat man beispielsweise in Norwegen gute Erfahrungen mit Teilkrankschreibungen gemacht, die insgesamt zu geringeren Arbeitsunfähigkeitszeiten und höheren Raten von Beschäftigung nach 2 Jahren führten (Markussen et al. 2012).
Für die Beschäftigung insbesondere schwer psychisch Kranker ist eine Erweiterung sowie stärkere Individualisierung und Flexibilisierung kompetitiver Arbeitsplätze auf dem ersten Arbeitsmarkt und beschützter Arbeitsplätze in den Betrieben erforderlich, um eine bessere Passgenauigkeit hinsichtlich der besonderen Bedürfnisse psychisch Kranker zu erreichen. Die Möglichkeiten eines breiteren Zugangs zu niedrigschwelligen und einfachen Beschäftigungen bei geringer Stundenzahl müssen erweitert werden. Dringend erforderlich sind Anreizsetzung und geeignete Unterstützung der Arbeitgeber auf verschiedenen Ebenen um hier eine größere Sensibilität und Bereitschaft zur Schaffung geeigneter Arbeitsplätze auf dem allgemeinen Arbeitsmarkt zu erreichen. Bevölkerungsbreite Aufklärung und Informationen zum Thema „psychische Erkrankung und Arbeit“, können dazu beitragen, Vorurteile und Ängste abzubauen und Stigmatisierung zu reduzieren. Angebote umfassender und nachhaltiger Dienstleistungsangebote wie Aufklärung, Information, Beratung, Unterstützung und Krisenmanagement für Arbeitgeber, einschließlich eines festen Ansprechpartners, idealerweise eines Job Coaches, im Sinne des Supported Employments schaffen auf allen Seiten Vertrauen.
Danksagung: Dieser Beitrag stellt einen Auszug der Expertise zur „Arbeitssituation schwer psychisch kranker Menschen in Deutschland“ dar, der durch Gesundheitsstadt Berlin e.V. und die Deutsche Gesellschaft für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde (DGPPN) initiiert und gefördert wurde. Im Internet: www.dgppn.de/fileadmin/user_upload/_medien/dokumente/schwerpunkte/Expertise_Arbeitssituation_2015-09-14_fin.pdf
Literatur
Aktion psychisch Kranke e.V. (APK): Teilhabe an Arbeit und Beschäftigung für psychisch Kranke – Entwicklung regionaler, integrierter und personenzentrierter Hilfesysteme (01.01.2004 bis 31.12.2007). Teil 1. Bonn. Im Internet: www.apk-ev.de (Abruf 28.01.2015).
Areberg C, Bejerholm U: The effect of IPS on participants’ engagement, quality of life, empowerment, and motivation: a randomized controlled trial. Scand J Occup Ther 2013; 20: 420–428.
Becker GR, Drake RE: A working life. The individual placement and support (IPS) program. Concord, NH: New Hampshire-Dartmouth Psychiatric Research Center, 1993.
Becker GR, Drake RE: Individual placement and support: A community mental health center approach to vocational rehabilitation. Community Ment Health J 1994; 30: 193–206.
Bevan S, Gulliford J, Steadman K et al.: Working with Schizophrenia: Pathways to Employment, Recovery & Inclusion. London: The Work Foundation. Part of Lancaster University, 2013.
Bond GR, Drake R, Mueser K et al.: An update on supported employment for people with severe mental illness. Psychiatr Serv 1997; 48: 335–346.
Bond GR, Resnick SG, Drake RE et al.: Does competitive employment improve nonvocational outcomes for people with severe mental illness? J Consult Clin Psychol 2001; 69: 489–501.
Bond GR: Supported employment: evidence for an evidence based practice. Psychiatr Rehab J 2004; 27: 345–359.
Bond GR, Drake RE, Becker DR: An update on randomized controlled trials of evidence-based supported employment. Psychiatr Rehab J 2008; 31: 280–290.
Bundesministerium für Arbeit und Soziales (BMAS): Teilhabebericht der Bundesregierung über die Lebenslagen von Menschen mit Beeinträchtigungen. Teilhabe – Beeinträchtigung – Behinderung. Bonn: Bundesministerium für Arbeit und Soziales, 2013.
Bundesarbeitsgemeinschaft für Rehabilitation (BAR) e.V.: Arbeitshilfe für die Rehabilitation und Teilhabe psychisch kranker und behinderter Menschen. Frankfurt/Main: Bundesarbeitsgemeinschaft für Rehabilitation (BAR) e.V., 2010.
Bundesarbeitsgemeinschaft Rehabilitation psychisch kranker Menschen e.V. (BAG RPK): Positionspapier zum Supported Employment. Im Internet: www.bagrpk.de/fileadmin/webseite/Vortraege/Positionspapier_BAG_RPK_zum_Supported_Employment__03.12.14_.pdf (Abruf 29.01.2015).
Bundesarbeitsgemeinschaft der Integrationsämter und Hauptfürsorgestellen (BIH): Jahresbericht 2013/2014. Im Internet: https://www.integrationsaemter.de/daten-fakten/67c56/index.html (Abruf: 07.07.2015).
Burns T, Catty J, Becker T et al.: The effectiveness of supported employment for people with severe mental illness: a randomized controlled trial. Lancet 2007; 370: 1146–1152.
Burns T, Catty J, White S: The impact of supported employment and working on clinical and social functioning: results of an international study of individual placement and support. Schizophr Bull 2009; 35: 949–958.
Bundespsychotherapeutenkammer (BPtK): BPtK-Studie zur Arbeits- und Erwerbsunfähigkeit. Psychische Erkrankungen und gesundheitsbedingte Frühverrentung. 2013. Im Internet: www.bptk.de (Abruf 27.02.2015).
Campbell K, Bond GR, Drake RE et al.: Client predictors of employment outcomes in high-fidelity supported employment: a regression analysis. J Nerv Ment Dis 2010; 198: 556–563.
Campbell K, Bond GR, Drake RE: Who benefits from supported employment: a meta-analytic study. Schizophr Bull 2011; 37: 370–380.
Crowther R, Marshall M, Bond G et al.: Vocational rehabilitation for people with severe mental illness. Cochrane Database Syst Rev 2001; 2: CD003080.
Detmar W, Gehrmann M, König F et al.: Entwicklung der Zugangszahlen zu Werkstätten für behinderte Menschen. Gesellschaft für Integration, Sozialforschung und Betriebspädagogik gGmbH (ISB), 2008. Im Internet: www.bmas.de/SharedDocs/Downloads/DE/PDF-Publikationen/forschungsbericht-f383.pdf (Abruf: 07.07.2015).
Deutsche Gesellschaft für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde (DGPPN): S3-Leitlinie Psychosoziale Therapien bei schweren psychischen Erkrankungen. S3 Praxisleitlinien in Psychiatrie und Psychotherapie. Berlin: Springer, 2013.
Deutsche Rentenversicherung (DRV): Rentenversicherung in Zahlen 2014. Im Internet: www.deutsche-rentenversicherung.de (Abruf 13.01.2015).
Deutsche Rentenversicherung Bund (DRV Bund): Geschäftsbereich Sozialmedizin und Rehabilitation. Positionspapier der Deutschen Rentenversicherung zur Bedeutung psychischer Erkrankungen in der Rehabilitation und bei Erwerbsminderung. Berlin: Deutsche Rentenversicherung Bund, 2014.
Doose S: Supported employment in Germany. J Vocat Rehabil 2012; 37: 195–202.
Drake RE, Becker DR, Clark RE et al.: Research on the individual placement and support model of supported employment. Psychiatr Q 1999; 70: 289–301.
Eikelmann B, Reker T: Rehabilitation psychisch Behinderter in den Werkstätten für Behinderte? Fakten, Ergebnisse, Empfehlungen. Krankenhauspsychiatrie 1994; 5: 66–70.
Eklund M, Hansson L, Ahlqvist C: The importance of work as compared to other forms of daily occupations for wellbeing and functioning among persons with long-term mental illness. Community Ment Health J 2004; 40: 465–477.
Fietz B, Gebauer G, Hammer G: Die Beschäftigung schwerbehinderter Menschen auf dem ersten Arbeitsmarkt. Einstellungsgründe und Einstellungshemmnisse. Akzeptanz der Instrumente zur Integration. Ergebnisse einer qualitativen Untersuchung in Unternehmen des Landes Bremen. Bremen: Institut für Arbeit und Wirtschaft, Universität/Arbeitnehmerkammer Bremen, 2011.
Gredig C, Schwendy A: Zuverdienst als Chance zur Teilhabe psychisch kranker und behinderter Menschen. Weinheim: Freudenberg Stiftung GmbH in Zusammenarbeit mit der Bundesarbeitsgemeinschaft Integrationsfirmen e.V., 2009.
Gühne U, Becker T, Salize H-J et al.: Wie viele Menschen in Deutschland sind schwer psychisch krank? Psychiatr Prax 2015; 42: 415–423.
Haerlin C: Training für den Wiedereinstieg – Qualifizierungsangebote beruflicher Trainingszentren (BTZ). In: Bieker R (Hrsg.): Teilhabe am Arbeitsleben. Wege der beruflichen Integration von Menschen mit Behinderung. Stuttgart: Kohlhammer, 2005, S. 232–245.
Henry AD, Hashemi L, Zhang J: Evaluation of a statewide implementation of supported employment in Massachusetts. Psychiatr Rehab J 2014; 37: 284–288.
Hoffmann H: Berufliche Rehabilitation. In: Rössler W (Hrsg.): Psychiatrische Rehabilitation. Berlin: Springer, 2004, S. 333–346.
Hoffmann H, Jäckel D, Glauser S et al.: Long-term effectiveness of supported employment: 5-year follow-up of a randomized controlled trial. Am J Psychiatry 2014; 171: 1183–1190.
Jahoda M: Die Arbeitslosen von Marienthal. Ein soziographischer Versuch über die Wirkungen langandauernder Arbeitslosigkeit. Leipzig: Hirzel, 1933.
Kilian R, Becker T: Macro-economic indicators and labour force participation of people with schizophrenia. J Ment Health 2007; 16: 211–222.
Kinoshita Y, Furukawa TA, Kinoshita K et al.: Supported employment for adults with severe mental illness. Cochrane Database Syst Rev 2013; 9: CD008297.
Lerner D, Adler DA, Chang H et al.: Unemployment, job retention, and productivity loss among employees with depression. Psychiatr Serv 2004; 55: 1371–1378.
Luciano A, Bond GR, Drake RE: Does employment alter the course and outcome of schizophrenia and other severe mental illnesses? A systematic review of longitudinal research. Schizophr Res 2014; 159: 312–321.
Markussen S, Mykletun A, Røed K: The case for presenteeism — Evidence from Norway‘s sickness insurance program. J Public Econ 2012; 96: 959–972.
Marwaha S, Johnson S: Schizophrenia and employment. Soc Psychiatry Psychiatr Epidemiol 2004; 39: 337–349.
Matschnig T, Frottier P, Seyringer M-E et al.: Arbeitsrehabilitation psychisch kranker Menschen – ein Überblick über Erfolgsprädiktoren. Psychiatr Prax 2008; 35: 271–278.
Mueser KT, Becker DR, Torrey WC et al.: Work and nonvocational domains of functioning in persons with severe mental illness: a longitudinal analysis. J Nerv Ment Dis 1997; 185: 419–426.
Olesen SC, Butterworth P, Leach LS et al.: Mental health affects future employment as job loss affects mental health: findings from a longitudinal population study. BMC psychiatry 2013; 13: 144.
Paul KI, Hassel A, Moser K: Die Auswirkungen von Arbeitslosigkeit auf die psychische Gesundheit: Befunde einer quantitativen Forschungsintegration. In: Hollederer A, Brand H (Hrsg.): Arbeitslosigkeit, Gesundheit und Krankheit. Handbuch Gesundheitswissenschaften. 1. Aufl. Bern: Huber, 2006, S. 35–52.
Reker T, Eikelmann B: Berufliche Eingliederung als Ziel psychiatrischer Therapie. Psychiatr Prax 2004; 31: 251–255.
Riedel-Heller S, Stengler K, Seidler A: Psychische Gesundheit und Arbeit. Psychiatr Prax 2012; 39: 103–105.
Social Exclusion Unit: Mental Health and social exclusion. London: Office of the Deputy Prime Minister, 2004.
Stengler K, Kauffeldt S, Theißing A et al.: Medizinisch-berufliche Rehabilitation in Rehaeinrichtungen für psychisch Kranke in Deutschland. Analyse der Aufnahme- und Entlassungsdaten. Nervenarzt 2015; 86: 603–608.
Stengler K, Riedel-Heller S, Becker T: Berufliche Rehabilitation bei schweren psychischen Erkrankungen. Nervenarzt 2014a; 85: 97–107.
Stengler K, Becker T, Riedel-Heller S: Teilhabe am Arbeitsleben bei Menschen mit schweren psychischen Erkrankungen. Fortschr Neurol Psychiatr 2014b; 82: 43–53.
Strandh M, Winefield A, Nilsson K et al.: Unemployment and mental health scarring during the life course. Eur J Public Health 2014; 24: 440–445.
Tews HP, Schreiber WK, Schott J: Berufliche Rehabilitation in Berufsförderungswerken und Ergebnisse der Berufsförderungswerke Heidelberg gGmbH. Rehabilitation 2003; 42: 36–44.
Tsang HW, Leung AY, Chung RC et al.: Review on vocational predictors: a systematic review of predictors of vocational outcomes among individuals with schizophrenia: an update since 1998. Aust N Z J Psychiatry 2010; 44: 495–504.
Twamley EW, Jeste DV, Lehman AF: Vocational rehabilitation in schizophrenia and other psychotic disorders: a literature review and meta-analysis of randomized controlled trials. J Nerv Ment Dis 2003; 8: 515–523.
Weber A, Hörmann G, Köllner V: Mobbing – a work-related risk factor of service-based society? Gesundheitswesen 2007; 69: 267–276.
Weber A, Peschkes L, de Boer W (Hrsg.): Return to Work - Arbeit für alle. Grundlagen der beruflichen Reintegration. 1. Aufl. Stuttgart: Gentner, 2015.
Weinmann S, Gaebel W: Versorgungserfordernisse bei schweren psychischen Erkrankungen. Wissenschaftliche Evidenz zur Integration von klinischer Psychiatrie und Gemeindepsychiatrie. Nervenarzt 2005, 76: 809–821.
Interessenkonflikt: Es besteht kein Interessenkonflikt.
Für die Verfasser
Dr. rer. med. Uta Gühne
Institut für Sozialmedizin, Arbeitsmedizin und Public Health (ISAP)
Universität Leipzig
Philipp-Rosenthal-Straße 55 – 04103 Leipzig
Fußnoten
Institut für Sozialmedizin, Arbeitsmedizin und Public Health (ISAP), Medizinische Fakultät, Universität Leipzig (Leiterin: Prof. Dr. med. Steffi G. Riedel-Heller)