Einleitung
Die Technischen Regeln für Biologische Arbeitsstoffe (TRBA) geben den Stand der Technik, Arbeitsmedizin und Arbeitshygiene sowie sonstige gesicherte wissenschaftliche Erkenntnisse für Tätigkeiten mit biologischen Arbeitsstoffen wieder. Sie werden vom Ausschuss für Biologische Arbeitsstoffe (ABAS) ermittelt bzw. angepasst und vom Bundesministerium für Arbeit und Soziales im Gemeinsamen Ministerialblatt (GMBl) bekannt gegeben.
Die TRBA 250 „Biologische Arbeitsstoffe im Gesundheitswesen und in der Wohlfahrtspflege“ konkretisiert im Rahmen ihres Anwendungsbereichs die Anforderungen der Biostoffverordnung. Bei Einhaltung der Technischen Regeln kann der Arbeitgeber insoweit davon ausgehen, dass die entsprechenden Anforderungen der Verordnung erfüllt sind. Wählt der Arbeitgeber eine andere Lösung, muss er damit mindestens die gleiche Sicherheit und den gleichen Gesundheitsschutz für die Beschäftigten erreichen.
Die vorliegende Technische Regel schreibt die Technische Regel 250 „Biologische Arbeitsstoffe im Gesundheitswesen und in der Wohlfahrtspflege“ (Stand April 2012) fort und wurde unter Federführung des Fachbereichs „Gesundheitsdienst und Wohlfahrtspflege“ (FB WoGes) der Deutschen Gesetzlichen Unfallversicherung (DGUV) in Anwendung des Kooperationsmodells (vgl. Leitlinienpapier zur Neuordnung des Vorschriften- und Regelwerks im Arbeitsschutz vom 31. August 2011) erarbeitet. Mitglieder und Autoren des Arbeitskreises waren: Christoph Deininger (Leiter), Herbert Beck, Ruth Dallig, Stefan Dreller, Engelbert Drerup, Bernd Gruber, Christoph Heidrich, Martin Holoch, Marita Höppner, Iris Juditzki, Heinz-Michael Just, Anne-Maren Marxen, Petra Müllerstedt, Jens Nagaba, Sabine Niemeyer, Annegret Schoeller, Rüdiger Schöneich, Ulrike Swida und Dieter Weigel.
Die TRBA finden sich auf der Homepage des ABAS (www.baua.de/de/Themen-von-A-Z/Ausschuesse/ABAS.html). Die Bundesanstalt für Arbeitsschutz und Arbeitsmedizin (BAuA) hat zusätzlich zwei Kurz-URL zur Verfügung gestellt. www.baua.de/trba für Technische Regeln für Biologische Arbeitsstoffe, sie führt zur URL www.baua.de/de/Themen-von-A-Z/Biologische-Arbeitsstoffe/TRBA/TRBA.html (statt der angezeigten Form) und www.baua.de/abas für Ausschuss für Biologische Arbeitsstoffe, sie führt zur URL www.baua.de/de/Themen-von-A-Z/Biologische-Arbeitsstoffe/ABAS/ABAS.html. Ferner ist die TRBA 250 im Gemeinsamen Ministerialblatt GMBl 2014, Nr. 10/11 vom 27. 03. 2014 bekannt gegeben worden.
Die inhaltliche Abschrift und der Abdruck der TRBA 250 in ASU – Zeitschrift für medizinische Prävention – ist möglich durch die freundliche Genehmigung des Carl Heymanns Verlags – einer Marke von Wolters Kluwer Deutschland.
Die TRBA 250 Biologische Arbeitsstoffe im Gesundheitswesen und in der Wohlfahrtspflege wird in 8 Folgen als Serie in ASU vorgestellt.
Folge 1 führt das Kapitel 1 „Anwendungsbereich“, Kapitel 2 „Begriffsbestimmungen“ und den Anfangsteil des Kapitels 3 „Beurteilung der Arbeitsbedingungen“ auf. Folge 2 geht auf weitere Abschnitte des Kapitels 3 „Beurteilung der Arbeitsbedingungen“ ein und gibt die Zuordnung der Schutzstufen an. Dem wird beigefügt: Anhang 1: Sonderisolierstationen (Schutzstufe 4) mit Teil 1: „Sonderisolierstationen – Schutzmaßnahmen“ und Teil 2: „Sonderisolierstationen – Wichtige Adressen“. Folge 3 greift die ersten Abschnitte des Kapitels 4 „Schutzmaßnahmen“ mit u. a. Hinweisen zu Handwaschplätzen, Hautschutz und -pflege, Hygieneplan auf. Erläuternde und präzisierende Texte des Anhangs 2 „Hinweise für die Erstellung eines Hygieneplans“ und Anhang 3 „Handlungsanleitung zum Einsatz von Praktikantinnen und Praktikanten“ sind beigefügt. Folge 4 hat weitere Abschnitte des Kapitels 4 zum Thema, dabei wird insbesondere auf die Schutzmaßnahmen der Schutzstufe 2 eingegangen. Anhang 4 „Erfahrun-gen beim Einsatz von Sicherheitsgeräten“, Anhang 5 Beispiel für ein Muster „Interner Rücklaufbogen – Evaluierung Sicherheitsgeräte“ sowie Anhang 6 Beispiel für einen „Erfassungs- und Analysebogen Nadelstichverletzung“ geben nützliche Informationen. In Folge 5 wird auf die letzten Abschnitte des Kapitels 4 wie auf Schutzkleidung, Schutzhandschuhe, Augen- und Gesichtsschutz und Atemschutz eingegangen. Der Anhang 7 „Informationen zum korrekten Sitz, zur Tragedauer von FFP-Masken, zum Unterschied von MNS und FFP-Masken sowie zu Partikelgrößen in infektiösen Aerosolen“ gibt vertiefende Informationen zu Atemschutzmasken. Folge 6 greift die ersten Abschnitte des Kapitels 5 „Spezifische Arbeitsbereiche und Tätigkeiten – besondere und zusätzliche Schutzmaßnahmen“ auf. Beigefügt ist Anhang 8 „Abfallschlüssel für Einrichtungen zur Pflege und Behandlung von Menschen und Tieren entsprechend der LAGA-Vollzugshilfe“. Folge 7 führt weitere Abschnitte des Kapitels 5 „Spezifische Arbeitsbereiche und Tätigkeiten – besondere und zusätzliche Schutzmaßnahmen auf mit Fokus auf die ambulante Pflege und Aufbereitung von Medizinprodukten“ auf. Das Kapitel 6 „Verhalten bei Unfällen“ ist ebenfalls Gegenstand dieser Folge. Folge 8 behandelt Kapitel 7 „Betriebsanweisung und Unterweisung der Beschäftigten“, Kapitel 8 „Erlaubnis-, Anzeige-, Aufzeichnungs- und Unterrichtungspflichten“ und Kapitel 9 „Zusammenarbeit Beschäftigter verschiedener Arbeitgeber – Beauftragung von Fremdfirmen“ sowie das Kapitel 10 „Arbeitsmedizinische Vorsorge“. Dem beigefügt ist Anhang 9 „Beispiel einer Betriebsanweisung nach § 14 Biostoffverordnung“ sowie Anhang 10 „Vorschriften und Regeln“.
4 Schutzmaßnahmen
4.2 Schutzmaßnahmen bei Tätigkeiten der Schutzstufe 2
Zusätzlich zu den Maßnahmen der Nummer 4.1 sind die nachfolgenden Schutzmaßnahmen einzuhalten.
4.2.1 Oberflächen (Desinfektion)
Oberflächen (Arbeitsflächen und angrenzende Wandflächen, Fußböden, Flächen eingebauter Einrichtungen, Flächen an Geräten und Apparaten, die mit biologischen Arbeitsstoffen in Kontakt kommen können) müssen zusätzlich zu den Anforderungen nach Nummer 4.1.4 beständig gegen Desinfektionsmittel sein.
Hinweis: Je nach zu erwartender Verunreinigung kann diese Forderung für Wandflächen z. B. durch fachgerechte Anstriche mit Beschichtungsstoffen oder -systemen der Nassabriebbeständigkeit-Klasse 2 erfüllt werden (DIN EN 13300 „Wasserhaltige Beschichtungsstoffe und Beschichtungssysteme für Wände und Decken im Innenbereich“).
4.2.2 Toiletten
(1) In Krankenhäusern, Praxen und sonstigen Einrichtungen, in denen regelmäßig Tätigkeiten der Schutzstufe 2 durchgeführt werden, müssen für die Beschäftigten und die Patienten gesonderte Toiletten vorhanden sein. Es ist darauf zu achten, dass die Toilettenräume ausreichend groß sind und entsprechend der Anzahl der Beschäftigten in angemessener Zahl zur Verfügung stehen.
Hinweis: Zur Berechnung der Anzahl der Toiletten und zur Gestaltung der Toilettenräume siehe Technische Regel für Arbeitsstätten ASR A 4.1 „Sanitärräume“.
(2) War die Einrichtung getrennter Toiletten bis zur Bekanntmachung dieser TRBA aufgrund eines Bestandschutzes nicht erforderlich, so findet Absatz 1 nur bei einer Neugestaltung oder wesentlichen Umgestaltung des Sanitärbereichs Anwendung.
(3) Toiletten, die von Beschäftigten genutzt werden, müssen aus Gründen der Hygiene und des Infektionsschutzes bei Bedarf, mindestens aber arbeitstäglich, gereinigt und gegebenenfalls desinfiziert werden.
Hinweis: Studien zeigen, dass beim Spülvorgang erregerhaltige Aerosole freigesetzt werden können.
4.2.3 Minimierung von Aerosolen
Alle eingesetzten Verfahren sollen so erfolgen, dass die Bildung von Aerosolen minimiert wird. Beispiele hierfür sind
- die Erfassung gesundheitsschädlicher Rauche beim Einsatz von medizinischen Lasern und Hochfrequenz-Kautern,
- der Einsatz entsprechender Absaugtech-nik bei zahnärztlichen Behandlungen oder
- das Abdecken oder die Absaugung des Ultraschallbades bei der Reinigung von Instrumenten.
4.2.4 Zugangsbeschränkung
Der Zugang zu Arbeitsbereichen, die insgesamt der Schutzstufe 2 zugeordnet sind, ist auf die berechtigten Personen zu beschränken. Siehe auch Nummer 3.4.1 Absatz 3.
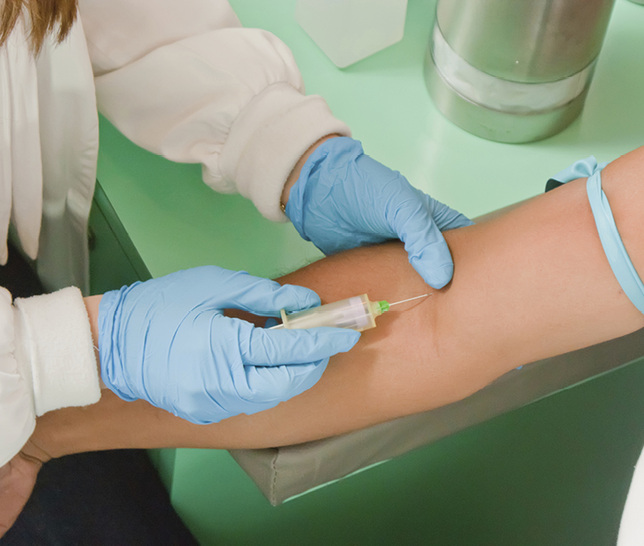
4.2.5 Prävention von Nadelstichverletzungen
(1) Beim Umgang mit benutzten medizinischen Instrumenten und Geräten sind Maßnahmen zu ergreifen, die eine Verletzungs- und Infektionsgefahr der Beschäftigten minimieren.
Dabei ist ein integrierter Ansatz zur Minimierung des Risikos von Nadelstichverletzungen (NSV) unter Ausschöpfung aller technischen, organisatorischen und persönlichen Maßnahmen notwendig. Dies schließt Fragen der Arbeitsorganisation und die Schaffung eines Sicherheitsbewusstseins sowie das Verfahren für die Erfassung von NSV und die Durchführung von Folgemaßnahmen mit ein.
(2) Der Arbeitgeber hat fachlich geeignetes Personal in ausreichender Anzahl einzusetzen, um Stich- und Schnittverletzungen, z. B. durch Fehlbedienung aufgrund von Hektik, zu vermeiden.
Weiterhin sind Schutzmaßnahmen entsprechend der in den folgenden Ziffern beschriebenen Rangfolge festzulegen.
(3) Vorrangig sind solche geeigneten und sicheren Arbeitsverfahren und Arbeitsmittel auszuwählen, die den Einsatz spitzer und scharfer medizinischer Instrumente überflüssig machen. Dies sind z. B.:
- Nadelfreie Infusionssysteme mit Rückschlagventil zur Konnektion mit Venenzugängen für das Zuspritzen von Medikamenten und für die Blutentnahme,
- Kunststoffkanülen für nadelfreies Aufziehen von Körperflüssigkeiten,
- Stumpfe Kanülen zum Spülen von Wurzelkanälen in der Endodontie,
- Stumpfe Rundkörper-Nadeln zum Nähen weniger dichter innerer Bindegewebe/Faszien/Muskeln.
(4) Ist der Einsatz spitzer und scharfer medizinischer Instrumente notwendig, sind Ar-beitsgeräte mit Sicherheitsmechanismen (im folgenden „Sicherheitsgeräte“) unter Maßgabe der folgenden Ziffern 1 bis 6 zu verwenden, bei denen keine oder eine geringere Gefahr von Stich- und Schnittverlet-zungen besteht, soweit dies zur Vermeidung einer Infektionsgefährdung erforderlich und technisch möglich ist.
- 1. Sicherheitsgeräte sind bei folgenden Tätigkeiten bzw. in folgenden Arbeitsberei-chen mit erhöhter Infektionsgefährdung oder Unfallgefahr einzusetzen:
- Behandlung und Versorgung von Patienten, die nachgewiesenermaßen durch Erreger der Risikogruppe 3 (ein-schließlich 3**) oder höher infiziert sind,
- Behandlung fremdgefährdender Pa-tienten,
- Tätigkeiten im Rettungsdienst und in der Notfallaufnahme,
- Tätigkeiten in Krankenhäusern bzw. -stationen im Justizvollzug.
- 2. Unabhängig von Ziffer 1 sind Sicherheits-geräte bei allen Tätigkeiten einzusetzen, bei denen durch mögliche Stichverletzun-gen eine Infektionsgefahr besteht oder angenommen werden kann. Zu diesen Tätigkeiten gehören insbesondere
- Blutentnahmen,
- sonstige Punktionen zur Entnahme von Körperflüssigkeiten,
- Legen von Gefäßzugängen.
- 3. Bei allen sonstigen nicht unter die Ziffern 1 und 2 fallenden Tätigkeiten hat der Arbeitgeber in der Gefährdungsbeurtei-lung das Unfallrisiko und das Infektions-risiko zu bewerten und angemessene Maßnahmen zu treffen. Sofern von einem Infektionsrisiko auszugehen ist, das nicht durch organisatorische und persönliche Maßnahmen minimiert werden kann, sind vorrangig Sicherheitsgeräte einzusetzen.
Hinweis: Dabei sollte bedacht werden, dass es nicht hilfreich ist, in einem Arbeitsbereich für vergleichbare Tätigkeiten sowohl Sicherheitsgeräte als auch herkömmliche Instrumente einzusetzen. Dies könnte zu Fehlbedienungen und verminderter Akzeptanz der Sicherheitsgeräte durch Beschäftigte führen.
- 4. Sicherheitsgeräte zur Verhütung von Stich- und Schnittverletzungen müssen folgende Eigenschaften erfüllen:
- Sie dürfen weder Patienten noch Beschäftigte gefährden.
- Sie müssen einfach und anwendungs-orientiert zu benutzen sein.
- Der Sicherheitsmechanismus ist Be-standteil des Systems und kompatibel mit anderem Zubehör.
- Die Aktivierung des Sicherheitsme-chanismus muss:
- – selbstauslösend sein oder einhändig erfolgen können,
- – sofort nach Gebrauch möglich sein,
- – einen erneuten Gebrauch ausschließen und
- – durch ein deutliches Signal (fühl-bar, sichtbar oder hörbar) gekenn-zeichnet sein.
- 5. Die Auswahl der Sicherheitsgeräte hat anwendungsbezogen zu erfolgen, insbesondere unter dem Gesichtspunkt der Handhabbarkeit und Akzeptanz durch die Beschäftigten.
- Dabei hat der Arbeitgeber folgende Vorgehensweise zu berücksichtigen:
- Einbeziehung der Anwender und der Arbeitnehmer-Vertreter;
- Sammeln von Informationen über aktuell gehandelte Sicherheitsgeräte einschließlich allgemein vorhandener Erfahrungen beim Umgang mit Sicherheitsgeräten (siehe Anhang 4 „Erfahrungen beim Einsatz von Sicherheitsgeräten“);
- Auswahl vorzugsweise anhand prak-tischer Probeexemplare unter Einbe-ziehung der Anwender;
- Evaluierung der Praxiserfahrungen aussichtsreicher Sicherheitsgeräte hausintern z. B. in einer Abteilung. Dabei bietet sich der begleitende Einsatz von Rückmelde-Bögen an (s. Anhang 5 Beispiel für ein Muster „Interner Rücklaufbogen – Evaluierung Sicherheitsgeräte“).
- 6. Bei der Einführung der Sicherheitsgeräte ist sicherzustellen, dass die Beschäftigten in der Lage sind, diese richtig anzuwenden. Dazu ist es notwendig über die Sicherheitsgeräte zu informieren und deren Handhabung in der praktischen Anwendung zu vermitteln.
- 7. Die Wirksamkeit der getroffenen Maßnahmen ist zu überprüfen. Dazu gehört auch ein Verfahren zur lückenlosen Er-fassung und Analyse von NSV, um technische und organisatorische Unfall-ursachen erkennen und eine Abhilfe vornehmen zu können (siehe auch Anhang 6: Beispiel für einen „Erfassungs- und Analysebogen Nadelstichverletzung“).
(5) Gebrauchte Kanülen dürfen nicht in die Kanülenabdeckung (Schutzkappe) zurückgesteckt werden. Sie dürfen auch nicht verbogen oder abgeknickt werden, es sei denn diese Manipulation dient der Aktivierung einer integrierten Schutzvorrichtung.
Der Sicherheitsmechanismus darf nicht durch Manipulationen außer Kraft gesetzt werden.
Werden Tätigkeiten ausgeübt,
- die nach dem Stand der Technik eine Mehrfachverwendung des medizinischen Instruments erforderlich machen, z. B. bei der Lokalanästhesie in der Zahn-medizin,
und
- bei der die Kanüle in die Kanülenabdeckung zurückgesteckt werden muss,
ist dies zulässig, wenn ein Verfahren angewendet wird, das ein sicheres Zurückstecken der Kanüle in die Kanülenabdeckung mit einer Hand erlaubt, z. B. Verwendung eines Schutzkappenhalters.
Das anzuwendende Verfahren ist in einer Arbeitsanweisung nach § 14 Absatz 4 Nummern 2 und 3 BioStoffV festzulegen.
(6) Gebrauchte spitze und scharfe medizinische Instrumente einschließlich derer mit Sicherheitsmechanismus sind unmittelbar nach Gebrauch durch den Anwender in Abfallbehältnissen zu sammeln.
Die Abfallbehältnisse müssen den Abfall sicher umschließen. Dabei sind die Behälter so nah wie möglich am Verwendungsort der spitzen, scharfen oder zerbrechlichen medizinischen Instrumente aufzustellen. Sie dürfen nicht umgefüllt werden.
Die Abfallbehältnisse müssen folgende Eigenschaften aufweisen:
- Sie sind fest verschließbare Einwegbehältnisse.
- Sie geben den Inhalt, z. B. bei Druck, Stoß, Fall, nicht frei.
- Sie sind durchdringfest.
- Ihre Beschaffenheit wird durch Feuchtigkeit nicht beeinträchtigt.
- Behältergröße und Einfüllöffnung sind abgestimmt auf das zu entsorgende Gut.
- Sie öffnen sich beim Abstreifen von Ka-nülen nicht.
- Sie sind eindeutig und verwechslungssicher als Abfallbehältnisse zu erkennen (Farbe, Form, Beschriftung).
- Die Abfallbehältnisse sind auf die Ent-sorgungskonzeption und auf die verwendeten Spritzensysteme (Abstreifvorrichtung für verschiedene Kanülenanschlüsse) abgestimmt.
- Ihre maximale Füllmenge ist angegeben, ihr Füllgrad ist erkennbar.
Hinweis: Die DIN EN ISO 23907 beschreibt die Prüfanforderungen, die solche Abfallbehältnisse zu erfüllen haben.
Gefüllte Abfallbehältnisse sind sicher zu entsorgen.
4.2.6 Bereitstellung und Einsatz Persönlicher Schutzausrüstung (allgemein)
(1) Der Arbeitgeber hat nach § 8 Absatz 4 Nummer 4 BioStoffV zusätzlich Persönliche Schutzausrüstung (PSA), einschließlich Schutzkleidung, gemäß den Nummern 4.2.7 bis 4.2.10 in ausreichender Stückzahl zur Verfügung zu stellen, wenn bauliche, technische und organisatorische Maßnahmen nicht ausreichen, um die Gefährdung durch Infektionserreger auszuschließen oder hinreichend zu verringern.
(2) Die PSA ist auf der Grundlage des Er-gebnisses der Gefährdungsbeurteilung auszuwählen. Die Beschäftigten sind bei der Auswahl der PSA in geeigneter Weise zu beteiligen. Der Einsatz belastender PSA ist auf das unbedingt erforderliche Maß zu beschränken und darf keine Dauermaßnahme sein.
(3) Der Arbeitgeber hat die zur Verfügung gestellte PSA einschließlich geeigneter Schutzkleidung zu reinigen bzw. zu desinfizieren sowie instand zu halten und falls erforderlich sachgerecht zu entsorgen. Er hat die Voraussetzungen zu schaffen, dass PSA beim Verlassen des Arbeitsplatzes sicher abgelegt und getrennt von anderen Kleidungsstücken aufbewahrt werden kann.
(4) Die Beschäftigten müssen die bereitgestellte PSA verwenden, so lange eine Gefährdung besteht.
4.2.7 Schutzkleidung
(1) Wenn bei einer Tätigkeit mit Kontaminationen der Arbeitskleidung gerechnet werden muss, ist die vom Arbeitgeber gestellte Schutzkleidung zu tragen. Ein Kontakt mit Körperflüssigkeiten oder -ausscheidungen ist zu erwarten, z. B. beim Pflegen von Patienten
- mit Inkontinenz oder
- mit sezernierenden Wunden.
(2) Die ausgewählte Schutzkleidung muss die Arbeitskleidung an allen Stellen bedecken, die tätigkeitsbedingt kontaminiert werden können. Bei möglicher Durchnässung der Kleidung bzw. des Schuhwerks ist vom Arbeitgeber gestellte flüssigkeitsdichte Schutz-kleidung bzw. Fußbekleidung zu tragen.
(3) Wird bei Tätigkeiten, bei denen nach Gefährdungsbeurteilung keine Schutzkleidung zu tragen ist, dennoch die Arbeitskleidung kontaminiert, ist sie zu wechseln und vom Arbeitgeber wie Schutzkleidung zu desinfizieren und zu reinigen.
(4) Schutzkleidung oder kontaminierte Arbeitskleidung darf von den Beschäftigten nicht zur Reinigung nach Hause mitgenommen werden. Getragene Schutzkleidung ist von anderer Kleidung getrennt aufzubewahren. Pausen- und Bereitschaftsräume dür-fen nicht mit Schutzkleidung oder kontaminierter Arbeitskleidung betreten werden.
4.2.8 Schutzhandschuhe
(1) Wenn bei einer Tätigkeit mit einem Kontakt der Hände zu potenziell infektiösem Material gerechnet werden muss, sind Schutzhandschuhe zu tragen.
Tätigkeiten mit möglichem Handkontakt zu Körperflüssigkeiten oder zu Körperausscheidungen können z. B. sein:
- Verbandswechsel,
- Blutabnahmen,
- Anlegen von Blasenkathetern,
- Waschen inkontinenter Patienten.
(2) Als Handschuhe sind geeignet
- flüssigkeitsdichte, ungepuderte und allergenarme medizinische Handschuhe mit einem Qualitätskriterium AQL (Ac-cepted Quality Level) von 1,5 bei möglichem Kontakt zu Körperflüssigkeiten und -ausscheidungen;
- flüssigkeitsdichte, ungepuderte, aller-genarme und zusätzlich reinigungs- bzw. desinfektionsmittelbeständige Schutzhandschuhe mit verlängertem Schaft zum Umstülpen bei Reinigungs- und Desinfektionsarbeiten, damit das Zurücklaufen der kontaminierten Reinigungsflüssigkeit unter den Handschuh verhindert wird.
Hinweis: Das Tragen von flüssigkeitsdichten Handschuhen während eines erheblichen Teils der Arbeitszeit gilt als Feuchtarbeit (siehe auch Nummer 4.1.3 „Hautschutz und –pflege“). Siehe auch TRGS 401 „Gefährdung durch Hautkontakt Ermittlung – Beurteilung – Maßnahmen“.
In Abhängigkeit von der Tätigkeit können weitere Handschuheigenschaften erforderlich sein.
Anhang 4: Erfahrungen beim Einsatz von Sicherheitsgeräten
Die Auswahl der Sicherheitsgeräte hat ge-mäß Nummer 4.2.5 Absatz 4 Ziffer 5 anwendungsbezogen zu erfolgen. Dabei sind vorliegende Erfahrungen beim Einsatz von Sicherheitsgeräten zu berücksichtigen. Zum Erscheinungsdatum der TRBA kann Folgendes festgestellt werden:
- Eine Marktübersicht über Sicherheitsgeräte bietet das „Verzeichnis sicherer Produkte“ im Portal „www.sicheres-krankenhaus.de“.
- Je nach Verwendungszweck und Stand der Technik sind bei den Sicherheitsgeräten unterschiedliche Sicherheitsmechanismen realisiert, die entweder nach dem Einsatz vom Anwender noch aktiviert werden müssen (sog. aktive Systeme) oder selbstauslösend sind (sog. passive Systeme).
- Besonders bewährt haben sich Sicherheitsgeräte mit nach der vorgesehenen Anwendung automatisch auslösendem Sicherheitsmechanismus, z. B.:
- Einmal-Sicherheits-Lanzetten mit Rückzugsmechanismus
- Sicherheits-Pen-Kanülen mit automatischer Abschirmung
- Sicherheits-Venenverweilkatheter mit einrastendem Sicherheitsmechanismus beim Ziehen des Stahlmandrins aus dem Katheterschlauch
- Injektionsspritzen mit Verriegelungs-mechanismus
- Wenn in definierten Anwendungsbereichen keine Sicherheitsgeräte auf dem Markt sind, welche die in Nummer 4.2.5 Absatz 4 Ziffer 4 genannten Anforderun-gen erfüllen, können bis zur Entwicklung geeigneter Sicherheitsgeräte Instrumente ohne Sicherheitsmechanismus – unter Beachtung angepasster Sicherheitsmaßnahmen – weiter verwendet werden. Dies ist dann in der Gefährdungsbeurteilung zu dokumentieren. Das Muster „Raster einer Gefährdungsbeurteilung für das Dekonnektieren von Shuntkanü-len“ kann dabei – analog auch für andere Anwendungen als in der Dialyse – als Vorlage dienen (s. „Weitere Infos“).
Anhang 5: Beispiel für ein Muster „Interner Rücklaufbogen – Evaluierung Sicherheits-geräte“
Zur hausinternen Überprüfung der Erprobung aussichtsreicher Sicherheitsgeräte, z. B. in einer Abteilung ( Abb. 1).
Anhang 6: Beispiel für einen „Erfassungs- und Analysebogen Nadelstichverletzung“
Ein Fragebogen zur Erkennung von möglichen organisatorischen und technischen Unfallursachen nach Nadelstichverletzung (NSV) sollte nachfolgende Punkte enthalten. Individuelle Schuldzuweisungen sind zu vermeiden (siehe auch Nummer 4.2.5 Absatz 4 Ziffer 7 sowie Nummer 6.2).
Dabei dient dieser Bogen nicht dem innerbetrieblichen Management nach NSV (Durchgangsarzt, Betriebsarzt, Laborkontrollen). Diese Maßnahmen sind in Nummer 6.1 genannt.
- Vorgang: Aktenzeichen o. Ä. zur Identifizierung des Unfalls, Unfalldatum
- Verletzter: Erhebung von
- Geschlecht
- Alter
- Berufserfahrung (Jahre)
- Betriebszugehörigkeit (Jahre)
- erlernter Beruf
- zum Unfallzeitpunkt ausgeübte Tätigkeit
- Unfallhergang: kurze Schilderung des Unfallablaufs
- Unfallzeitpunkt
- verstrichene Zeit seit Arbeitsbeginn
- Verletzungsart
- Verletzungsinstrument (genaue Angabe)
- verletztes Körperteil
- Wurde PSA getragen? Welche?
- Mögliche Unfallursachen (Mehrfachnennung möglich):
- Zeitdruck
- Ablenkung durch Umgebungsfakto-ren
- Störung durch andere Personen
- Unerwartete Bewegung des Patienten
- Arbeitsumfeld: technische oder or-ganisatorische Mängel, räumliche Beengtheit
- Müdigkeit
- Überlastung
- Mangelnde Schulung/Kenntnis der Anwendung
- …
- Abhilfe kann geschaffen werden durch folgende Maßnahmen:
- Technisch: …
- Organisatorisch: …
- Persönlich: …
- Sonstiges: …
Erläuterungen – neugefasste TRBA 250
GMBl 2014, Nr. 10/11 vom 27. 03. 2014, BAuA-Internetangebot: BAuA – TRBA 250 Biologische Arbeitsstoffe im Gesundheitswesen und in der Wohlfahrtspflege / Technische Regeln für Biologische Arbeitsstoffe (TRBA) / Biologi-sche Arbeitsstoffe / Themen von A-Z / Bundes-anstalt für Arbeitsschutz und Arbeitsmedizin
Anlass
- Umsetzung der im Sozialpartnerverfahren erarbeiteten Nadelstich-Richtlinie 2010/32/EU in der neugefassten BioStoffV. (Bundesgesetzblatt Jg. 2013 Teil I Nr. 40, ausgegeben am 22. Juli 2013; www.gesetze-im-internet.de/biostoffv_2013/index.html).
- Nutzen der Gelegenheit, die TRBA 250 in-haltlich auf den aktuellen Stand zu bringen.
Grundsätzliche Vorgehensweise
- Kein „Draufsatteln“, sondern Anpassungen an den Stand der Technik.
- Konkretisierende Hilfestellungen zur Er-füllung der Anforderungen der BioStoffV.
Hervorzuhebende Anpassungen
- Gemäß BioStoffV Aufhebung der verpflichtenden Zuordnung von Tätigkeiten zu Schutzstufen in der
- ambulanten Pflege (Schutzmaßnahmen im separaten Abschnitt 5.1)
- Veterinärmedizin (Schutzmaßnahmen im separaten Abschnitt 5.9).
- Konkretisierende Ausführungen zu einzelnen Themen (z. B. Auswahl von Persönlicher Schutzausrüstung, Ambulante Pflege, Veterinärmedizin, Pathologie, Einsatz von Praktikanten)
- Einbringen der 10-j. Erfahrungen beim Umgang mit Sicherheitsgeräten
- Berücksichtigung psychosozialer As-pekte des Arbeitsschutzes
- Substitutionsgebot
- Hilfe bei der Auswahl geeigneter Sicherheitsgeräte
- Verhalten nach Unfällen (Lückenlose innerbetriebliche Erfassung und Analyse v. Nadelstichverletzungen / NSV zur Ableitung v. Maßnahmen)
Verbesserte Lesbarkeit – neue Gliederungsstruktur
- Unternummerierung jetzt nur noch bis zur 3. Ebene, z. B.:
- 4 Schutzmaßnahmen
- 4.2 Schutzmaßnahmen bei Tätigkeiten der Schutzstufe 2
- 4.2.5 Prävention von Nadelstich-verletzungen
- ggf. nötige weitere Untergliederung durch Absätze, z. B. „(1)“ und (einmal) Ziffern, z. B. „1.“.
- Einfügung von Untertiteln, z. B. Nummer „4.1.1 Handwaschplatz“.
- Anordnung von den beiden Kapiteln zu Schutzmaßnahmen als 4 und 5 unmittelbar hintereinander.
- Ausführungen zu Persönlicher Schutzausrüstung / PSA systematisiert nur noch in Schutzstufe 2
- 4.2.6 PSA allgemein
- 4.2.7 Schutzkleidung
- 4.2.8 Schutzhandschuhe
- 4.2.9 Augen-/Gesichtsschutz
- 4.2.10 Atemschutz
- Akzentuierung des Themas „Verhalten nach Unfällen“ als nunmehr eigenes Kapitel 6.
Kapitel 4 Schutzmaßnahmen (Fortsetzung)
Abschnitt 4.2 Schutzmaßnahmen bei Tätigkeiten der Schutzstufe 2
4.2.2 Toiletten
- Forderung nach gesonderten Toiletten für Beschäftigte nunmehr nur für Einrichtungen, in denen regelmäßig Tätigkeiten der Schutzstufe 2 auftreten, wie Krankenhäuser, Arztpraxen.
- Fortführung des Bestandschutzes.
- Aufnahme von Anforderungen zum Betrieb von Toiletten.
- Neuformulierung auf der Basis einer Bewertung des Infektionsrisikos mittels Literaturrecherche und unter Berücksichtigung des Aspekts menschengerechter Arbeitsplätze und psychosozialer Faktoren im Gesundheitswesen gemäß neuer BioStoffV.
4.2.3 Minimierung von Aerosolen
- Verschieben aus „Mindestschutzmaßnahmen“.
- Aufnahme eines weiteren Beispiels beim Einsatz von Lasern und Kautern.
4.2.5 Prävention von Nadelstichverletzungen
- Anpassung an die Formulierungen der EU-Nadelstich-Richtlinie.
- Zusammenfassen aller Anforderungen zur Prävention von NSV, einschließlich zu deren Entsorgung in einer Nummer [vormals verstreut in 4.1 und 4.2] (siehe Tabelle 1).
- [Anm.: Systematische Zusammenfassung der Anforderungen zu PSA nunmehr ausschließlich unter Schutzstufe 2 – Maßnahmen]
4.2.6 Bereitstellung und Einsatz persönlicher Schutzausrüstung (allgemein)
- Grundsätzliche Anforderung an das Stellen und Verwenden von PSA
- In den folgenden Nummern 4.2.7 bis 4.2.10 Abhandlung der einzelnen Arten von PSA (Schutzkleidung usw.) mit „Auslösern“ für deren Tragen.
4.2.7 Schutzkleidung
- Zusammenfassen der Anforderungen zum Einsatz von Schutzkleidung.
- Beschreiben von Tätigkeiten, bei denen ein Kontakt mit Körperflüssigkeiten, -ausscheidungen zu erwarten ist.
- Aussagen zum Umgang mit Schutz- und kontaminierter Arbeitskleidung.
4.2.8 Schutzhandschuhe
- Nennung von Tätigkeiten mit möglichem Handkontakt zu Körperflüssigkeiten, -aus-scheidungen
- Aktualisierung der Aussagen, einschl. eines Hinweises zur „Feuchtarbeit“
Weitere Infos
Portal „Sicheres Krankenhaus“
Raster einer Gefährdungs-beurteilung für das Dekonnek-tieren von Shuntkanülen
Aufbereitet von
Dr. med. A. E. Schoeller
Bereichsleiterin, Dezernat 5: Versorgung und Kooperation mit Gesundheitsfachberufen
Bundesärztekammer, Berlin
Herbert-Lewin-Platz 1
10623 Berlin