Wie kann Schwindel entstehen?
Schwindel kann ausgelöst werden, wenn
- eine Komponente des Gleichgewichtssystems erkrankt oder gestört ist (z. B. ein Lagerungsschwindel, Gleichgewichtsausfall, Migräneschwindel, Morbus Me-nière, Seh- und Fixierfähigkeit beispiels-weise durch eine neue Gleitbrille, Polyneuropathie,
- es „Missverständnisse“ („Kollisionen“) der verschiedenen Komponenten untereinander gibt (Höhenschwindel, Seekrankheit, seelische Konfusionen),
- die Möglichkeiten der Raumerfassung überfordert werden (Kinetosen).
Dabei sind die meisten Schwindelformen gutartig und lassen sich – im Prinzip – erfolgreich behandeln (Brandt et al 2012).
Schwindel kann andauern, wenn
- die Ursache nicht erkannt und angegan-gen wird oder werden kann,
- aktive Schritte beim Widererlangung des Gleichgewichts unterbleiben (müssen),
- falsche (Eigen-)Annahmen und mögli-cherweise auch ungünstige ärztliche In-struktionen weitere mögliche Aktivitäten verhindern. Dadurch verliert der Betroffene an Fähigkeiten, mit der Situation umzugehen, und die neuropsychologische Adaption unterbleibt,
- maladaptive Aufmerksamkeitsprozesse und ungünstige Kognitionen den zentra-len Prozess der Habituation negativ be-einflussen.
Der gutartige Lagerungsschwindel
Der benigne paroxysmale Lagerungsschwin-del (BPLS) ist eine der häufigsten und gleich-zeitig immer noch am häufigsten fehldiagnos-tizierten Funktionsstörungen des Gleichgewichtsorgans (Brandt 2012). Das dürfte unter anderem auch daran liegen, dass sich der BPLS rein apparativen Untersuchungen entzieht und man als Untersucher tatsächlich „Hand“ anlegen muss, um die Diagnose zu stellen und die Therapie einzuleiten. Typisch für den BPLS sind – bewegungsabhängige – kurze Drehschwindelattacken mit Nystagmen. Diese treten auf nach bestimmten Kopfbewegungen in der Ebene der betroffenen Bogengänge, auch beim Bücken oder Hinlegen. Meist vergehen nach einer Lageänderung noch einige Sekunden, bevor der Schwindel einsetzt. Die Attacken selbst dauern dann zwischen 30 und 60 Sekunden an.
Betroffen sind überwiegend Menschen nach Unfallereignissen, einem stattgehab-tem Ausfall eines Gleichgewichtsorgans so-wie Patienten in der zweiten Lebenshälfte. In etwa einem Drittel der Fälle geht dem BPLS ein Schädelhirntrauma oder ein Ausfall des Gleichgewichtsorgans (Neuritis vestibu-laris) voraus (Neuhauser 2009).
In aller Regel führt schon die Schilderung der Beschwerden zum Krankheitsbild:
- „Immer, wenn ich mich zu einer Seite im Bett umdrehe, dreht sich schlagartig der Raum.“
- „Beim Aufstehen und beim Hinlegen wird mir kurz und heftig ganz plötzlich schwindlig.“
Gesichert wird die Vermutung durch eine diagnostische Lagerung, die schon den Einstieg in die Therapie bedeuten kann. Einmal erkannt und dann auch angegangen, stehen etablierte Lagerungsmanöver zur Verfügung, die helfen, die Otolithen aus dem Bogengang wieder in den Utrikulus zurückgleiten zu lassen.
Die Kopfrotationen werden rasch geführt, das Zeitintervall zwischen jedem Schritt beträgt 30 Sekunden, mindestens jedoch, bis der Lagerungsnystagmus abklingt. In den liegenden Positionen ist darauf zu achten, dass der Kopf auch während der Drehungen (möglichst weit nach hinten) rekliniert gehalten wird.
Einmal erlernt, können die Betroffenen insbesondere das modifizierte Lagerungsmanöver nach Lempert (s. "Weitere Infos") selbst anwenden.
Die akute einseitige Neuropathia vestibularis
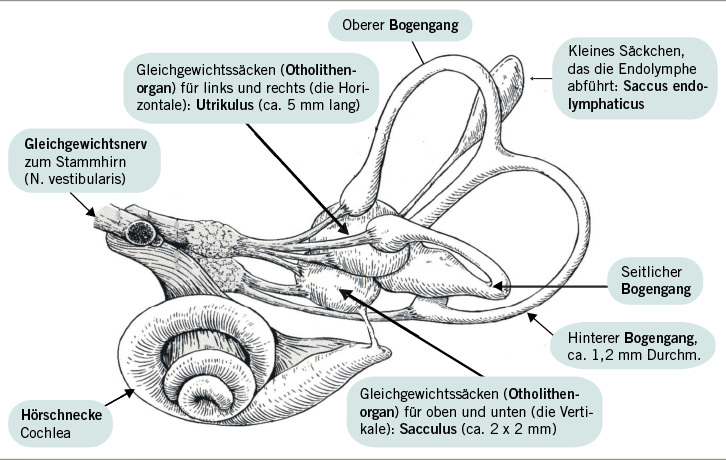
Der Ausfall eines Gleichgewichtsorgans – spontan oder nach einem Unfall – ist gekennzeichnet durch einen Drehschwindel mit Übelkeit und Erbrechen. Der Schwindel ist verbunden mit einer Fallneigung zur betroffenen Seite und einem – meist heftigen – Nystagmus zur kontralateralen Seite, der im Akutstadium auch ohne Frenzelbrille er-kennbar ist. Die akute Symptomatik kann einen oder auch mehrere Tage anhalten. Die Prognose hängt auch davon ab, ob das komplette Versorgungsgebiet des N. vestibularis betroffen ist oder Teilfunktionen ( Abb. 1).
Pragmatische Therapie
Im akuten Anfall – während der ersten ein bis drei Tage – können schwindeldämpfende Medikamente wie etwa Dimenhydrinat (1- bis 3-mal 100 mg) sinnvoll sein. Eine kurzdauernde Behandlung mit Kortison (Methyl-prednisolon, initial 100 mg/Tag oral) soll zu einer verbesserten Erholung im Gleichgewichtsorgan führen.
Ab dem zweiten oder dritten Tag sollten schwindeldämpfende Medikamente nicht mehr eingenommen werden, da sie dann den Ausgleich durch das verbliebene oder gesun-dende Gleichgewichtssystem behindern.
Je früher ein gestuftes Gleichgewichts-training beginnt desto schneller gelingt die Erholung (s. "Weitere Infos"). Dies kann bereits im Bett beispielsweise schon mit leichten Kopfbewegungen – auch im Liegen – beim Fixieren des ausgestreckten Daumens beginnen.
Verlauf
Der Gleichgewichtsausfall kann sich komplett erholen oder wird allmählich – über Wochen bis Monate – kompensiert. Eine gegebenenfalls zusätzliche Hörstörung kann sich vollständig zurückbilden, aber auch ganz oder teilweise bestehen bleiben.
Es können drei Botschaften mit auf den Weg gegeben werden:
- Beim Ausfall eines Gleichgewichtsorgans verbessert sich die Symptomatik spontan, selbst wenn bei einigen Patienten noch Restsymptome bleiben,
- Gleichgewichtsübungen beschleunigen die Erholung durch die Förderung der zentralen Kompensation,
- es ist wahrscheinlicher, einen Sechser im Lotto zu gewinnen, als im Rahmen dieses Krankheitsbilds einen erneuten Gleichgewichtsausfall auf der gleichen Seite zu erleben.
Die Habituation kann verzögert werden bei
- zu langer Schonung / zu wenig Übung,
- gleichgewichtshemmender Medikation „gegen den Schwindel“ statt Gleichgewichtsübungen,
- wenig Zuversicht in den Erfolg,
- Übersehen einer möglicherweise vorbestehenden oder sich mit dem Schwindel entwickelnden psychischen Beeinträchtigung, wie etwa dem reaktiven psychogenen Schwindel,
- Übersehen eines (möglicherweise erst hinzugekommenen) BPLS.
Anhaltender Schwindel nach Unfällen mit Kopfverletzungen
Bei Unfällen mit Kopfverletzungen werden häufig Schwindelformen beobachtet. Dabei können nicht erkannte und früher nur schwer verifizierbare Otolithenschäden im Gleichgewichtsorgan zugrunde liegen, nicht behandelte Formen des Lagerungsschwindels ebenso wie posttraumatische Erkrankungen.
Scheinbar erstaunlich entstehen posttraumatische Reaktionen und Entwicklungen häufiger nach leichteren Schädel-Hirn-Traumen als nach schweren. Dies könnte darin begründet sein, dass bei schweren Traumatisierungen das eigentliche Unfallgeschehen in der Erinnerung verloren geht. Bei leichterem Unfallgeschehen scheint hin-gegen die Erinnerung an den beim Unfall erlebten Schock und die Begleitumstände als Angstquelle erhalten zu bleiben. Ebenso wie beim reaktiven Schwindel sind bei dieser speziellen Form der Reaktion klassische Konditionierungen und operante Verstärkungen relevant.
Der reaktive psychogene Schwindel nach einem organischen Schwindel
Psychogene Schwindelformen können – re-aktiv – nach oder bei organischen Erkrankungen wie Vestibulopathien, nach (posttraumatischen) Kopfverletzungen oder mit Instabilität einhergehenden Erkrankungen auftreten. Gefährdet sind ebenfalls Patienten mit Erkrankungen, die mit wiederholtem Schwindel einhergehen, wie etwa der M. Menière, die vestibuläre Migräne oder der nicht therapierte BPLS. Dann findet sich zwar ein organisch „fassbarer“ Befund, dieser erklärt aber das Ausmaß und die Ausprägung der empfundenen Schwindelzustände zumindest nicht allein.
In der Regel sind es die beim organisch bedingten Schwindel erlebten vegetativen Begleitreaktionen wie Schweißausbrüche, Mundtrockenheit, Herzrasen, Engegefühl, Atemnot und Leeregefühl im Kopf und oft heftige Angstgefühle, die als Modell der nachfolgenden Symptombildung dienen (Eckhardt-Henn et al. 2009). Die Wahrscheinlichkeit, einen reaktiv psychogenen Schwindel zu bekommen, erhöht sich bei einer vorbestehenden psychischen Erkrankung (Best et al. 2009).
Wie kann aus einer „organischen Schwindelerkrankung“ ein psychogener Schwindel entstehen?
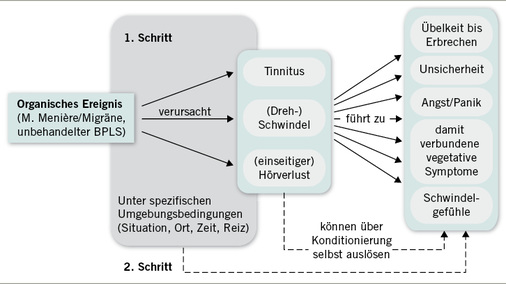
Ein großer Teil der Entstehung und insbeson-dere der Aufrechterhaltung der reaktiven psy-chogenen Schwindelproblematik ist durch Mechanismen der klassischen und der operanten Konditionierung im Sinne der Lerntheorie gut erklärbar ( Abb. 2). Zunächst bedingt das Innenohrgeschehen
- Drehschwindel,
- Unsicherheit,
- Angst und Panik und
- vielfältige vegetative Angst-Symptome.
Bei entsprechender Sensibilität können auch bestimmte Begleitumstände auslösend für das Erleben eines Schwindels wirken. Das organische Ereignis tritt in den Hintergrund und die Begleitumstände selbst können die zuvor organisch bedingten Reaktionen auslösen.
Die Auslöser des nun wiederholt erleb-ten Schwindels können im Verlauf der so genannten „Reizgeneralisierung“ immer unspezifischer werden. Reizgeneralisierung bedeutet in diesem Zusammenhang, dass die Auslöser immer unspezifischer werden können und bereits ähnliche Situationen zum Schwindel und dessen Empfindungen führen können.
Beim M. Menière, der vestibulären Migräne einem unbehandelten BPLS kommt ungünstig hinzu, dass zunehmend mehr Elemente immer wieder durch real organische Drehschwindelattacken verstärkt werden können. Die Veränderung des Schwindelgeschehens wird oft erst mit starker Ver-zögerung erkannt, weil lange Zeit von „Rest-zuständen“ nach einer organischen Läsion ausgegangen wird.
Spätestens, wenn der Schwindel länger (als drei Monate) anhält, sollte minimal eine psychologische Testdiagnostik eingesetzt werden (Eckhardt-Henn et al. 2009).
Diagnostik
Schon die Anamnese und wenige klinische Untersuchungen können in einem hohen Prozentsatz zur korrekten Diagnose führen. Die Untersuchung der Augenfolgebewegung stellt eine wichtige Informationsquelle dar, die – hinsichtlich eines Apoplex-Ausschlusses – noch sensitiver sein kann als ein MRT.
Wichtige Aspekte sind dabei:
- Findet sich ein Spontannystagmus?
- Lässt sich ein Lagerungsnystagmus als Hinweis für einen benignen paroxysmalen Lagerschwindel auslösen?
- Finden sich Blicksprünge (sakkadierte Blickfolge) bei langsamen Folgebewegun-gen oder zu langsame Sprünge (Sakkaden) bei schnellen Folgebewegungen?
- Findet sich ein Blickrichtungsnystagmus oder eine mangelnde Unterdrückbarkeit des vestibulookulären Reflexes als Hinweis für eine Erkrankung im Zentralner-vensystem oder zentrale Störungen für die Augenbeweglichkeit?
Grob lassen sich – mit Bronstein und Lempert (2006) und unter Bedenken der groben Einschätzungen des obigen Fast-Tests – folgende Abgrenzungen vornehmen:
- Erkrankungen des Gleichgewichtsorgans:
- zeigen im Akutstadium einen Spontannystagmus, der überwiegend ho-rizontal und minimal rotierend in der schnellen Phase zur gesunden Seite schlägt,
- weisen einen nicht voll funktionsfähigen VOR auf,
- die anderen Augenbewegungen blei-ben ungestört.
- Zentrale Erkrankungen:
- zeigen gestörte Folgebewegungen der Augen,
- weisen eine gestörte Unterdrückung des VOR und Blicksprünge (Sakkaden) auf,
- es finden sich meist keine VOR-Abweichungen.
Apparative Zusatzuntersuchungen
Die in der Vestibularis-Diagnostik routinemäßig eingesetzte kalorische Spülung erlaubt eine seitengetrennte Aussage über den lateralen Bogengang. Das entspricht 20 % des peripheren Gleichgewichtsanteils. Dies kann für arbeitsmedizinische Aspekte und die Begutachtung meist nicht ausreichend sein und muss zu Fehleinschätzungen führen, wenn dieser Teil als aussagekräftig für das Ganze genommen wird.
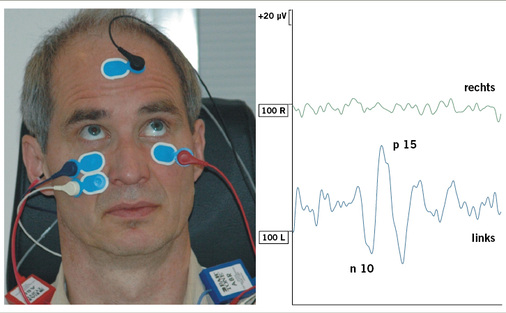
Inzwischen ist es möglich, beispielsweise mit Hilfe der vestibulär evozierten Potenziale, auch seitengetrennte Otolithen-Funktionstests durchzuführen ( Abb. 3; Walther et al. 2010) und z. B. mit Hilfe von vereinfachten Bestimmungen der subjektiv visuellen Vertikale Verlaufskontrollen durchzuführen (Eghlimi et al. 2012; Zwergal et al. 2009). Dies kann inzwischen manchen organischen Unfallschaden verifizieren, der früher in Er-mangelung von Erkenntnis für „psychogen“ gehalten wurde, weil er etwa in der Kalorik nicht erfasst werden konnte.
Psychologische Testdiagnostik für das Wartezimmer
Kostenlos steht der „Gesundheitsfragebogen für Patienten (PHQ-D)“ im Internet zum Download bereit. Der PHQ-D ist ein Instrument zum Screening, zur Diagnose, zur Schweregradbeurteilung sowie zur Verlaufsmessung von insgesamt acht psychischen Störungen. Der PHQ-D hat eine hohe dia-gnostische Aussagekraft bei gleichzeitig ge-ringem Zeitaufwand.
Was häufig ist, kommt oft vor, das Seltene weniger oft …
- Die häufigste Ursache für eine einzelne Schwindelattacke ist der Gleichgewichts-ausfall aufgrund einer Entzündung des Gleichgewichtsorgans oder des Gleichgewichtsnerven.
- Ein häufiger Grund für einen wiederhol-ten spontanen Schwindel – insbesondere nach Unfällen und im Alter – ist der gutartige, mit Lagerungsmanövern behandelbare (!) Lagerungsschwindel.
- Eine permanente Gangunsicherheit kann von einem beidseitigen Gleichgewichtsverlust stammen, ist aber – mit zunehmendem Alter – oft mit neurologischen Erkrankungen wie Kleinhirn-Erkrankungen (M. Parkinson), Myelopathien, Neuropathien oder Erkrankungen der kleinen Gefäße im Gehirn verbunden.
- Eine nicht spezifische Übelkeit wie auch Dauerschwindel werden oft durch Medikamenten-Nebenwirkungen, chroni-sche Intoxikationen, verminderte Gleich-gewichtsfunktion oder psychologische Faktoren hervorgerufen.
Therapie
Hilfreich ist es, wenn – nach ausreichend gesicherter Diagnose – eine sinnvolle Perspektive vermittelt werden kann.
Hilfreich und evidenzbasiert (Hillier u. McDonnell 2011) ist – bis zum Beweis des Gegenteils – die Durchführung eines gestuf-ten Gleichgewichtstrainings. Dieses gelingt eher unter Anleitung und in der Gruppe, was leider genau so stimmt, wie dass es an entsprechenden Einrichtungen mangelt. Auch deswegen chronifiziert das Schwindelge-schehen oft so lange, bis etwa eine Rehabilitation eingeleitet werden muss, in der dann auch Gleichgewichtstraining und die Motivierung dazu stattfinden kann. Am günstigs-ten ist dann ein abgestimmtes (!) Vorgehen, das – auch im Sinne eines Stufenplans – verstanden werden kann:
- zunehmende, aktive körperliche Übungen (die für die Alltagstauglichkeit benötigt werden),
- Gleichgewichtstraining, beispielsweise auf einem „Wippbrett“ und/oder entlang des „klassischen“ Übungsablaufs von Cawthorne u. Friedmann (1969) und Cooksey (1946),
- Entspannungstraining (PMR),
- Tagebucharbeit,
- Expositionsübung,
- kognitive Umstrukturierung der schwin-delverstärkenden Gedanken (Tschan et al. 2012),
- Aktivierung von Ressourcen zur Verbesserung der Lebensqualität,
- kritische Auseinandersetzung mit der Funktion des Schwindels, auch der für den Patienten unbewussten Anteile,
- Motivierung zur weiteren Psychotherapie, ggf. auch stationär.
Nicht hilfreich sind verbal aber auch nonverbal vermittelte Botschaften wie: „Stellen Sie sich nicht so an“. Schwindelerhaltend können auch Doppelbotschaften sein wie: „Sie haben nichts (mehr), aber … nehmen Sie dieses Medikament” (das möglichweise ein Anatomieplakat im Untersuchungsraum ziert).
Ungünstig sind
- Medikamente, die Gleichgewichtsfunktionen dämpfen, da sie den Kompensationsprozess des Gleichgewichtssystems hemmen; dazu gehört auch Arlevert mit seinem relevanten Dimenhydrin Anteil,
- unnötige Eingriffe (z. B. häufige Wiederholungen von Untersuchungen),
- Bagatelldiagnosen und sonstige Verhaltensweisen, die den Patienten in seiner organischen Sichtweise der Erkrankung verstärken können.
Fazit
Je besser „der Schwindel“ verstanden werden kann, umso besser können Umgangsmöglichkeiten auf dem Weg zu einem neuen Gleichgewicht deutlich werden. Auch wenn organische Schwachstellen oder Schäden vorliegen, so hängen Verlauf, Erleiden und Erleben der Erkrankung wesentlich von der Verarbeitung und der aktiven Aneignung von Bewältigungsstrategien ab. Der Arbeitsmediziner kann hier Weichen stellen und bei nicht ausreichenden ambulanten Versorgungsmöglichkeiten speziell rehabilitative Maßnahmen einleiten.
Literatur
Brandt T, Dieterich M, Strupp M: Vertigo. Leit-symptom Schwindel. 2. Aufl. DVD Beispiele und Bewegungsabläufe. Darmstadt: Steinkopff, 2012.
Bronstein A, Lempert T: Dizziness. A practical approach to diagnosis and management. Cam-bridge Unsiversity Press, Cambridge, 2006.
Cawthorne TE, Friedmann G: Head movement exer-cises in the therapy of disorders of the equilibrium. Schweiz Med Wochenschr 1969; 99: 156–158.
Cooksey FS: Rehabilitation in vestibular injuries. Proc R Soc Med 1946; 39: 273–278.
Eckhardt-Henn A, Tschan R, Best C, Dieterich M: Somatoforme Schwindelsyndrome Nervenarzt 2009; 80: 909–917.
Hillier SL, McDonnell M: Vestibular rehabilitation for unilateral peripheral vestibular dysfunction Cochrane Database of Systematic Reviews (Issue 2); 2012: CD005397
Eghlimi B, Schaaf H, Hesse G: Bestimmung der Sub-jektiven Visuellen Vertikale (SVV) mit einem portab-len System – Vergleich zu der bisherigen an eine Dunkelkammer gebundene Standardmethode. HNO 2012; 60: 330–336.
Neuhauser HK: Epidemiologie von Schwindel-erkrankungen Nervenarzt 2009; 80: 887–894.
Schaaf H: Gleichgewicht und Schwindel. 5. Aufl. Kröning: Asanger, 2012.
Schaaf H: Psychotherapie bei Schwindelerkrankungen, 3. Aufl. Kröning: Asanger, 2011.
Schaaf H: M. Menière. Berlin: Springer, 2011.
Scherer H: Das Gleichgewicht, 2. Aufl. Berlin: Springer, 1997.
Tschan R, Eckhardt-Henn A, Scheurich V, Best C, Dieterich M, Beutel M: Standfest? Erste Ergebnisse der Entwicklung eines kognitiv-verhaltenstherapeu-tischen Gruppenschulungsprogramms zur Behand-lung des somatoformen Schwindels. Psychother Psychosom Med Psychol 2012; 62: 111–119.
Zwergal A, Rettinger N, Frenzel C, Dieterich M, Brandt T, Strupp M: A bucket of static vestibular function. Neurology 2009; 72: 1689–1692.
Fallbeispiel
Anhaltender Schwindel nach einem Vestibularisausfall
Nach einem primär auch so diagnostizierten Vestibularisausfall wurde der Patient nach einer Woche Infusionstherapie mit der Anweisung ent-lassen, noch so lange das Medikament gegen den Schwindel (Dimenhydrinat) einzunehmen, bis sich die Beschwerden besserten. Dennoch blieb die Unsicherheit, so dass dann die Medikation auf Arlevert und Betahistine umgestellt wurde. Der Schwindel blieb bei Bewegungen, nur in Ruhe war die Symptomatik gebessert. Hinzukam ein plötzlicher heftiger Zusatz-Schwin-del beim Umdrehen im Bett und bestimmten Bewegungen, beim Aufstehen, sodass „nun doch“ ein M. Menière vermutet wurde.
Tatsächlich hat das „beim Patienten nicht ange-kommene“ Wissen um den natürlichen Krankheitsverlauf, die daraus resultierende und iatro-gene aufrechterhaltene Schonung in Verbindung mit eher gleichgewichtsdämpfenden denn -fördernden Medikamenten und die ausgebliebene Lagerungstherapie beim BPLS das Krankheitsbild aufrechterhalten und verschärft.
Weitere Infos
Der Autor bietet auf seiner Web-site eine Zusammenstellung von Gleichgewichtsübungen
http://www.drhschaaf.de/Gleichgewichtsuebungen%20bei%20Schwindel.pdf
Modifizierte Lagerungsmanöver nach Lempert für die Eigen-behandlung
Gesundheitsfragebogen für Patienten (PHQ-D)
Für die Autoren
Dr. med. Helmut Schaaf
Gleichgewichtsinstitut
Tinnitus Klinik Dr. Hesse im Krankenhaus Bad Arolsen
Große Allee 50
34454 Bad Arolsen