Die Erkrankung und der Tod an einer behandlungsbedürftigen Tuberkulose sind gemäß §§ 6,8,9 Infek-tionsschutzgesetz (IfSG) melde-pflichtig.
Die aktive Tuberkulose wird in die offene (ansteckende) Tuberkulose und die geschlossene (nicht ansteckende) Tuberkulose unterteilt. Bei Vorliegen einer offenen Tuberkulose mit mikroskopischem und/oder kulturellem oder molekularbiologischem Erregernachweis im Sputum, in der bronchoalveolären Lavage (BAL) oder im Magensaft müssen die Personen, die engen Kontakt zum Erkrankten (Indexfall) hatten, untersucht werden.
Das Risiko der Infektion hängt ab von der Virulenz und Menge der ausgeschiedenen Erreger sowie von der Intensität und Dauer des Kontakts. Auch ein Patient mit einer extrapulmonalen Tuberkulose kann ansteckend sein, wenn beispielsweise erregerhaltige Körpersekrete aerolisiert werden (z. B. bei Druckspülung von tuberkulösen Abszessen) oder wenn Erreger perkutan inokuliert werden, wie beispielsweise bei Verletzung mit kontaminierten Gegenständen. Auch in diesen Fällen ist es unbedingt erforderlich, dass die engen Kontaktpersonen untersucht werden.
Ermittlung der engen Kontakt-personen
Bei Meldung einer offenen Lungentuber-kulose führt das zuständige Gesundheitsamt gemäß § 25 Abs. 1 Infektionsschutzgesetz (IfSG) eine Ermittlung der engen Kontaktpersonen durch. Ein enger Kontakt liegt vor bei
- kumulativ mindestens 8 Stunden Kontakt in einem geschlossenen Raum ohne adäquaten Atemschutz und mikros-kopischem Nachweis von Tuberkulosebakterien im respiratorischen Sekret des Indexpatienten;
- kumulativ mindestens 40 Stunden Kontakt in einem geschlossenen Raum ohne adäquaten Atemschutz und einem nur kulturell oder molekularbiologisch ge-sicherten Nachweis von Tuberkulosebakterien in respiratorischem Material des Indexpatienten;
- intensivem, auch einmaligem, Kontakt ohne adäquaten Atemschutz zu einem Patienten mit offener Lungen- oder Kehlkopftuberkulose wie beispielsweise bei Untersuchungen im Hals-, Nasen-Rachenraum (HNO-, Zahnarzt), Absaugung respiratorischer Sekrete mit offenen Systemen, Bronchoskopie, Atem-gymnastik, Sputumprovokation, Körper-pflege, Maßnahmen der Wiederbelebung oder bei der Obduktion eines Tuberkulosepatienten.
Das Gesundheitsamt ermittelt Kontaktpersonen im Familien-/Freundeskreis und am Arbeitsplatz des Erkrankten. Bei einem Krankenhausaufenthalt ermittelt es zudem die unterschiedlichen Stationen/Krankenhäuser, in denen der Patient während des infektiösen Stadiums untergebracht war, sowie behandelnde niedergelassenen Ärzte und ggf. das Krankentransportpersonal.
Vorgehen am Arbeitsplatz Krankenhaus
Erstellung von Kontaktpersonenlisten
Zunächst schätzen Mitarbeiter des Gesundheitsamtes in Abhängigkeit von der Symptomatik des Patienten und der Menge der ausgeschiedenen Erreger den Zeitraum der Infektiosität des Indexpatienten ein (meist etwa zwei bis sechs Monate vor Diagnosestellung).
Anschließend werden in Kooperation mit dem verantwortlichen Team im Krankenhaus (meist Hygieneteam) unter den Mitpatienten und dem Personal die Personen erfasst, die während dieses Zeitraums engen Kontakt zum Indexfall hatten.
Die Kontaktpersonenlisten werden üblicherweise in Zusammenarbeit von Hygienefachkraft und Stationsleitung bzw. Abteilungsleitung durch Befragung der Mitarbeiter über die Art des Kontaktes zum Indexfall erstellt, wobei insbesondere auch in Funktionsbereichen, wie z. B. der Physiotherapie, betroffene Kontaktpersonen befragt werden müssen. Die Darstellung der Vorgehensweise und die Bereitstellung von Anamnesebögen für die Mitarbeiter beispielsweise im Hygieneplan des Krankenhauses ist hilfreich – unter anderem zur Selbsteinschätzung, ob ein enger Kontakt vorgelegen hat.
Personen, die keines der oben genann-ten Kriterien eines engen Kontakts erfüllen, sind nur nach Feststellung eines erhöhten individuellen Erkrankungsrisikos einzubeziehen. In jedem Fall sollte vermieden werden, dass alle Mitarbeiter einer Station unkritisch auf einer Sammelliste aufgenommen und unnötigerweise untersucht werden.
Die Liste der Mitarbeiter und die Liste der Mitpatienten, die engen Kontakt zum Indexfall hatten, soll den Namen, das Geburtsdatum und die Adresse der Kontaktpersonen enthalten. Die Listen werden dem Gesundheitsamt zugesandt.
Zuständigkeit für die Untersuchung
Das für den Wohnort zuständige Gesundheitsamt führt gemäß Infektionsschutzgesetz (IfSG, zuletzt geändert am 31. März 2013) alle Untersuchungen bei den Mitpatienten durch, die z. B. im gleichen Zimmer untergebracht waren und daher engen Kontakt zum Indexfall hatten.
Der Arbeitgeber ist gemäß § 5 Abs. 2 und Anhang Teil 2 der Arbeitsmedizinischen Vor-sorgeverordnung (ArbMedVV) in Verbindung mit § 15 der Biostoffverordnung verpflichtet, den Beschäftigten, die engen Kontakt zu einem ansteckenden Tuberkulosepatienten hatten, eine anlassbezogene Untersuchung zum Ausschluss einer Tuberkuloseinfektion anzubieten, da als Folge einer Exposition gegenüber Tuberkulosebakterien mit einer schweren Infektion oder Erkrankung gerechnet werden muss und Maßnahmen der postexpositionellen Prophylaxe möglich sind. Der Arbeitgeber fordert in der Regel den Betriebsarzt auf, die Angebotsuntersuchungen durchzuführen und händigt ihm (meist über die Hygienefachkraft) die Liste der ermittelten Kontaktpersonen aus. Von Vorteil ist, wenn Mitarbeiter des Gesundheitsamtes auch Kontakt zum Betriebsarzt aufnehmen, um das weitere Vorgehen abzustimmen. Der Betriebsarzt bietet den Beschäftigten einen Untersuchungstermin an.
Postexpositionelles Untersuchungsschema
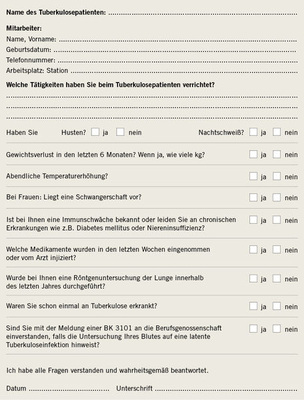
Anamnese: Bereits bei der Anamneseerhebung kann der Betriebsarzt für den Fall des Nachweises oder Verdachts auf eine Tuberkuloseinfektion das Einverständnis des Beschäftigten zur Meldung an die zuständige Berufsgenossenschaft einholen. In Abb. 1 ist beispielhaft ein Anamnese-bogen dargestellt.
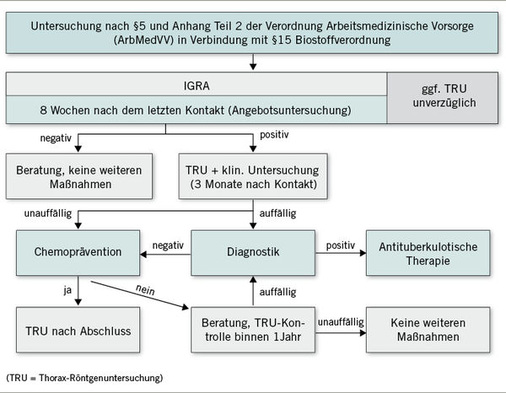
Interferon-Gamma-Release-Assay (IGRA): Das postexpositionelle Untersuchungsschema, das von der Berufsgenossenschaft für Gesundheitsdienst und Wohlfahrtspflege (BGW) empfohlen wird (Nienhaus et al. 2012), stimmt im Wesentlichen mit den Em-pfehlungen des Deutschen Zentralkomitees zur Bekämpfung der Tuberkulose (DZK) aus dem Jahr 2011 überein (Diel et al. 2011) und sieht vor, dass acht Wochen nach dem letzten Kontakt zum ansteckenden Indexfall ein Interferon-Gamma-Release-Assay (IGRA) durchgeführt wird. Das Zeitfenster von 8 Wochen nach der letzten ungeschützten Exposition zum Indexfall ist sinnvoll, da die zellgebundene Immunantwort oft zwei bis acht Wochen benötigt. Bei symptomatischen Personen sollte zusätzlich zum IGRA-Test umgehend eine Thorax-Röntgenuntersuchung durchgeführt werden.
Zur Verfügung stehen folgende zwei IGRA-Tests:
- QuantifFERON-TB Gold In Tube der Firma Cellestis (Australien) und
- T-SPOT.TB (EliSPOT) der Firma Oxford-Immunotec (Großbritannien).
Beim IGRA-Test wird die intrazelluläre Produktion von Interferon- auf bestimmte Mykobakterien-Proteine (ESAT-6, CFP-10) gemessen. Die Vorteile des IGRA-Tests sind fehlende Störeinflüsse durch die BCG-Impfung und es gibt weniger Kreuzreaktionen mit atypischen Mykobakterien. Die Hinweise des Herstellers bezüglich Handhabung und Lagerung müssen beachtet werden, um falsch-negative bzw. nicht aus-wertbare Untersuchungsbefunde zu vermeiden: Blutröhrchen nach der Abnahme leicht schütteln beim QuantiFERON-Test, Aufbewahrung bei Zimmertemperatur, Weiterverarbeitung innerhalb von 8 (EliSPOT) bzw. 16 Stunden (Quanti-FERON-Test). Falls die Röhrchen versehentlich im Kühlschrank gelagert werden oder bei Transport mit niedriger Umgebungstemperatur, beispielsweise in einem kalten Auto im Winter, sind die Messergebnisse oft nicht auswertbar oder falsch-negativ.
Die Spezifität des IGRA-Tests ist wesentlich höher als die der Tuberkulinhauttests (THT) – nämlich 97–99 % vs. 66–89 % (Menzies et al. 2007; Diel et al. 2011; Wang et al. 2010). Das bedeutet, dass der Anteil der falsch-positiven Befunde und damit die Zahl unnötiger Nachuntersuchungen und unnötiger chemopräventiver Therapieempfehlungen durch den Einsatz des IGRA-Tests reduziert wird.
Auch die Sensitivität des IGRA-Tests ist nach Studienlage höher als die Sensitivität des THT (Sester et al. 2011; Diel et al. 2010). Eine Metaanalyse im Jahr 2010 zeigte für den THT bei aktiver Tuberkulose in Industrieländern eine Sensitivität von 71,4 %, wohingegen die Sensitivität des QuantiFERON-Tests bei 84,5 % lag (Diel et al. 2010).
Vorgehen in Abhängigkeit vom IGRA-Testergebnis: Bei einem negativen IGRA-Testergebnis 8 Wochen nach dem letzten Kontakt zum Indexfall sollte bei unauffälliger Anamnese und Klinik eine Beratung des Beschäftigten erfolgen. Weitere Maßnahmen sind nicht erforderlich.
Bei einem positiven IGRA-Testergebnis geht man von einer latenten tuberkulösen Infektion (LTBI) aus. In diesem Fall wird folgendes Vorgehen empfohlen:
- Der Beschäftigte sollte vom Betriebsarzt über die Bedeutung des Befundes aufgeklärt und ihm sollte geraten werden, sich bei Auftreten von tuberkulosetypischen Symptomen unverzüglich in ärztliche Behandlung zu begeben.
- Es sollten eine klinische Untersuchung und eine Thorax-Röntgenuntersuchung (TRU) zum Ausschluss einer aktiven Lungentuberkulose durchgeführt werden. Die BGW empfiehlt, diese Röntgen-untersuchung 12 Wochen nach dem letz-ten ungeschützten Kontakt zum Indexfall durchzuführen (Nienhaus et al. 2012).
- Der Betriebsarzt sollte mit Einverständnis des Patienten den Verdacht auf das Vorliegen der Berufskrankheit BK 3101 beim zuständigen Unfallversicherungsträger (UVT) oder der für den medizinischen Arbeitsschutz zuständigen Be-rufsgenossenschaft anzeigen. Allein ein positives IGRA-Testergebnis zeigt einen regelwidrigen Gesundheitszu-stand an und ist nach beruflichem Kon-takt zu einem infektiösen Patienten meldepflichtig gemäß § 202 SGB VII. In Folge der Meldung wird eine Beweissicherung vorgenommen, so dass bei späterem Eintritt eines Leistungsfalls die Leistungsansprüche gesichert sind. Ein Fingerprinting zum Vergleich der Bakterienstämme des Indexfalls und des Beschäftigten zum Zeitpunkt der Tuberkulose-Erkrankung des Beschäftigten ist meist nicht möglich, da die Kulturen der Tuberkulosebakterien in der Regel nur etwa ein bis drei Jahre in den L3-Laboren aufbewahrt werden. Beweiserleichterung im BK-Verfahren haben grundsätzlich Mitarbeiter in der Infektiologie, Notaufnahme, Rettungsdienst, Pathologie, Rechtsmedizin, Abteilung für Bronchoskopie, Geriatrie und Altenpflege und Beschäftigte mit Kontakt zu Risikogruppen (z. B. Personen mit i.v.-Drogenabusus, Obdachlose, Alkoholiker, Migranten aus Hochinzidenzländern; Nienhaus et al. 2012).
- Der Betriebsarzt sollte bei Vorliegen eines positiven IGRA-Testergebnisses eine präventive Therapie unter sorgfältiger Nutzen-Risiko-Abwägung empfehlen. Er sollte den Beschäftigten über die Indikation zur präventiven Therapie und über unerwünschte Arzneimittelwirkungen bzw. über Medikamenten-interaktionen aufklären. Falls der Betriebsarzt die präventive Therapie nicht selbst durchführt, ist es von erheblichem Vorteil, wenn er dem Beschäftigten einen Arztbrief für den behandelnden Hausarzt oder Pneumologen aushändigt mit der Empfehlung der präventiven Therapie und dem Hinweis auf die Notwendigkeit regelmäßiger Laborkontrollen (insbesondere Kontrolle der Transamina-sen und des Blutbilds) für die Zeitdauer der präventiven Therapie.Die Wahrscheinlichkeit des Fortschreitens der LTBI in eine aktive Tuberkulose lässt sich durch eine präventive Chemotherapie reduzieren. Die Progressionsrate von der LTBI zur aktiven Tuberkulose wird ohne präventive Therapie je nach Kollektiv mit 8,3 % (Aichelburg et al. 2009) und 17,3 % (Haldar et al. 2009) angegeben. Bei vollständiger Durchführung einer präventiven Therapie ver-mindert sich das Progressionsrisiko um ca. 80 % (Diel et al. 2009). Mittel der Wahl für die präventive Therapie ist Isoniazid (5 mg/kg/Tag bzw. maximal 300 mg/Tag) als tägliche Einmaldosis über neun Monate. Bei über 50-Jährigen wird wegen des erhöhten Risikos einer INH-assoziierten Hepatitis (ca. 4 %) eine präventive Chemotherapie nicht mehr generell empfohlen. Sie kann in Ausnahmefällen aber sinnvoll sein – beispielsweise bei Vorliegen einer Immunsuppression (Diel et al. 2011). Bei Vorliegen einer Isoniazid-Resistenz beim Indexfall wird die präventive Therapie mit Rifampicin (10 mg/kg KG/Tag bis maximal 600 mg/Tag) über 4 Monate durchgeführt. Bei Multiresistenz des Erregers beim Indexfall sollte die Notwendigkeit und Art der präventiven Therapie mit einem tuberkuloseerfahrenen Zentrum besprochen werden. (In Einzelfällen kann die Kombination von einem Fluorchinolon mit Pyrazinamid sinnvoll sein.) Die präventive Therapie mit Isoniazid oder Rifampicin sollte abgesetzt werden, wenn die Transaminasen auf das Dreifache der Norm bei symptomatischen bzw. auf das Fünffache der Norm bei asymptomatischen Patienten ansteigen (Schaberg et al. 2012).
- Bei einem positiven IGRA-Testergebnis sollte nach etwa 9 Monaten eine Thorax-Röntgenkontrolluntersuchung durchgeführt werden.
Das Ablaufschema der Untersuchung von Beschäftigten nach engem Tuberkulosekontakt ist in Abb. 2 zusammengefasst.
Übermittlung von Untersuchungsbefunden
Auch bei Untersuchung der Kontaktpersonen durch den Betriebsarzt bleibt es in der Verantwortung des Gesundheitsamtes, sich von der adäquaten Untersuchung und der Vollständigkeit der Befunde zu überzeugen.
Hierzu bitten Mitarbeiter des Gesundheitsamtes den Betriebsarzt, die Untersuchungsbefunde an das Gesundheitsamt zu senden. Gemäß § 16 Abs. 2 IfSG sind Personen, durch die Befunde erhoben wurden, verpflichtet, Auskunft zu erteilen und Unterlagen vorzulegen.
Es hat sich bewährt, dass der Betriebsarzt in einem abgesprochenen Zeitfenster alle bis dahin erhobenen Befunde und getroffenen Maßnahmen auf einem Sammelbefundbogen an das Gesundheitsamt übermittelt. Ein Beispiel für solch einen Sammelbefundbogen, durch den erfahrungsgemäß viele telefonische Nachfragen vermieden werden, ist in Abb. 3 abgebildet. Hier soll auch das „Nicht-Erscheinen“ von Beschäftigten zur Angebotsuntersuchung eingetragen werden.
Vorladung vom Gesundheitsamt
Beschäftigte, die die Angebotsuntersuchung beim Betriebsarzt nicht wahrgenommen haben, werden gemäß § 25 Abs. 3 IfSG vom zuständigen Gesundheitsamt zur Untersuchung vorgeladen. Die engen Kontaktpersonen können durch das Gesundheitsamt verpflichtet werden, die Untersuchungen und Entnahmen von Untersuchungsmaterial an sich vornehmen zu lassen – insbesondere die erforderlichen äußerlichen Untersuchungen, Röntgenuntersuchungen, Tuberkulintestungen, Blutentnahmen und Abstriche von Haut und Schleimhäuten durch die Beauftragten des Gesundheitsamtes zu dulden sowie das erforderliche Untersuchungsmaterial auf Verlangen bereitzustellen. Die Grundrechte der körperlichen Unversehrtheit (…), der Freiheit der Person (…) werden insoweit eingeschränkt (§ 25 Abs. 5 IfSG).
Kosten
Es steht den Beschäftigten frei, sich auf eigene Kosten bei einem niedergelassenen Arzt untersuchen zu lassen und dem Gesundheitsamt die erforderlichen Untersuchungsergebnisse vorzulegen. Die Kosten für die in Auftrag gegeben Untersuchungen zahlt jeweils der Auftraggeber. Der Arbeitgeber bezahlt die durch ihn gemäß § 5 Abs. 2 und Anhang Teil 2 ArbMedVV veranlassten Angebotsuntersuchungen. Die vom Gesundheitsamt gemäß § 25 Abs. 3 IfSG veranlassten Untersuchungen werden aus öffentlichen Mitteln bezahlt. Bei Vorliegen eines positiven IGRA-Testergebnisses übernimmt der UVT im Berufskrankheitenverfahren (BK-Verfahren) die Kosten für den IGRA-Test und die Folgekosten für weitere Untersuchungen sowie für eine eventuell eingeleitete Therapie.
Untersuchung im Gesundheitsamt
Das Gesundheitsamt folgt dem Untersuchungsschema des DZK (Diel et al. 2011). Bei einem positiven IGRA-Testergebnis als Hinweis auf eine latente tuberkulöse Infektion (LTBI) veranlasst – falls dies noch nicht geschehen ist – der ärztliche Dienst im Gesundheitsamt eine Thorax-Röntgenuntersuchung, meldet mit Einverständnis des Beschäftigten den Verdacht auf das Vorliegen der BK 3101 an den UVT bzw. an die zuständige BG und händigt dem Beschäftigten einen Arztbrief mit der Empfehlung einer präventiven Therapie aus. Der Arzt im Gesundheitsamt erinnert den Beschäftigten bei Vorliegen eines positiven IGRA-Testergebnisses und einer unauffälligen Thorax-Röntgenuntersuchung daran, bei Auftreten von tuberkulosetypischen Symptomen unverzüglich einen Arzt auf-zusuchen, um zu klären, ob sich aus der latenten Tuberkulose-Infektion eine manifeste Tuberkulose-Erkrankung entwickelt hat.
Selbstverständlich kann der Beschäftigte zu jeder Zeit Rat im Gesundheitsamt ein-holen. Das Gesundheitsamt begleitet den Beschäftigten bis zum Abschluss aller Untersuchungen. Bei der letzten Röntgenunter-suchung wird der Patient nochmals daran erinnert, bei Auftreten von tuberkulosetypischen Symptomen unverzüglich einen Arzt aufzusuchen.
Erfolg durch Zusammenarbeit
Auch wenn die Wahrscheinlichkeit des Auf-tretens einer Tuberkulose-Erkrankung in den ersten beiden Jahren und v. a. im ersten Jahr nach der Infektion am höchsten ist (Ferebee 1970; Sutherland 1976), kann sich auch nach vielen Jahren (möglicherweise erst im Rentenalter) aus der latenten Tuber-kulose-Infektion eine manifeste Tuberkulose entwickeln. In diesem Fall wird der Betroffene dankbar sein, wenn bereits der Nachweis eines positiven IGRA-Tests zur Meldung und Anerkennung der BK 3101 ge-führt hat. Betriebsmediziner und Ärzte im Gesundheitsamt sollten im Sinne der Beschäftigten zusammen daran arbeiten, eine Tuberkulose-Infektion frühzeitig zu erkennen, zu melden, zu überwachen und ggf. zu behandeln. Die Weiterverbreitung der Tuberkulose kann nur durch frühzeitige Diag-nose und Therapie verhindert werden.
Literatur
Diel R, Loytved G, Nienhus A et al.: Neue Empfehlun-gen für die Umgebungsuntersuchungen bei Tuber-kulose. Deutsches Zentralkomitee zur Bekämpfung der Tuberkulose. Pneumologie 2011; 65: 359–378.
Nienhaus A, Loddenkemper R, Hauer B et al.: Latente Tuberkuloseinfektion bei Beschäftigten im Gesundheits-wesen. Pneumologie 2007; 61: 219–223.
Nienhaus A, Brandenburg S, Teschler H: Tuberkulose als Berufskrankheit. Ein Leitfaden zur Begutachtung und Vorsorge, 3. Aufl. Landsberg: Ecomed, 2012.
Schaberg T, Bauer T, Castell S et al.: Empfehlungen zur Therapie, Chemoprävention und Chemoprophy-laxe der Tuberkulose im Erwachsenen- und Kindes-alter. Deutsches Zentralkomitee zur Bekämpfung der Tuberkulose (DZK), Deutsche Gesellschaft für Pneumo-logie und Beatmungsmedizin (DGP). Pneumologie 2012; 66: 133–171.
Die vollständige Literaturliste kann bei der Redaktion angefordert werden.
Weitere Infos
IfSG: Infektionsschutzgesetz vom 20. Juli 2000, zuletzt geändert am 21.3.2013 (BGBI. I S. 566)
http://www.gesetze-im-internet.de/ifsg/index.html
ArbSchG: Gesetz zur Umsetzung der EU Rahmenrichtlinie Arbeitsschutz und weiterer Arbeitsschutz-Richtlinien
http://www.gesetze-im-internet.de/arbschg/index.html
BioStoffV: Verordnung zur Umsetzung von EG-Richtlinien über den Schutz der Beschäftigten gegen Gefährdung durch biologische Arbeitsstoffe bei der Arbeit
loads/arbeitsschutz/rechts-grundlagen/doc/biostoffv.pdf
ArbMedVV vom 18.12.2008, zuletzt geändert am 31.10.2013
Autorin
Dr. med. Ursula Lang
Gesundheitsamt Düsseldorf
Kölner Straße 180
40227 Düsseldorf