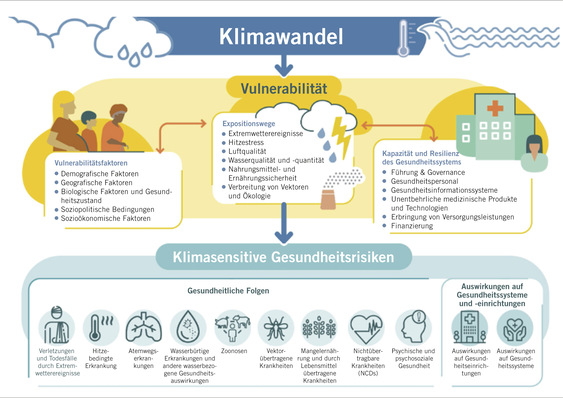
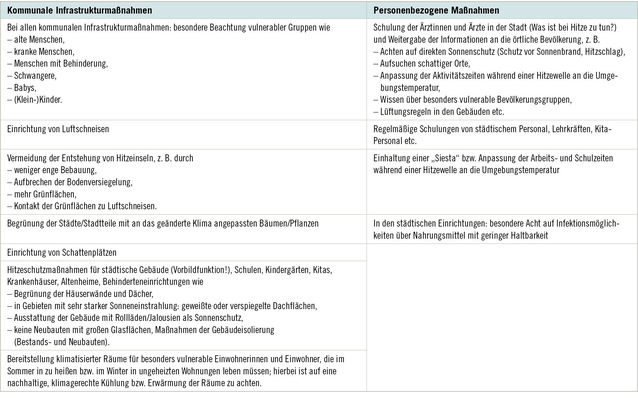
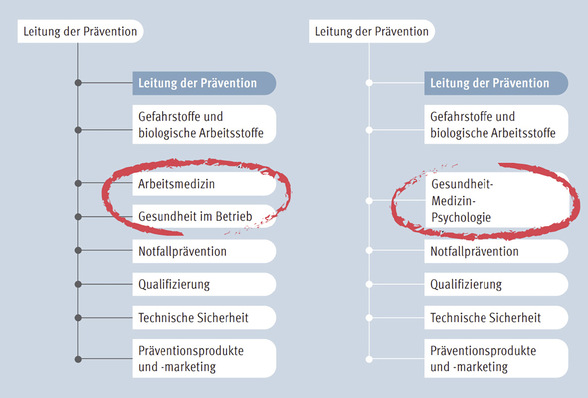
B is zum 4. September 2013 wurden dem Robert Koch-Institut (RKI) insgesamt 1487 Masernfälle gemeldet (RKI 2013). Ziel ist jedoch die Erreichung einer Inzidenz von weniger als 1 Masernfall pro 1 Millionen Einwohner – das würde für Deutschland maximal 81 Masernfälle im Jahr bedeuten. Hierzu ist das Erreichen und Aufrechterhalten einer zweimaligen Impfquote von mindestens 95 % erforderlich (WHO 2013).
Masern ist eine der ansteckendsten Erkrankung und weltweit eine der Haupttodesursachen von kleinen Kindern (Strebel et al. 2012). Im Jahr 2011 starben täglich 430 Menschen an Masern (WHO 2013). Das Masernvirus hat einen Kontagionsindex von fast 100 % und löst bei über 95 % der ungeschützten Infizierten klinische Erscheinungen aus. Besonders gefährdet sind immunsupprimierte Patienten, bei diesen Patienten tritt das Masernexanthem oftmals nicht oder nur atypisch in Erscheinung, die Patienten sind jedoch durch schwere Organkomplikationen u. U. lebensbedrohlich gefährdet (RKI 2010).
Das Masernvirus ist bis zu 2 Stunden in der Luft oder auf kontaminierten Oberflächen infektiös. Masern kann deswegen auf andere Patienten auch dann noch übertragen werden, wenn ein maserninfizierter Patient beispielsweise das Wartezimmer oder einen Behandlungsbereich verlassen hat (Botelho-Nevers et al. 2012).
Maserninfizierte sind bereits vier Tage vor Auftreten des Exanthems und bis zu vier Tage nach Auftreten des Exanthems ansteckungsfähig (WHO 2013). Die Infektiosität ist in den drei Tagen vor Auftreten des Exanthems am größten (Perry et al. 2004). Da in dieser Zeit die klinische Symptomatik unspezifisch ist, kann es aufgrund der hohen Kontagiosität leicht zu Infektionsübertragungen kommen.
In Ländern, in denen die Maserninzidenz niedrig ist, sind 14–45 % der Infektionsfälle bei Masernepidemien nosokomialen Ursprungs (Botelho-Nevers et al. 2012; Maltezou u. Wicker 2013). Insbesondere Notaufnahmen und Wartebereiche von Kinderarzt- und Allgemeinarztpraxen wurden häufig als Ausgangspunkte nosokomialer Masernausbrüche identifiziert (Botelho-Nevers et al. 2012).
Das Infektionsrisiko von medizinischem Personal wird 2- bis 19-mal so hoch wie das Infektionsrisiko der Normalbevölkerung geschätzt (Chen et al. 2011; Steingart et al. 1999).
Medizinisches Personal sollte deswegen einerseits die Impfempfehlungen der Ständigen Impfkommission (STIKO) konsequent umsetzen, Masern differenzialdiagnostisch in Erwägung ziehen und natürlich selbst geimpft sein. Auf allen Ebenen besteht hier Verbesserungsbedarf.
Die im Gesundheitswesen tätigen Betriebsärzte sind einerseits wichtige Multiplikatoren für die Impfempfehlungen und müssen selbstverständlich andererseits sicherstellen, dass die von ihnen betreuten Beschäftigten über eine sichere Masernimmunität verfügen.
Empfohlen wird die MMR-Impfung für alle nach 1970 geborenen Erwachsenen mit unklarem Impfstatus, ohne Impfung oder mit nur einer Impfung in der Kindheit, insbesondere, wenn sie im Gesundheitsdienst, in der Betreuung von Immundefizienten oder in Gemeinschaftseinrichtungen arbeiten (einmalige Impfung mit einem MMR-Impfstoff) (STIKO 2013).
Dabei ist es keinesfalls ausreichend, nur die Mitarbeiter zu impfen, die beispielsweise in der Pädiatrie arbeiten. Die Daten des RKI belegen eindrucksvoll, das immer mehr junge Erwachsene gar keine Masernimmunität aufweisen, da Impfungen in der Kindheit versäumt wurden und eine Wildvirusinfektion aufgrund der eingeschränkten Viruszirkulation noch nicht stattgefunden hat, weswegen ein hoher Anteil der Masernerkrankten erwachsene Patienten sind und theoretisch in allen Abteilungen eines Krankenhauses vorkommen könnten (RKI 2013).
Serologische Untersuchungen zur Überprüfung des Impferfolgs werden gemäß STIKO und den Centers for Disease Control and Prevention (CDC) für nicht erforderlich erachtet. Die Effektivität einer zweimaligen Masernimpfung ist gemäß CDC 99 % (McLean et al. 2013). Lediglich in Ausnahmefällen ist eine serologische Untersuchung nach Impfung sinnvoll: Beispielsweise bei Mitarbeitern mit einem hohen individuellen Infektionsrisiko aufgrund der eigenen gesundheitlichen Situation (immunsuppressive Therapie bzw. Immundefizienz), oder bei Beschäftigten, die immuninsuffiziente Patienten betreuen (beispielsweise Mitarbeiter von Knochenmarkstransplantationseinheiten) oder aber bei Beschäftigten, die die Impfungen zu einem früheren als empfohlenen Zeitpunkt erhalten haben oder die einen Impfstoff mit unklarer Effektivität bekommen haben (Wicker u. Poland 2012).
Die Zusammenarbeit zwischen dem Öffentlichen Gesundheitsdienst und Betriebsärzten die medizinisches Personal betreuen, ist von besonderer Bedeutung um nosokomiale Infektionsübertragungen zu vermeiden und etwaige Infektionsketten frühzeitig aufzudecken.
In Ländern, die sich in der Eliminationsphase befinden, wird die genotypische Differenzierung der Masernviren dringend empfohlen. Das Nationale Referenzzentrum (NRZ) für Masern, Mumps, Röteln am RKI bietet u. a. bei nosokomialen Ausbrüchen Beratung zur Labordiagnostik und kostenfreie molekularbiologische Untersuchungen zur Genotypisierung an (RKI 2010).
Literatur
Botelho-Nevers E, Gautret P, Biellik R, Brouqui P: Nosocomial transmission of measles. An updated review. Vaccine 2012; 30: 3996–4001.
Burger R, Wichmann O, Deleré Y: Nationale Impfkonferenz: Die Debatten drehen sich im Kreis. Deutsch Ärztebl 2013; 31/32: A1470–1471.
Chen SY, Anderson S, Kutty KP et al.: Health careassociated measles outbreak in the United States after an importation: challenges and economic impact. J Infect Dis 2011; 203: 1517–1525.
Maltezou HC, Wicker S: Measles in health-care settings. Am J Infect Control 2013; 41: 661–663.
McLean HQ, Parker Fiebelkorn A, Temte JL, Wallace GS: Prevention of measles, rubella, congenital rubella syndrome, and Mumps, 2013. MMWR 2013, 62: 1–33.
Perry RT, Halsey NA: The clinical significance of measles: a review. J Inf Dis 2004; 189 (Suppl 1): S4–16.
Robert Koch-Institut: Mitteilung der Ständigen Impfkommission am Robert Koch-Institut (RKI) Empfehlungen der Ständigen Impfkommission (STIKO) am Robert Koch-Institut. Epidemiol Bull 2013; 34: 313–343.
Steingart RK, Thomas RA, Dykewicz AC, Redd CS: Transmission of measles virus in healthcare settings during a communitywide outbreak. Infect Control Hosp Epidemiol 1999; 20:115–119.
Strebel PM, Papania MJ, Fiebelkorn AP, Halsey NA: Measles vaccine. In: Plotkin SA, Orenstein WA, Offit PA (eds.): Vaccines, 6th edn. Amsterdam: Elsevier, 2012, S. 352–387.
Wicker S, Poland GA: Measles vaccination in health care personnel: Mandates, ethics, and patient safety. Vaccine 2012; 30:4407–4408.
Zur Person
Sabine Wicker ist Mitglied der Ständigen Impfkommission (STIKO) und zudem stellvertretende Vorsitzende der Nationalen Verifizierungskommission für die Elimination der Masern und Röteln in Deutschland beim Robert Koch-Institut.
Die vertretenen Positionen entsprechen der persönlichen Einstellung der Autorin und repräsentieren somit nicht zwangsläufig die Position der medizinischen Organisationen oder Institutionen, denen sie angehört.
Weitere Infos
Robert Koch-Institut 2010: Masernausbruch in einem Krankenhaus – Bedeutung der Meldepflicht. Epidemiol Bull 2010; 23: 223–224
STIKO 2013: Mitteilungen der Ständigen Impfkommission (STIKO) zur konsequenten Umsetzung der Standardimpfempfehlungen gegen Masern im Säuglings- und Erwachsenenalter. Epidemiol Bull 2013; 16: 133–135
http://www.rki.de/DE/Content/Infekt/EpidBull/Archiv/2013/Ausgaben/16_13.pdf?__blob=publicationFile
Robert Koch-Institut 2013: Masern RKI-Ratgeber für Ärzte
https://www.rki.de/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber_Masern.html
Robert Koch-Institut 2013
http://www3.rki.de/SurvStat/QueryForm.aspx.
WHO 2013: Measles Fact sheet N°286
Autorin
Priv.-Doz. Dr. med. Sabine Wicker
Leiterin Betriebsärztlicher Dienst
Universitätsklinikum Frankfurt
Theodor-Stern-Kai 7
60590 Frankfurt
E-Mail: sabine.wicker@kgu.de