Warum die arbeitsmedizinische Vorsorgeuntersuchung G 24 sinnvoll ist
Befragt und untersucht wurden Beschäftigte aus Bereichen mit zwei und mehr als vier Stunden Feuchtarbeit pro Arbeitstag, also Intensivpfleger und in OP-Bereichen Tätige, denen eine G 24-Untersuchung als Angebots- oder Pflichtuntersuchung zusteht.
Die meisten Beschäftigten stuften ihren Hautbefund als unauffällig ein. Indes erwies die hautärztliche Untersuchung dieser Gruppe bei mehr als der Hälfte der Befragten Zeichen eines beginnenden oder sogar bereits ausgeprägten Handekzems! Offenbar empfanden gerade Beschäftigte in Hochrisikobereichen des Gesundheitswesens, soweit es Hautgefährdung und Hygiene betrifft, ihre Hautveränderungen als völlig normal. Die Betriebsärztin sprach eine langgediente Krankenschwester auf ihre rauen, rissigen Hände an. Die Schwester: „Das gehört doch zum Beruf dazu.“ – Ist die arbeitsmedizinische Vorsorgeuntersuchung G 24 bei Personal mit derart geringer Symptomaufmerksamkeit, wenn wir nicht sogar von Indolenz sprechen wollen, ein sinnvolles Präventionsinstrument?
Die so genannte G 24-Untersuchung steht als Pflichtuntersuchung den Beschäftigten mit über vier Stunden Feuchtarbeit pro Arbeitsschicht als Pflichtuntersuchung und den Beschäftigten mit Feuchtarbeit von zwei bis vier Stunden als Angebotsuntersuchung zu. Den angeführten Feuchtarbeitsbelastungen sind Beschäftigte im Gesundheitsdienst sowie etwa im Reinigungs- oder Frisörgewerbe ausgesetzt.
Der Sinn der G 24-Prävention soll an vier Kasuistiken aus dem klinischen Alltag gezeigt und anschließend diskutiert werden:
Kasuistik 1 – Ina will Krankenschwester werden
Zur Einstellungsuntersuchung kommt die 18-jährige Abiturientin Ina. Sie will die Ausbildung zur Kranken- und Gesundheitspflegerin absolvieren. Als Kind litt sie unter Milchschorf, und sie ist allergisch gegen Frühblüher. Bei der Inspektion ihrer Haut zeigt sich ein symptomfreier Befund. Ina wird über den Hautschutzplan informiert und in die korrekte Anwendung von Desinfektionsmitteln und Hautschutzemulsion eingewiesen. Wie bei jeder Einstellungsuntersuchung erhält sie den Hinweis, sich bei Hautproblemen rasch an den Betriebsärztlichen Dienst zu wenden.
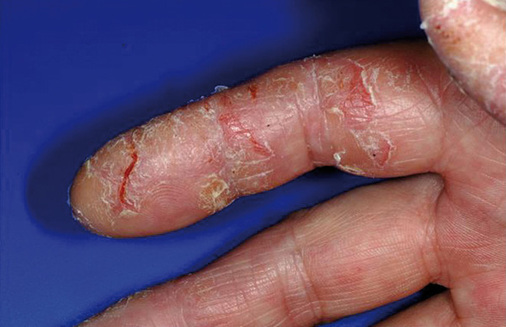
Sechs Monate später ist Ina wieder da. Im Bereich der Hände bestehen interdigital feinfleckige, rote und zum Teil nässende Effloreszenzen. Ina klagt über Juckreiz, Desinfektionsmittel könne sie kaum mehr anwenden, da es höllisch brenne. Inas Krankheitsanamnese und der lokale Befund werden neben der betriebsärztlichen Dokumentation auch im Hautarztbericht erfasst und so an die zuständige Berufsgenossenschaft, in der Regel der BGW oder einem anderen Unfallversicherungsträger, gemeldet.
Bereits im Hautarztbericht (siehe Info-Kasten S. 228) werden durch die BGW dermatologische Behandlung und eine externe Schulung (SIP: sekundäre individuelle Prävention) angeregt. Ein verkürztes Untersuchungsintervall für die G 24-Untersuchung wird attestiert: Wiedervorstellung bei der Betriebsärztin in drei Monaten.
Bei dieser Folgeuntersuchung ist Inas Hautzustand deutlich gebessert. Sie wird von einem niedergelassenen Hautarzt als BG-Fall behandelt und hat zwischenzeitlich an der Universität Bochum an einem zweitägigen berufsdermatologischen Seminar teilgenommen. Dort wurde Ina eingehend individuell untersucht und hinsichtlich der Nutzung von verschiedenen Handschuhen und Hautschutzmitteln beraten. Ein detaillierter Untersuchungs- und Therapieplan wurde für sie erarbeitet und eine spezielle persönliche Schutzausrüstung (PSA) mit Handschuhen und Hautschutzmitteln empfohlen.
Bei der abschließenden Untersuchung vor Inas Examen ist sie völlig beschwerdefrei, sie hat ihre atopische Veranlagung und ihre beruflichen Belastungen dank guter Hygiene und Hautschutzmaßnahmen im Griff. Einer weiteren erfolgreichen Tätigkeit im Gesundheitswesen, vielleicht fast 50 Jahre in einem hautbelastenden Beruf, steht also nichts im Wege.
Kasuistik 2 – Dr. Markus S. geht es nicht schnell genug!
Dr. Markus S. absolviert seine Einstellungsuntersuchung ohne Probleme: unauffälliger körperlicher Befund, Informationen zum Hautschutzplan und Angebot der erneuten Untersuchung bei Beschwerden.
Wenige Wochen später ist auch er wieder da: konfluierende Hautrötung im Bereich beider Hände, scharf endend am Handgelenk. Toxisches Handekzem? Handschuhunverträglichkeit? Wie konnte es in dieser kurzen Zeit zu einem solch massiven, die Berufsausübung gefährdenden Befund kommen? Die Betriebsärztin fragt Markus S., ob er die OP-Handschuhe vielleicht über die vor dem Abdunsten des Desinfektionsmittels noch feuchten Hände gezogen habe? Ja, sagt Markus S., das müsse er zugeben; er sei oft in Eile, wolle ja schließlich nicht als Letzter im OP sein.
Es handelt sich um einen typischen Anfängerfehler: Die Desinfektionsmittelwirkung setzt erst nach Abdunsten der Flüssigkeit auf der Haut ein. Zieht man die OP-Handschuhe also zu schnell über, entsteht in diesem Okklusivmilieu eine durchaus schädliche und unter Umständen sogar toxische Konzentration des Desinfektionsmittels.
Auf Basis des Hautarztberichts konnte eine dermatologische Behandlung als § 3 BKV-Maßnahme (siehe Info-Kasten) die Hautveränderung bessern und schließlich heilen. Die Testungen des Hautarztes konnten eine allergische Reaktion auf das Handschuhmaterial oder das Desinfektionsmittel ausschließen.
Kasuistik 3 – Kann Monika eine gute Krankenschwester werden?
Bei der Einstellungsuntersuchung zur Auszubildenden in der Kranken- und Gesundheitspflege fiel bei Monika eine sehr empfindliche Haut auf. Zahlreiche bisher ungeklärte Allergien waren bekannt, Neurodermitis lag in der Jugend vor, zurzeit ist sie symptomfrei. Es erfolgte eine eingehende Beratung zu ihrer Disposition und den damit verbundenen Risiken im angestrebten Beruf. Monika ist bei auf sechs Monate verkürztem Untersuchungsintervall beruflich geeignet.
Leider erschien Monika aber nicht zur Folgeuntersuchung und auch nicht zur zweiten Hepatitis-B-Impfung. Erinnerungen des betriebsärztlichen Dienstes liefen ins Leere, da Monika während ihrer Ausbildung oft den Einsatzort wechselte.
Zwei Jahre später bittet die Leitung der Pflegeschule um einen Termin für eine Eignungsuntersuchung der Schülerin Monika. Sie zeige neben Leistungsdefiziten nun auch noch offene Hautstellen. Könne man sie überhaupt noch auf Stationen mit MRSA-Patienten einsetzen?
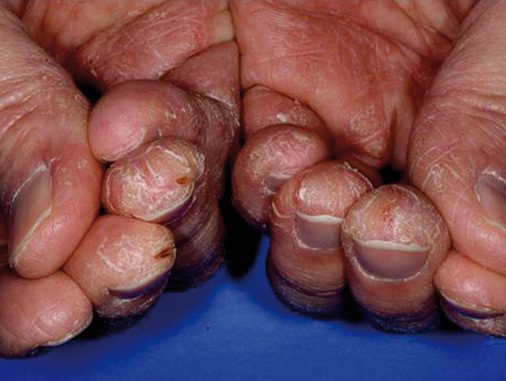
Zum Termin der Folgeuntersuchung, der über die Schulleitung angeordnet wurde, erschien Monika 30 Minuten verspätet. Die früheren Nachuntersuchungen und Impfungen habe sie vergessen, ihre Hautveränderungen halte sie selbst nicht für gravierend. Desinfektionsmittel könne sie regelrecht anwenden. Bei der Inspektion der Hände zeigen sich offene Ekzeme mit Durchmessern von bis zu 1 cm. Einem Hautarztbericht stimmt Monika nicht zu. Sie bekommt die Auflage, nur patientenfern tätig sein zu dürfen. Wiedervorstellung nach acht Wochen, bis dahin Empfehlung zur dermatologischen Therapie.
Zwei Monate später stellt sich Monika in Begleitung ihrer Mutter zur Untersuchung ein. Zuvor teilt die Schulleitung mit, dass die Zulassung zum Examen aufgrund ungenügender Schulleistung unwahrscheinlich geworden sei. Der Befund im Bereich der Hände ist unverändert. Monika behauptet, in der Zwischenzeit keinen Termin bei einem Hautarzt bekommen zu haben. Im Gespräch mit Monika und ihrer Mutter wird aus arbeitsmedizinischer Sicht ein Berufswechsel in einen Tätigkeitsbereich ohne Feuchtarbeit und Infektionsgefahr empfohlen.
Kasuistik 4 – Schwester Martha aus der Gefäßchirurgie
Schwester Martha arbeitet seit mehr als zwanzig Jahren als Krankenschwester in einer Klinik, zurzeit ist sie auf der gefäßchirurgischen Station eingesetzt. Sie kommt wegen Hautproblemen zur betriebsärztlichen Untersuchung.
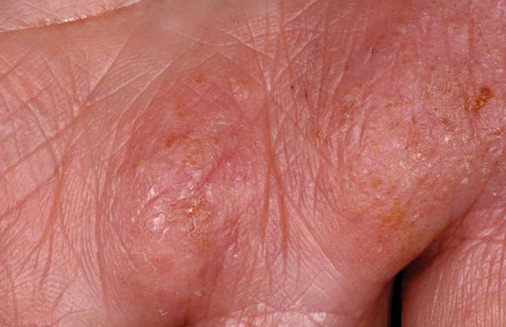
Bei insgesamt trockener Haut zeigt die 52-jährige Martha tiefe, rissige Indurationen an den Fingerkuppen von Daumen, Zeigefinder und Mittelfinger beider Hände und nässende, offene Ekzeme an beiden Handtellern. Ein korrektes Desinfizieren der Hände sei ihr nicht mehr möglich. Seit Monaten ist sie in dermatologischer Behandlung, bisher ohne wesentliche Besserung. Mit ihrem Einverständnis wird der behandelnde Hautarzt befragt. Dieser hat Schwester Martha eine PUVA-Therapie dreimal wöchentlich sowie eine unterstützende medikamentöse Therapie empfohlen. Aber Martha konnte bisher die Therapie aufgrund von Zeitproblemen nicht wahrnehmen. Es wird verabredet, dass sie vom behandelnden Arzt ein Arbeitunfähigkeitsattest für drei Wochen erhält. Der Hautarztbericht wird mit der Dringlichkeitstufe „drohende Berufsunfähigkeit“ an die Unfallkasse weitergeleitet. Noch während der AU-Phase wird Martha vom Unfallversicherungsträger eine dreiwöchige stationäre Heilbehandlung in einer dermatologischen Klinik genehmigt (TIP – tertiäre individuelle Prävention).
Nach zwei Monaten stellt sich Martha erneut bei der Betriebsärztin vor. Martha ist erleichtert und glücklich. Die Hautekzeme sind fast abgeheilt. „Ich kann jetzt endlich wieder Tomaten schneiden ohne brennenden Schmerz.“ Auch das Desinfektionsmittel kann wieder ohne Probleme aufgetragen werden. Intensiv hat Martha die Anwendung von Hautpflege und -schutzmitteln erlernt. Sie kehrt wieder an ihren Arbeitsplatz zurück.
Fazit
Diese vier Kasuistiken zeigen, wie sinnvoll die regelmäßige arbeitsmedizinische Untersuchung G 24 sein kann. Bei entsprechender Compliance können alle Register der BG-Welt gezogen werden – die § 3 BKV-Maßnahmen. Sie sollen eine drohende Berufsunfähigkeit mit allen Mitteln abwenden: Früherkennung, frühzeitige Intervention, veranlasst durch den Hautarztbericht, den auch Arbeits- und Betriebsmediziner stellen dürfen. Der Hautarztbericht initialisiert auf Kosten der BG sekundäre individuelle Prävention (SIP) und auch tertiäre individuelle Prävention (TIP).
Die Kasuistiken zeigen aber auch, dass leider noch zu wenig Präventionsbewusstsein bei den Beschäftigten besteht. Daran muss weiter gearbeitet werden. Die Routine-Untersuchung der Haut durch den Betriebsarzt und aufklärende Gespräche können helfen, ein solches Bewusstsein und damit eine höhere Symptomaufmerksamkeit zu erzeugen.
Die Kasuistiken zeigen zudem, dass der Hautarztbericht ein wertvolles Instrument der Prävention ist. Dieser Hautarztbericht kann problemlos auch von Betriebsärzten verfasst werden, da er allein dermatologische Kenntnisse voraussetzt, die auch ein Betriebsarzt erwerben kann.
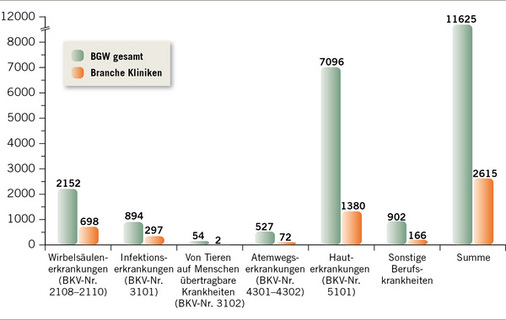
Der Fall von Martha zeigt uns auch die Tragweite von Hauterkrankungen wenn Berufsunfähigkeit droht. Hauterkrankungen liegen auf Platz 1 der Berufskrankheiten-Verdachtsmeldungen.
Auf die Problematik MRSA sei hier am Rande hingewiesen. Beschäftigte mit Handekzem können nicht auf Stationen mit MRSA-Patienten eingesetzt werden. Da sie ihre Hände nicht hygienekonform desinfizieren können, dürften sie eigentlich gar nicht patientennah arbeiten. Daneben droht eine MRSA-Kolonisierung der Beschäftigten selbst; denn Hautschädigungen wie Handekzeme prädisponieren zum MRSA-Dauerträgertum. Ein Handekzem ist also sowohl für die Beschäftigten als auch für die von ihnen betreuten Patienten eine große Gefahr.
Die arbeitsmedizinische Vorsorgeuntersuchung G 24 ist also nicht nur für den präventiven Beschäftigtenschutz, sondern auch für die Patientensicherheit entscheidend wichtig.
Info Hautarztbericht
Der Gesetzgeber hat in § 3 der Berufskrankheitenverordnung festlegt, dass die Unfallversicherungsträger einer drohenden Berufskrankheit „mit allen geeigneten Mitteln“ entgegenwirken müssen.
So kennt man im Bereich der Hautprobleme die im Fachjargon so genannten § 3-Maßnahmen. Damit ist ein Strauß von Präventionsmaßnahmen für den betroffenen Beschäftigten gemeint, der zur Vermeidung einer Berufskrankheit der Haut beitragen kann: Diagnostik, Allergietest, Schulungen und Seminare sowie Therapien bis hin zu stationären Heilverfahren und schließlich die individuelle Planung der persönlichen Schutzmaßnahmen im Betrieb. Und das alles auf Veranlassung und zumindest in der Behandlungsphase auch auf Kosten der zuständigen Berufsgenossenschaft oder des Unfallversicherungsträgers.
Dieses effiziente Verfahren können Hautärzte, aber auch Arbeitsmediziner und Ärzte mit der Zusatzbezeichnung Betriebsmedizin, mit dem Hautarztbericht starten. Damit können sie direkt vom Betrieb aus das oben beschriebene Hautarztverfahren einleiten.
Weitere Infos
Hautarztbericht:
Hautarztverfahren:
http://www.dermatologie.uni-osnabrueck.de/dokumente/SMJOHNLeitlinieHautarztverfahrenJDDG2007.pdf
Autorin
Dr. med. Ulrike Hein-Rusinek
Betriebsärztin
Otto-Hahn-Straße 79
40591 Düsseldorf